|
الحصيـات الكلـويـة RENAL CALCULI السببيـات Aetiology. الموضوع معقد وفيما يلي ملخص الأراء الحالية غذائية Dietetic. يولـِّـد نقص فيتامين أ A تَوَسُّف desquamation الظهارة، وتؤلف الخلايا بؤرة مرضية تترسب حولها الحصاة. والظاهر من دراسة الأوضاع الاقتصادية في الأقاليم التي تكثر فيها الحصيات البولية أن السكان يشكون من عدم توازن غذائي، وليس مؤكدًا أن لهذه الآلية أهمية فيما عدا تكـّون حصيات المثانة. ذوائب وغروانيات بولية متغيرة Altered urinary solutes and colloids. يؤدي التجفاف إلى زيادة تركيز ذوائب البول والتسبب في ترسبها. ولقد افترض أن أي إنقاص في غروانيات البول التي تمتص الذوائب أو البروتينات المخاطية التي تخلب chelate الكالسيوم يؤدي أيضا إلى ميل مكونات الحصاة للخروج من المحلول. نقص السيترات البولية Decreased urinary citrate. إن وجود السيترات 300-900 مغم/24 ساعة (1.6-4.7 ممول/24 ساعة) كحمض السيتريك citric acid يميل لإبقاء فوسفات الكالسيوم والكربونات التي لا تذوب نسبيًا، في المحلول. وينضبط إفراز السيترات بتأثير هرموني، ويقل في أثناء الطمث. الخمج الكلوي Renal infection. يساعد الخمج على تكوين الحصيات البولية. وتكـّون الحصيات في الجسم وفي أثناء التجارب كثيرًا عندما يكون البول مخموجـًا بالعقديات التي تشطر اليوريا urea splitting streptococci والعنقوديات staphylococci وخاصة المتألقة Proteus sp. والجراثيم التي يغلب وجودها في نويات الحصيات البولية هي العنقودية والأشريكية القولونية E. coli. عدم كفاية نزح البول وركوده Inadequate urinary drainage and urinary stasis. تميل الحصيات البولية للتكون عندما لا ينزل البول بسهولة. الرقاد الطويل Prolonged immobilisation بسبب أي شيء كان، مثل شلل الأطراف paraplegia، يميل إلى إزالة الكلس من الهيكل العظمي وزيادة الكلس في البول، مما يساعد على ترسيب حصيات فسفات الكالسيوم. فرط الدريقية Hyperparathyroidism. الذي يؤدي إلى فرط الكلسمية وفرط البيلة الكلسية، موجود في 5 بالمائة أو أقل ممن عندهم حصيات معتمة. ويجب في حالات تعدد الحصيات أو الحصيات البولية الراجعة، نفي وجوده بواسطة استقصاءات مناسبة (الفصل 38). ويؤدي فرط الدريقية إلى زيادة كبيرة في اطراح elimination الكالسيوم في البول. وكتعليق مناسب، إن هؤلاء المرضى يسيلون هيكلهم العظمي في بولهم. وقبل معالجة الحصيات البولية يجب إزالة غدوم adenoma الغدة الدريقية. صفيحة راندول* (الحصيات المجهرية) Randall’s plaque (microliths). لقد أوحى راندول بأن الآفة الأولية في بعض حالات الحصاة الكلوية هي التعرية erosion عند قمة إحدى الحليمات papillae الكلوية. ويترسب الكالسيوم فوق هذه التعرية، وتنتج آفة تسمى صفيحة راندول.ولقد تبين أيضًا أن تجمعات دقيقة (حصيات مجهرية) تحدث بشكل منتظم في المتن الكلوي. ويفترض كار* أن هذه الذرات تنتقل في الأوعية اللمفية إلى الطبقة تحت الظهارية الداخلية حيث تتجمع. وتقرح الظهارة يعرض الحصاة الكامنة للبول وتكون النتيجة تكون الحصاة. ولا تزال أهمية صفيحات راندول والحصيات المجهرية في معظم مرضى الحصى البولية مادة للجدل.
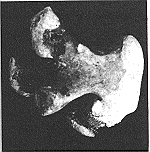
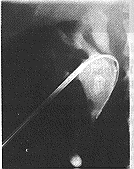
أنـواع الحصيـات البولية Types of renal calculus حصاة أكسالية Oxalate calculus (أكسلات الكالسيوم) (الشكل 57-21). الحصاة الأكسالية غير منتظمة الشكل ولها نتوءات حادة قد تسبب النزف. ويتغير لون سطحها من الصبغات الناتجة من الدم المتغير. وحصاة أكسلات الكالسيوم أحادية الإماهة monohydrate وقاسية جدًا، وتمتص الأشعة بشكل جيد ولذا تسهل رؤيتها شعاعيـًـا.
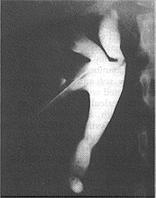
الحصاة الفسفاتية Phosphate calculus (عادة فسفات الكالسيوم، مع أنها أحيانًا تكون مخلوطة بفسفات النشادر والمغنيسيوم-ستروفايت struvite)، وهي ملساء ولونها أبيض شائب (الشكل 57-22). وتكبر في بول قاعدي خاصة عندما توجد كائنات المتألقة proteus التي تحلل اليوريا إلى النشادر. ونتيجة لذلك، تكبر الحصاة، وتملأ كل الكؤوس الكلوية أو معظمها مكونة حصاة مرجانية staghorn (الشكل 57-22). وحتى الحصاة المرجانية الكبيرة جدًا قد تبقى ساكنة لسنوات عديدة إلى أن يشير إلى وجودها التسبب بخمج بولي شديد أو بيلة دموية. وبسبب كبر حجمها يمكن مشاهدتها بسهولة بالأشعة. حصيات حمض اليوريك واليورات Uric acid and urate calculi . قاسية وملساء، وكثيرًا ما تكون متعددة، وتتباين ألوانها من صفراء إلى حمراء بنية ولها أحيانًا مظهر جذاب له وجيهات. وحصيات حمض اليوريك الصافي غير معتمة (شفيفة) للأشعة، وتظهر بتصوير الجهاز البولي الوريدي كامتلاء معيب، وقد يعتقد خطًا انها ورم خلايا انتقالية transitional cell tumour في السبيل البولي العلوي. وتحتوي معظم حصيات حمض اليوريك على قدر بسيط من الكالسيوم مما يجعلها تلقي بعض الخيال الشعاعي. وحصيات يورات النشادر أو الصوديوم قد توجد أحيانًا في الأطفال. وهذه الحصيات صفراء اللون طرية، وقابلة للانشطار وهي أيضـًا شفيفة للأشعة ما لم يكن بها شوائب من أملاح الكالسيوم. الحصيات السيستينية Cystine calculi غير شائعة. وتظهر في السبيل البولي عند الذين لديهم خلل ولادي في الاستقلاب الذي يؤدي إلى بيلة سيستينية. وبلورات السيستين سداسية الأضلاع بيضاء شفافة وتظهر فقط في بول حمضي، وتكون حصيات السيستين متعددة عادة، ويمكن أن تأخذ شكل قالب للحويضة والكؤوس. وهذه الحصيات قرمزية أو صفراء أول ما تنزع ويتغير لونها فتضرب إلى الخضرة عند تعرضها للهواء وهي معتمة للأشعة لأنها تحتوي على الكبريت كما أنها قاسية جدًا.
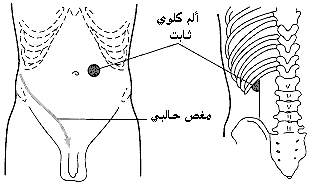
حصيات الزانثينXanthine calculi نادرة جدًا. وهي ملساء مستديرة لونها أحمر قرميدي، وتبين تركيبـًا صفائحيـًا عند قطعها عرضيـًا. الظواهر السـريـريـة Clinical features. حصيات الكلوة شائعة جدًا. وخمسون في المئة من المرضى يبدأون في الشكوى بين سن 30-50 عامـًا. ونسبة الرجال إلى النساء 3:4. والأعراض متنوعة ويبقى التشخيص في بعض الأحيان غامضـًا إلى أن يجرى فحص شعاعي. الحصاة الصامتة Silent calculus. لا تسبب بعض الحصيات حتى المرجانية الكبيرة أعراضـًا لمدة طويلة، وفي أثناء ذلك يحصل دمار مستمر للمتن الكلوي. وإذا كانت الحصيات بالجانبين تكون اليوريمية أول مؤشر لوجودها، مع أن الخمج الثانوي يسبب في العادة الأعراض أولاً. الألـم Pain. هو العَرَض البارز في 75 بالمائة ممن عندهم مرض الحصى البولية. الألم الكلوي الثابت Fixed renal pain. يقع في الزاوية الكلوية renal angle من الخلف (الشكل 57-23) ومن الأمام في المراق hypochondrium، أو في الموضعين معـًا. وقد يكون أسوأ عند الحركة، خاصة عند صعود الدرج.
المغـص الحالبـيUreteric colic . ألـم ملوع يمتد بين القَطَن loin إلى الأربية groin. ويأتي فجأة عادة. ويجعل المريض يدور حول نفسه محاولاً عبثـًا الحصول على الراحة. وقد يحصل شغى strangury وهو نزول مؤلم لبضع قطرات من البول إذا كانت الحصاة في جزء الحالب المار في جدار المثانة. ونادرًا ما تطول نوبة الألم أكثر من 8 ساعات، ولا يصاحبها حمى، مع ان معدل النبض يرتفع عادة كانفعال منعكس للألم الشديد. وكثيرًا ما يكون سبب المغص الحالبي دخول حصاة في الحالب، ولكنه قد يحدث عندما تنحشر حصاة في الموصل الحويضي الحالبي. ولا علاقة لشدة المغص بحجم الحصاة. فحـص البطـن Abdominal examination . يوجد في أثناء نوبة المغص الحالبي صَمَل rigidity في عضلات البطن الوحشية وليس، كما هي القاعدة، في العضلة المستقيمة البطنية rectus abdominis. ويسبب النقر percussion فوق الكلوة ألما حادًّا كطعنة السكين، وقد يظهر إيلام عند الجس العميق بلطف. والمَوَه الكلوي أو المَوَه القيحي اللذان يؤديان إلى تورم مجسوس في القَطَن نادران. البيلة الدمويـة Haematuria. تكون أحيانًا العَرَضَ الرئيسي، أو نادرًا الوحيد في مرضى الحصى. وكقاعدة عامة، تكون كمية النزف قليلة. البيلـة القيحيـة Pyuria. قد يحصل خمج مع وجود حصيات، وهو خطر بصورة خاصة عند انسداد الكلوة. ومع تزايد الضغط في داخل الجهاز التجميعي المتوسع، تحقن الجراثيم في الدورة الدموية، ويمكن بعدها حصول إنتانمية septicaemia سريعة تهدد الحياة. وقد يسبب التأثير الآلي للحصيات، بتهييج الظهارة البولية، بيلة قيحية حتى مع غياب الخمج.
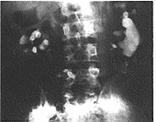
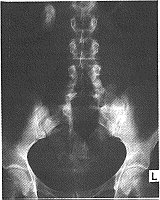
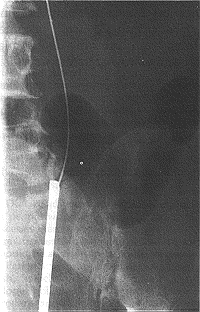
استقصاء مرض الحصى البولية عند الاشتباه به Investigation of suspected stone disease التصوير الشعاعيRadiography . رؤية الحصيات أسهل عندما تكون الأمعاء فارغة، ومما يساعد إعطاء ملين نباتي. ويجب أن تبيّن الصورة المبدئية الكلوة والحالبين والمثانة (`KUB` film)[1] وعندما تكون الحصاة متشعبة، فلا مجال للشك بالتشخيص (الشكل 57-24). والخيال المعتم الذي يقع في السبيل البولي، والذي يحافظ نسبيًا على موقعه في أثناء التنفس، غالبًا ما يكون في داخله. ويمكن إظهار عتامة مشكوك بأمرها أمام أجسام الفقرات في صورة شعاعية جانبية، وبذا تكون خارج السبيل البولي (الجدول 57-4). ونجد مثل هذا في حالة العقد المساريقية المتكلسة والظلال المعتمة الموجودة في داخل السبيل الهضمي.
تصوير الجهاز البولي الإفراغي Excretion urography. وهو أكثر استقصاء مفيد لتأكيد وجود الحصاة. ويبين أيضا أين تقع الحصاة كما يعطي معلومات مهمة عن حالة الكلوة الأخرى. تخطيط الصدى Ultrasongraphy له أهمية كبرى في تحديد موقع الحصيات عند المعالجة بالصدمات من خارج الجسم (انظر لاحقـًا).
معالجـة الحـصى البوليـة جراحيـًا SURGICAL TREATMENT OF URINARY CALCULI
التـدبيـر التحفـظيConservative mangement . الحصيات التي تصغر عن 0.5 سم يمكن أن تنزل من تلقاء ذاتها إلا إذا كانت محشورة. وأي تداخل جراحي يحمل معه خطر المضاعفات، ويجب تجنب أي تداخل غير ضروري. وقد تسبب حصيات كلوية صغيرة أعراضـًا إذا سدَّت كأسـًا أو لأنها تعمل كبؤرة خمج ثانوي. وعلى كل حال، يمكن مراقبة معظمها إلى أن تنزل. المعالجة قبل الجراحة Preoperative treatment. إذا وجد خمج بولي، تبدأ المعالجة بالصادَّات المناسبة، ويستمر إعطاؤها في أثناء العملية وبعدها كلما لزم الأمـر. عملـيـة الحصـاة Operation for stone . الجراحة المفتوحة للحصى البولية غير شائعة في البلاد المتحضرة. إذ تعالج معظم الحصيات من قبل جراحي مسالك بولية متخصصين باستعمال أقصر الطرق للوصول وأساليب باضعة invasive بدرجة قليلة. ولا تزال هناك حاجة للجراحة المفتوحة عند عدم توافر الخبرة المناسبة، أو عند فشل الأساليب الحديثة في التخلص من الحصاة. ويجب قراءة هذا التقرير التالي مع أخذ ذلك بعين الاعتبار.
الأساليب الحديثـة لإزالة الحصاة MODERN METHODS OF STONE REMOVAL
حصيـات الكلوة Kidney stones
استخراج حصاة الكلوة عبر الجلد
Percutaneous nephrolithotony
(الشكل 57-25). يتطلب هذا وضع إبرة مجوفة في الجهاز التجميعي
الكلوي من خلال أنسجة القَطَن الطرية والمتن الكلوي. ويؤدي سلك
يدخل في الإبرة عمله كموجه لمرور سلسلة من الموسعات، التي توسع
الممر إلى الكلوة حتى يصبح كبيرًا
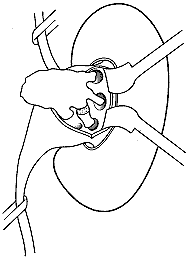
بدرجة تسمح فيها بإدخال منظار الكلوة الذي يستعمل في التفتيش عن الحصاة. ويمكن الإمساك بالحصيات الصغيرة عند رؤيتها وسحبها كاملة. أما الحصيات الكبيرة فيجب تفتيتها بمجس فائق الصوت أو كهربائي مائي واستخراجها كِسرةً كِسرة. والهدف من هذا الأسلوب هو استخراج كل الشُدَف إن أمكن، وقد يتطلب هذا وقتـًا طويلاً إذا كانت الحصاة كبيرة. وبعد الانتهاء من العملية يدخل أنبوب فغر كلوي، ويترك لنزح الجهاز، وهذا يخفف من الضغط في داخل الكلوة ويسمح بالوصول إلى الجهاز إذا بقيت جزيئات من الحصاة. وقد ينفذ استخراج حصاة الكلوة عبر الجلد مع التفتيت بالموجة الصادمة من خارج الجسم extracorporeal shock wave lithotripsy (ESWL) عند معالجة حصيات معقدة (مرجانية)، حيث يزيل الجراح الجزء الأوسط من الحصاة عبر الجلد ويعالج الشُدف المحيطية بواسطة الصدمات.
وتشمل مضاعفات استخراج حصاة الكلوة عبر الجلد: (1) النزيف من المتن الكلوي المثقوب وقد يكون شديدًا وتصعب السيطرة عليه؛ (2) ثقب الجهاز التجميعي وتسرب سائل الغسيل (الذي يجب ان يكون ملحيـًا saline). (3) ثقب القولون أو التجويف البلوري في أثناء تنفيذ الممر عبر الجلد.
التفتيت بالموجة الصادمة من خارج الجسم Extracorporeal shock-wave lithotripsy. لقد حدثت ثورة في تدبير الحصيات الكلوية بعد تطوير أجهزة التفتيت. وكان أولها قد صنعته شركة دورنير Dornier Co. في ألمانيا، وتتوافر الآن آلات عديدة مختلفة التصميم. والحصاة البولية عبارة عن جسم مكـّون من بلورات. وإذا ما ضربت بموجات صادمة ذات طاقة كافية فإنها تتفتت إلى شُدَف. ويظهر المبدأ في أبسط صوره في آلة دورنير الأصلية التي استعملت موجات صادمة مولـَّدة من تفريغ كهربائي موضوع على بؤرة في مرآة مجسمة ناقصة. وكان المريض يرقد تحت الضبط الشعاعي في وضع يجعل الحصاة معرضة لقوة الموجات الصادمة الكاملة التي كانت تتركز على البؤرة الثانية للمرآة. ولأن الموجات الصادمة ضعيفة الانتقال في الهواء، فإن المريض يغمر هو ومولدات الموجات الصادمة في حمام مائي. أما الآلات الحديثة لتفتيت الحصاة بالموجة الصادمة خارج الجلد فليس هناك ضرورة للحمام المائي، وينحصر السائل في المسار الذي يجب أن تسلكه الموجات الصادمة للوصول إلى الكلوة. ويمكن توليد الصدمات بتفريغ نظام من الخلايا الكهربائية الضغطية، ويمكن توجيهها بتخطيط الصدى بدلاً من الأشعة (الشكل 57-26). وتختلف الأجهزة في شدة القوى المفتتة التي تولـِّدها. فالآلات الأقل قوة أقل تأثيرًا في تفتيت الحصيات وتلزم عدة دورات من المعالجة لتحقيق تفتيت تام للحصاة. والصدمات الأضعف أقل إيلامًا، وعلى كل حال فإن المعالجة يمكن أن تعطى من دون تخدير.
وإذا نجح التفتيت بالموجة الصادمة من خارج الجلد فيجب أن تخرج الشُدَف للأسفل إلى الحالب. والمغص الحالبي شائع بعد هذا التفتيت ويجب إعطاء المريض المسكن المناسب، وفي العادة دواء غير سيترويدي مضاد للالتهاب مثل ديكلوفيناك diclofenac. وإذا كانت الحصاة كبيرة فإن تيهورًا avalanche من الشُدَف قد يصبح محشورة في الحالب مسببًا الانسداد. ولتجنب ذلك، يجب وضع استنت يثبت ذاتيـًا في الحالب يمكنه نزح الكلوة في أثناء خروج أجزاء الحصاة. وفي بعض الأحيان يلزم استخراج الشُدَف بواسطة تنظير الحالب (انظر لاحقـًا). وإضافة إلى الألم وانحشار الشُدَف، إن المضاعفة الرئيسية للتفتيت بالموجة الصادمة من خارج الجلد هي الخمج. وتحتوي حصيات كثيرة على جراثيم تنطلق بعد تكسير الحصاة. ومن الحكمة إعطاء صادَّات اتقائية prophylactic antibiotics قبل عملية التفتيت، وكذلك يجب رفع الضغط عن الجهاز المسدود بإدخال استنت حالبي أو فغر الكلوة عبر الجلد قبل المعالجة. ويعتمد تنظيف الكلوة على تركيب الحصاة وموضعها، وتتكسر معظم حصيات الأكسلات والفوسفات بشكل جيد، وإذا كانت في الحويضة فإنها تختفي خلال أيام. والنتائج أقل رِضىً في حال الحصيات الآشد قساوة، خاصة حصيات السستين cystine. وعند معالجة الحصيات في الكؤوس يجب أن يحذر المرضى بأن تنظيفها من الشُدَف قد يحتاج إلى عدة أشهر. وهناك الآن اهتمام كبير في النتائج الطويلة الأمد للمرضى الذين عولجوا بالتفتيت بالموجة الصادمة عبر الجلد. ومن المؤكد أن بعض الحصيات ترجع، خاصة إذا بقيت بعض الشُدَف. ويبدو الآن أن التأذي الكلوي الطويل الأمد غير محتمل.
الجراحة المفتوحة للحصى الكلوية (الشكل 57-27) Open surgery for renal calculi تجرى العمليات للحصاة الكلوية عادة عن طريق القَطَن loin أو المنطقة القَطَنية lumbar. وجميع الأساليب صعبة إلا إذا تم تحريك الكلوة تمامـًا وضبطت سويقتها الوعائية. ويجب وضع معلِّقة حول الحالب العلوي لمنع الحصاة من النزول إلى أسفل. استخراج حصاة الحويضةPyelolithotomy . وتجرى لاستخراج حصيات الحويضة الكلوية. وبعد أن يكون جدار الحويضة الكلوية قد تحرر من الشحم المحيط به، ينفذ شق في الحويضة في اتجاه محورها الطولي مباشرة فوق الحصاة. وتستخرج الحصاة بملقاط حصاة المرارة، مع أخذ الحيطة بألا تتكسر، لأنه قد يصعب استرجاع الشُدَف. ويمكن اكتشاف شُدَف الحصاة في الكؤوس المحيطية بالجس المباشر أو بالتصوير الشعاعي في أثناء العملية أو تنظير الكلوة. وإذا لم يكن هناك خمج، يغلق الشق الحويضي بخياطة متقطعة مصوص absorbable. أما عند وجود خمج شديد فمن الحكمة عمل فغر للكلوة لنزح الجهاز البولي.
استخراج حصاة الحويضة الموَّسع Extended pyelolithotormy. يتم إيجاد مستوى فاصل بين الجيب الكلوي وجدار الجهاز التجميعي على سطح الكلوة الخلفي. وهذا يتجنب الأوعية الكبيرة ويسمح بعمل شقوق تمتد إلى الكؤوس بشكل يسمح بإزالة حتى الحصيات المرجانية الكبيرة من دون أن تكسر. استخراج حصاة الكلوةNephrolithotomy . قد يلزم عمل شقوق في متن الكلوة لتنظيفها عند وجود حصاة مركبة تتشعب إلى داخل معظم الكؤوس. وقد تلزم هذه العملية أيضـًا عندما تجعل الالتصاقاتُ الناتجة عن عملية سابقة الوصولَ إلى الحويضة أمرًا صعبـًا. ويجب أن تلتقط السويقة بشكل مؤقت لتقليل النزف من الأنسجة الكلوية الكثيرة الأوعية. وتنفذ الشقوق مباشرة خلف أكثر جزء بارز من حدِّ الكلوة المحدب وموازية له، حيث تلتقي فروع الشريان الكلوي الأمامية والخلفية (خط برودل*) وتبريد الكلوة بكمادات مثلجة أو ملفات تبريد، يزيد الوقت الذي تبقى فيه الكلوة مقفرة ischaemic من دون ضرر دائم. ويجب إغلاق جميع الشقوق بدقة بخياطة توقف النزف مع مراقبة المريض بحذر بعد العملية لأي علامة نزف انفعالي reactionary haemorrhage. استئصال الكلوة الجزئيPartial nephrectomy . يفضل أحيانًا عندما تكون الحصاة في الكأس الأسفل ويصحبها تلف خمجي للمتن المجاور. استئصال الكلوةNephrectomy . يجرى عندما تكون الكلوة قد دمرت بسبب الانسداد والخمج اللذين يصحبان مرضى التحصي، خاصة عند وجود مَوَه قيحي حبيبومي أصفر xanthogranulomatous pyonephrosis ويجب إزالة هذه الكتلة الالتهابية المتعلقة بالحصاة بحذر خاص لأنها قد تكون ملتصقة بأعضاء مجاورة أخرى مثل القولون.
معالجة الحصيات الكلوية بالجانبين Treatment of bilateral renal stones. تعالج في العادة أولاً الكلوة ذات الوظيفة الأفضل، وتؤجل العملية على الجانب الأخر إلى 2-3 شهور. وتستثنى من ذلك إحدى الكلوتين إذا كانت أكثر ألمًا مما يوحي بوجود انسداد فيها، أو إذا كان فيها مَوَه قيحي، إذ يجب نزحه بفغر الكلوة عبر الجلد. وفي حالات الحصيات المرجانية الساكنة بالجانبين في المسنين والواهنين صحيـًّا جميعـًا، فقد يكون من الأفضل عدم إجراء العملية، ويجب تشجيع المريض على شرب كميات كبيرة من السوائل.
منـع الرجعةPrevention of recurrence كان الفرير (الأخ) جاك* مفتت الحصيات المشهور في العصور الوسطى يقول: "لقد استخرجت الحصاة، ولكن الله يشفي المريض". وبعد أن يتم استخراج الحصاة يجب اتخاذ التدابير لمنع رجعتها. ويفضَّل استقصاء كلِّ ما يكـّون الحصى لنفي وجود عوامل استقلابية metabolic. وعمليـًا، إن معدل الاكتشاف قليل جدًا في مرضى عندهم حصاة وحيدة صغيرة. ويجب فحص بول كل مرضى الحصى للكشف عن الخمج. والاستقصاءات التالية مناسبة في حالات الحصيات بالجانبين أو لمن يكـّونون حصيات راجعة. 1. الكالسيوم المصلي، تؤخذ ثلاثة قياسات المريض الجائع لنفي وجود فرط الدريقية hyperparathyroidism. 2. حمض اليوريك المصلي. 3. اليورات والكالسيوم والفسفات البولي في تجميع 24 ساعة. 4. تحليل أي حصاة تستخرج. النصيحـة الغذائيةDietary advice . لا تساعد دائمًا في منع رجعة الحصيات في الذين يتناولون غذاءً عاديـًا متوازنـًا. ويجب أن ينصح كل من يتناول كميات زائدة من مشتقات الحليب (حصيات الكالسيوم) أو الرواند والفروالة والدراق (الخوخ) والسبانخ والهليون (حصيات أكسلات الكالسيوم) بأن يكون أكثر اعتدالاً. ويجب أن يتجنب المرضى الذين لديهم فرط يوريسمية hyperuricaemia اللحم الأحمر وفضلات الذبيحة (السَقَط) والأسماك الغنية بالبيورين، كما يجب أن يعالجوا بألوبيورينول allopuriuol. ويجب أن يقيَّد في مرضى البيلة السيستينية تناول البيض واللحوم والأسماك وهي جميعًا غنية بالبروتينات المحتوية على الكبريت. وأهم نصيحة غذائية مؤثرة هي التي قدمها أصلاً أبقراط للمصابين بالحصى البولية وهي أنه يجب ان يشربوا كميات كبيرة من الماء لتخفيف بولهم. ويجب زيادة السوائل التي يتناولها بما يناسب مقدار الخسائر الزائدة. أما المعالجة بالأدوية فلم يظهر أنها مؤثرة إلا عند القلة من المرضى الذين لديهم فرط بيلة كلسية غامضة idiopathic hypercaciuria. وتقلل الكالسيومَ في البول خمسةُ مغم من بندروفلوازايد مع غذاء خال من الكالسيوم.
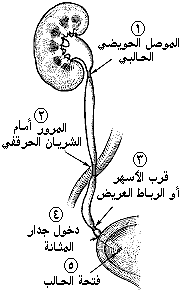
الحصاة الحالبيـة URETERIC CALCULUS
تتولد حصاة الحالب في الكلوة في جميع الأحيان تقريبًا ومعظمها صغيرة ووحيدة وتخرج تلقائيًا. الظواهر السـريـريـة Clinical features. كثيرًا ما يسبب وجود حصاة نازلة في الحالب نوباتٍ متكررةً من المغص الحالبي. المغـص الحالـبيUreteric colic . تسبب حصاة الثلث العلوي من الحالب أعراضًا مشابهة تمامًا لأعراض حصاة تسدُّ الموصل الحويضي الحالبي. وعندما تتقدم الحصاة إلى الحالب السفلي، فإن نوبات الألم المبرح تكون رجيعة referred أكثر إلى المنطقة الأربية والأعضاء التناسلية الخارجية والسطح الأمامي للفخذ. وفي الرجل، تنكمش الخصية بسبب تشنج العضلة المشمرة cremaster، ويكون فيها إيلام قد يستمر لبضعة أيام بعد توقف المغص. وعندما توجد الحصاة في جزء الحالب داخل جدار المثانة يكون الألم رجيعـًا إلى رأس القضيب. وفي كلا الجنسين قد يكون هناك شغىً strangury. الانحشار Impaction. تنزل معظم الحصيات من الحالب تلقائيـًا، ولكن هناك خمسة مواقع تضيُّق قد تتوقف عندها الحصاة (الشكل 57-28). وعندما تصبح الحصاة محشورة يحلُّ محلَّ نوباتِ الألمِ ألمٌ غامض أكثر ثباتا يُحَسُّ عادة في الحفرة الحرقفية iliac fossa. ويزداد الألم بالحركة ويخف بالراحة. وقد يسبب انتفاخ الحويضة الكلوية نتيجة الانسداد ألمـًا وشعورًا بعدم الراحة في القَطَن. وبمرور الوقت ربما تصبح الحصاة مغروزة بينما ينحرف سطح الحالب المجاور ويصبح متوذِّمـًا بسبب الإقفار الناجم عن الضغط. أما ثقب الحالب وتسرب البول فهو مضاعفة نادرة.
واستمرار الألم الكلوي الشديد ليوم أو يومين ثم انصرافه يوحي بأن الحالب قد سُدَّ تمامًا بالحصاة. وإذا أوحى تصوير الجهاز البولي الوريدي أو تخطيط الصدى أن الانسداد ما يزال موجودًا بعد أسبوع أو أسبوعين يجب عندها إزالة الحصاة لأن توسع الكلوة المزمن سيؤدي في النهاية إلى ضمور المتن الكلوي. البيلة الدموية Haematuria. غالبًا ما تكون كل نوبة مغص حالبي مصحوبة ببيلة دموية مجهرية تدوم يومًا أو بعض يوم. والنزف الأكثر شدة غير شائع ويجب أن يثير الشك بأن سبب المغص مرور جلطـة. فحص البطن Abdominal examination. يوجد إيلام وبعض الصمل rigidity فوق جزء من مسار الحالب. والصعوبة الرئيسية في الجانب الأيمن هي التفريق بين أعراض المغص الحالبي وعلاماته وبين التهاب الزائدة الدودية الحاد أو التهاب المرارة الحاد. ولا ينفي وجودُ بيلة دموية التهابَ الزائدة الدودية، لأن التهاب الزائدة الدودية المحاذية للحالب تؤدي إلى التهاب حالبي موضعي ينتج عنه وجود كريات حمراء في البول. وفي الحياة العملية نجد أن المريض الذي يشكو من مغص حالبي حاد يكون متألمـًا أكثر ومعتلاً مجموعيـًا بدرجة أقل. التصـويـر Imaging. إن معظم الحصيات البولية عتيمة للآشعة وترى في صورة البطن البسيطة، وعلى كل حال لا ترى الحصاة في مسار الحالب إذا كانت صغيرة جدًا أو إذا أخفتها محتويات الأمعاء أو ظل العظم المجاور. وقد يكون التصوير الوريدي البولي مفيدًا جدًا لتأكيد التشخيص إذا أجري والمريض متألم. ويحتمل ألا يكون هناك إفراز أو إفراز أقل في أثناء نوبة المغص الكلوي ولبعض الوقت بعد ذلك. وفي بعض الأحوال يحصل تسريب من الجهاز المتوسع للمادة التباينية، وقد تبين الصور الشعاعية المتأخرة المأخوذة حتى بعد 36 ساعة من زرق المادة التباينية توسعـًا في الحالب يمتد إلى أسفل حتى يصل الحصاة السادة. وقد تظهر حصاة حمض اليوريك الشفافة للأشعة كامتلاء معيب في المادة التباينية. وقد يعطي الذين يسيؤون استعمال الأدوية المسكنة أعراضًا مشابهة للحصول على الأدوية ويفيد تصوير الجهاز البولي الوريدي في استبعاد المغص الكلوي. فإذا كان التصوير في أثناء النوبة طبيعيًا فلا يوجد عند المريض مغص كلوي.
تنظيـر المثانـة Cystoscopy. لا يستدعى بشكل روتيني ولكنه قد يبين وذمة ونزف حبريًا في الظهارة البولية حول فتحة الحالب عند وجود الحصاة في أسفله، وقد يمكن رؤية الحصاة في الفتحة في أثناء نزولها إلى المثانة. تصوير الحالب الرجوعي Retrograde ureterography يجرى عادة قبل عملية استخراج حصاة بالمنظار المباشر، ولكنه قد يكون مفيدًا عند وجود شك قوي بعد تصوير الجهاز البولي الوريدي. المعالجة Treatment الألم Pain. لقد حلت الأدوية غير الستيرويدية ومضادة الالتهاب مثل ديكلوفيناك diclofenac وإندوميثاسين indomethacin محلَّ المورفين كخط معالجة أول للمغص الكلوي. وأما قيمة مرخيات العضلات الملساء مثل بروبانثلين (بروبانثين) فهي مشكوك فيها. استخراج الحصاة Removal of the stone (الجدول 57-5). المعالجة التوقعية تناسب الحصيات الصغيرة التي غالبـًا ما تنزل بصورة طبيعية. وقد يستغرق هذا عدة أشهر، وما دام المريض لا يتعطل بسبب رجعة نوبات المغص فيمكن متابعة تقدم الحصاة بإعادة التصوير كل 6-8 أسابيع.
استخراج الحصاة بالتنظيرEndoscopic stone removal سلة دورمياDormia basket * . لقد حلت أساليب تنظير الحالب محلَّ استعمال السلال السلكية بتوجيه شاشة التلفاز، ولكنها قد تكون مفيدة عند عدم توفر الأدوات والخبرة اللازمتين. وهناك خطر حقيقي من الأضرار بالحالب، ويجب أن تستعمل السلة للحصيات الصغيرة فقط التي تقع على بعد 5-6 سم من فتحة الحالب (الشكل 57-29) . بضع صماخ الحالب Ureteric meatotomy. كثيرًا ما تبقى الحصيات في جزء الحالب الداخل في جدار المثانة. والشق الحذر عن طريق المنظار بواسطة سكين نافذة للحرارة diathermy knife قد يوسع الفتحة ويحرر الحصاة. وقد يؤدي هذا الأسلوب إلى جزر reflux بولي غير أنه يندر أن يسبب مشكلات. استخراج الحصاة بتنظير الحالب Ureteroscopic stone removal. منظار الحالب هو منظار طويل يمكن إدخاله خلال الإحليل عبر المثانة إلى الحالب (الشكل 57-30). ويستعمل منظار الحالب لاستخراج الحصيات المحشورة في الحالب. وتفتت الحصيات التي لا يمكن إمساكها بالسلة أو بملقاط المنظار بمفتت الحصاة الكهربائي المائي أو بالليزر.
الدفع والتفتيت Push bang. يمكن دفع حصاة موجودة في وسط الحالب أو في جزئه العلوي إلى الكلوة بالغسيل عن طريق قثطار حالبي. وتثبت الحصاة التي غير موضعها في الكلوة بواسطة استنت على شكل حرف J. وبعدها يمكن تحويل المريض إلى التفتيت بالأمواج الصادمة من خارج الجسم.
التفتيت في الموضع Lithotripsy in situ إذا وقعت الحصاة في جزء من الحالب يسمح بتحديد موقعها بنظام تصوير جهاز التفتيت، عندئذ يمكن تفتيتها في موضعها. وهذا الأسلوب في المعالجة غير مناسب إذا وجد انسداد تام أو إذا كانت الحصاة محشورة منذ مدة طويلة.
الجراحة المفتوحة Open surgery استخراج حصاة الحالبUreterolithotmy . يجب أخذ صورة شعاعية قبل العملية مباشرة للتأكد من موقع الحصاة. ويجب أن يكون الجرح مناسبًا لموضع الحصاة. فالحصيات الموجودة في الثلث العلوي من الحالب يمكن الوصول إليها بشق في القَطَن أو بشق مستعرض في الربع العلوي كما يعمل في حالات حصيات حويضة الكلوة. أما الوصول إلى حصيات وسط الحالب فيكون من خلال شق قاطع للعضلات في الحفرة الحرقفية. وأما حصيات الحالب السفلي فأفضل طريقة للوصول إليها تتم عبر شق فانينشتايل*. ويحسن كشف الحصيات القريبة من المثانة بربط السويقة الوعائية المثانيــة العلوية وربطها. ويتم كشف الحالب خارج الصفاق وتوضع معلِّقتان فوق الحصاة وتحتها لمنعها من التحرك بعيدًا عن موقع الجراحة. ويشق الحالب طوليًا فوق الحصاة مباشرة التى تحرر من الالتصاقات بتسليخ كليل وترفع بالملقاط. ويمرر قثطاران طريان إلى أعلى وإلى أسفل للتأكد من أن الحالب سالك. وتغلق فتحة الحالب بقصابة متقطعة مصوص ويترك منزح ليوم أو أكثر لنزح البول المتسرب حتى يتوقف.
التليف الغامض خلف الصفاق Idiopathic retroperitonedneal fibrosis. هذه حالة نادرة يحاط فيها الحالب أو الحالبين بتليف مستمر في الأغشية خلف الصفاق. والسبب مجهول مع أن بعض الحالات قد تكون لها علاقة بالدواء. وتحدث صورة سريرية مشابهة في مرضى يحدث لديهم تسرب من أمِّ دمٍ أبهرية أو ورم خبيث مرتشح خلف الصفاق. ويشكو المريض من ألم مستمر في الظهر لعدة أشهر. ويستدعي حصول الزُرَام anuria والقصور الكلوي إجراء استقصاء للسبيل الكلوي الذي يبين وجود مَوَه كلوي. ويبين تصوير الجهاز البولي الوريدي تغير مكان الحالبين المسدودين نحو خط الوسط، والمظهر في التصوير المقطعي المحوسب تشخيصي. وتكون سرعة تنقّل الكريات ESR مرتفعة جدًا. المعالجـة Treatment. قد يكون من الممكن إدخال استنت في كل حالب كإجراء مؤقت حتى تستعاد مهام الكلوتين وإلا فإن فغر الكلوتين عبر الجلد يسمح بنزح الكلوتين المسدودتين. وقد يحتاج بعض المرضى إلى الديال بدلاً من الكلوتين، وينصح البعض بمعالجة هؤلاء المرضى بطريقة تحفظية بتناول جرعات كبيرة من الستيرويدات. وتشمل المعالجة الجراحية تسليخ الحالبين بحذر (انحلال الحالبين ureterolysis) ولفِّ الثرب حول الحالبين المحرَّرين يقلل احتمال رجعة الانسداد.
* اسكندر راندول Alexander Randall، 1881-1951. أستاذ جراحة المسالك البولية، جامعة بنلسفانيا. فيلادفيا، الولايات المتحدة الأمريكية. * ريجنالد جوزيف كار Reginald Joseph Carr، معاصر. اختصاصي أشعة، مستشفى برادفورد الملكي، برادفورد، انجلترا. [1] Kidney, ureter and bladder * ماكس برودل Max Brِdel، 1870-1941. طبيب في بلتيمور. * الفرير (الأخ) جاك Frère Jacques، 1651-1719. مفتت حصى، ايطالي متجول. وبعد خدمته في الجيش الفرنسي بصفته جندي مشاة، تبنى عادة نصف دينية، وبدأ بالجراحة بحثــًا عن حصاة المثانة * دورميا Dormia، معاصر. أستاذ مساعد في جراحة المسالك البولية، جامعة ميلان، إيطاليا. * هرمان يوهان فانينشتايل Hermann Johann Pfannenstiel، 1862-1909. اختصاصي أمراض نساء، برسلاو، ألمانيا.
|
||||||||||||||||||||||||||||||