|
التهاب العظم والغضروف OSTEOCHONDRITIS لقد تم في الماضي تصنيف عدد من الحالات التي عرفت بأسماء الأشخاص تحت مصطلح التهاب العظم والغضروف. وطبيعة المرضيات الدقيقة مازالت غير مؤكدة ولكنها تشمل على الأقل ثلاث عمليات مرضية: النخر اللاوعائي؛ وإصابات الجر traction أو الإجهاد stress injuries؛ والكسور خلال الغضروف transchondral fractures أو انفصال قطعة سائبة من الغضروف المفصلي (التهاب الغضروف والعظم السالخ osteochondritis dissecans). النخر اللاوعائي Avascular necrosis. وأفضل الأمثلة المعروفة هي: · المشاشة الفخذية الدانية (مرض ليج* كالف* بيرثيز* - Leg-calvé perthes- انظر لاحقًا). · مشاشة المشط الثاني القاصية (مرض فرايبيرج* Freiberg’s disease). · الهلالي lunate (مرض كينبوك* Keinbock’s disease). · الزورقي navicular (مرض كوهلر* Kِhler’s disease). إصابات الجر أو الإجهاد Traction or stress injuies. والأمثلة عليها هي: · حديبة الظنبوب tibial tubercle (مرض أوزجود* شلاتر* Osgood-Schlatter’s disease). · قطب الرضفة القاصي (مرض سيندينج-لارسن* Sinding-Larsen’s disease) · مشاشة عظم العقب os calcis الخلفية (مرض سيفر* Sever’s disease، ولكن المظاهر الشعاعية الكثيفة في المشاشة قد تكون سوية). الوابلة capitellum (مرض بانر* Panner’s disease - هناك إيحاء بوجود سبب وعائي). وقد تحدث إصابات الإجهاد التي تشمل قلع المرتكزات العظمية في أي مكان تتصل فيه العضلات القوية بالعظم. والأمثلة تشمل المستقيمة الفخذية rectus femoris المرتكزة إلى الشوكة الحرقفية الأمامية السفلى، وأوتار المأبض hamstrings المرتكزة إلى الأحدوبة الإسكية ischial tuberosity. وتتم معالجة إصابات الجر أو الإجهاد بالراحة وتقييد النشاطات. وكثير من هؤلاء الأطفال رياضيون ملتزمون، وتنجم الآفات عن فـَـرْضِ أعباء مفرطة على الهيكل العظمي غير الناضج. التهاب العظم والغضروف السالخ Osteochondritis dissecans. في هذه الحالة تصبح قطعة من الغضروف المفصلي مع العظم المستبطن تحت الغضروف أو من دونه غير مستقرة وقد تنفصل مشكـِّلة جسمًا سائبًا loose body. وقد يحدث هذا بعد الرضح (كسر عظمي غضروفي osteochondral fracture)، أو ربما يحدث بسبب وجود منطقة ضعيفة موضعية نتيجة التعظم المعيب defective ossification. وتسبب الأجسام السائبة الألمَ وقـَـفـْـلَ locking المفصل، في حين أن الشدفة غير المستقرة قد تسبب الازعاج خاصة عند إجهاد المفصل. والأماكن الشائعة تشمل اللقمة الفخذية الإنسية medial femoral condyle والقعب talus والوابلة capitellum. وقد تكون الآفة واضحة في الصور الشعاعية العادية ولكنها تتكشف أيضًا بصورة جيدة بالتصوير بالرنين المغناطيسي. ويتم تبني المعالجة بالمراقبة في الأطفال بشكل عام، ما لم يتكون جسم سائب وعندئذ يجب إزالته.
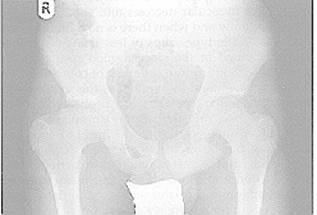
مرض بيرثيز Perthe’s disease مرض بيرثيز (الشكل 21-9) عبارة عن حالة مزمنة في الوَرِك يحدث فيها اضطراب في النمو مصحوب بإقفار ischaemia مؤقت في نهاية عظم الفخذ العليا مما يؤدي إلى دورة من النخر اللاوعائي يتبعه التشوه وبالتالي إعادة التوعية revascularisation. وتأخذ الدورة حوالي 3-4 سنوات (الشكل 21-10). ويوجد عادة تشوه ثمالي قليل نتيجة توقف النمو وتسطح رأس عظم الفخذ الذي يؤهب لحدوث تغيرات تنكسية في الحياة المقبلة (الشكل 21-11). ويبقى السبب غير واضح وتشمل النظريات انقطاعـًا مؤقتـًا في التزويد الدموي وفرط الضغط الوريدي واضطرابـًا في الغضروف المشاشي.
الظواهر السريرية Clinical features. وقد تحدث الحالة بين سن 3 و12 عامًا. وتشيع بين الصبيان بثلاثة أو خمسة أضعاف، ويكثر في الأطفال الذين ولدوا بوزن أقل أو الذين لديهم تأخر بنيوي في النمو. ويوجد تاريخ عائلي في حوالي 12 بالمائة من الحالات، وقد تحدث الحالة بالجانبين في 20 بالمائة من الحالات بالرغم من أن الإصابة المتزامنة نادرة (انظر ثدن المشاشات المتعدد multiple epiphyseal dysplasia). والظهور السريري العادي يبدأ بألم في الوَرِك أو ألم رجيع referred pain في الركبة أو الفخذ. وقد تكون الأعراض عارضية episodic. ويكثر أن تكون حركتا التبعيد abduction والدوران الداخلي internal rotation مقيدتين. ويمكن تصنيف الحالات بناء على المظاهر الشعاعية ويكون ذلك إما بناء على التواقت الزمني أو نطاق المرض باستعمال نظام كاتارول* Cattarall حيث يوجد فيه أربع مجموعات، أو تصنيف سالتر* تومبسون* Salter-Thompson حيث يوجد فيه ثلاث مجموعات.
إضافة إلى ذلك، وصفت مظاهر شعاعية كعلامات شعاعية دالة على الخطورة at risk signs حيث يعتقد بعض المؤلفين أنها تشير إلى بداية التشوه وبالتالي تكون النتائج سيئة. المعالجة Management. إضافة إلى الوسائل مثل الراحة وتقييد النشاط لتخفيف الألم والمعالجة الفيزيائية للحفاظ على الحركة، فإن معالجة مرض بيرثيز الأساسية هي ما يدعي ‘الاحتواء containment’. ويفترض ذلك أن الاحتواء الكافي لرأس عظم الفخذ في داخل الحقِّ acetabulum يؤدي إلى رأس أكثر استدارة ومفصل أكثر تطابقًا congrous، وبالتالي تكون خطورة حدوث التهاب المفصل التنكسي في المستقبل، أقل. ويجب أن تبدأ هذه المعالجة بشكل واضح في مرحلة التشدف fragmentation وإلا كانت غير فعالة وربما تجعل الأمور أسوأ بالفعل. ويمكن تحقيق الاحتواء من دون جراحة باستعمال الجبائر أو الأحزمة braces، أو جراحيًا بواسطة قطع عظم الفخذ الأفحج varus osteotomy. وقبل إجراء الجراحة من المهم أن نضمن أن الوَرِك سيتم احتواؤه في الحقِّ بقطع العظم المزمع إجراؤه؛ ويقيَّم هذا على أفضل وجه بصورة مفصل arthrogram مبدئية حيث يوضع المفصل في أثناء تنفيذه في وضع التبعيد لمحاكاة الوضع بعد قطع العظم، وإذا لم يكن احتواء الوَرِك ممكنًا أو يظهر أنه يركب على شفة الحق الوحشية، فإن قطع العظم الأفحج ممنوع. وفي هذه الحالات يمكن أن تستدعى عملية من نوع الرف shelf-type لتوسيع الحق.
وقد استعمل العمر عند التشخيص ونطاق إصابة رأس الفخذ وعلامات الخطورة الشعاعية في محاولة لتقييم متى يجب معالجة مرض بيرثيز، ولكن المشكلة هي معرفة المرضى الذين يرجح أن يتطور مرضهم في وقت مبكر. ومن الضروري للكشف عن التطور متابعة المرض بتكرار وانتظام (كل 3-4 أشهر) في مرحلة المرض المبكرة. ويبدو أن النتائج على المدى الطويل لها صلة بالسن عند بدء المرض (أو بالأحرى السن عند الشفاء، لأن المريض كلما كان أصغر، كانت فرصته أكبر في إعادة تركيب العظم)، ونطاق إصابة رأس الفخذ. ويتمتع الأطفال دون سن الخامسة عند بدء المرض بإنذار prognosis جيد، وعندها لا تستدعى المعالجة الخاصة لهم عادة. أما في الأطفال الأكبر سنًا، فيجب أخذ المعالجة بالاعتبار إذا كانت إصابة رأس الفخذ تزيد على النصف (مجموعة كاتارول الثالثة والرابعة ومجموعة سالتر تومبسون ب) وعند وجود علامات الحظورة.
جراحة العظام العصبية العضلية NEUROMUSCULAR ORTHOPAEDICS في الحالات العصبية العضلية مثل التهاب سنجابية النخاع poliomyelitis، والسنسنة المشقوقة spina bifida، والشلل الدماغي، والحثول العضلية musular dystrophies، يمكن أن ينجم التشوه عن انعدام توازن العضلات وتأثير الجاذبية. ولجراحة العظام دور قيم في معالجة المرضى المختارين بعناية؛ ولكن، من المهم أن نتذكر أن الجراحة ما هي إلا جزء من الرعاية المستمرة لهؤلاء المرضى، وأن مساعدة اختصاصيي المعالجة الفيزيائية والمعالجة المهنية والتقويم والوالدين مهمة للحصول على نتائج جيدة.
التهاب سنجابية النخاع Poliomyelitis التهاب سنجابية النخاع ينجم عادة عن الخمج بنوع من الأنواع الثلاثة من فيروسات التهاب سنجابية النخاع، بالرغم من أن أنواعًا أخرى من مجموعة الفيروسات المعوية enterovirus قد تسبب مرضًا لا يمكن تمييزه من الناحيتين السريرية والباثولوجية. لقد تم توافر التلقيح لمدة تزيد على 30 عامًا، ولكن المرض لا يزال شائعًا في مناطق معينة في العالم. ويدخل الفيروس عن طريق الفم والبلعوم مارًّا بالعقد اللمفية للجهاز الهضمي ليصل إلى الدوران الدموي، مع فترة حضانة تعادل 6-20 يومًا ويحدث مرض عصبي لدى 1-2 بالمائة من المرضى حيث يصيب الفيروس خلايا القرن الأمامي خاصة في التوسعين العنقي والقَطـَـني (إضافة إلى أجزاء من الدماغ تشمل البصلة medulla). ووهن إحدى العضلات يتناسب مع عدد الوحدات الحركية المدمرة، بالرغم من أن حوالي 60 بالمائة من الوحدات يجب تدميرها قبل أن يكتشف الوهن سريريًا. وأكثر العضلات التي تشيع إصابتها هي التي يكون تعصيبها من التوسعين العنقي والقَطـَـني، والشلل يشيع في الطرف السفلي أكثر من الطرف العلوي بضعفين، ولا تستدعى جراحة العظم في المرحلة الحادة ومرحلة النقاهة، مع أن المعالجة الفيزيائية الحذرة في مرحلة النقاهة مفيدة في تفعيل العضلات الفردية حتى تصل إلى قدرتها القصوى من دون أن تترك للعضلات التي تعمل سويًا الفرصة لتصبح متضخمة؛ ويجب ألا تـُـمرَّن العضلات المشلولة تمرينًا مفرطًا، ويجب مطُّ التَقَفـُّعات في العضلات المشلولة قبل تمرينها. وقد تستدعى الجراحة العظمية في المرحلة المزمنة التي قد تتأخر إلى سنتين بعد بدء المرض. ويحدد نمطُ الشلل التشوهاتِ المفصليةَ بشكل كبير بالرغم من أن أنماطـًا معينة من التشوهات مثل تَقَفـُّعات الثني flexion contractures في الركبة والوَرِك وعظم العقب في مؤخرة القدم شائعة. وقد يلجأ المرضى المصابون بوهن في رباعية الرؤوس quadriceps وتَقَفـُّع ثني إلى مشية الركبة واليد knee-hnad gait، حيث تقوم اليد بدعم الركبة. لأنها لا تثبت في وضع التمديد. وفي الحالات الوخيمة يلجأ المرضى إلى الزحف؛ ويشير نمط الزحف الذي يُمارَس إلى مجموعات العضلات التي أصيبت، وإذا كانت جميعُ العضلات التي تعمل على أحد المفاصل مشلولةً، يصبح المفصل سائبًا وغير مستقر. وإذا أصيبت العضلات جنب الشوكية paraspinal يمكن أن يحدث الجَنَف. ويجب أن يسبق الجراحةَ تقييمٌ وافٍ، يشمل تخطيط العضلات، وإذا تقررت الاستعانة بالمقوِّمات orthoses، فمن المهم أن نتأكد من أنها مناسبة في بيئة المريض البيتية. وتأخذ الجراحة شكل: · نقل الوتر لتقوية عضلة واهنة أو استبدالها. · تحرير تَقَفـُّع ثابت بقطع الأنسجة الرخوة، وقطع العظم التصحيحي بعد النضج الهيكلي، وكثيرًا ما يمكن إبطال مشية اليد والركبة بقطع عظم الفخذ القاصي التصحيحي الذي يسمح بتمديد مفرط قليل في الركبة في أثناء المشي. · توفير الاستقرار للمفاصل السائبة بإيثاق المفصل arthrodesis. · دمج السيساء بالأدوات لمعالجة الجَنَف. · تطويل الساق إذا كانت قصيرة.
الشلل الدماغي Cerebrel palsy الشلل الدماغي إصابة غير مترقية في الدماغ النامي ويحدث عادة في الفترة الوليدية، وله عدة أسباب كامنة مثل نقص الأكسجين والنزف داخل الدماغ والخمج. وارتباطه بالخداج ارتباط قوي. وتوجد عدة أنماط من العجز بناء على طبيعة الاضطراب الحركي وتوزيعه (الجدول 21-2). وأكثر نوع شائع من الاضطرابات الحركية هو النوع الشناجي spastic الذي ينزع إلى أن يصيب مجموعات العضلات المثنية أكثر من الباسطة. وقد يكون للجراحة العظمية أهداف محدودة في الشلل الدماغي لأنها تعالج التأثيرات المحيطية لمشكلة مركزية. وهدف الجراحة يجب أن يكون موجهًا لتحسين الوظيفة وتيسير رعاية هؤلاء المرضى بتصحيح التشوهات أو الوقاية منها. والمعالجة الفيزيائية لمطِّ التَقَفـُّعات والإشراف على استعمال المقوِّمات أمر أساسي. ويصف الجدول 21-3 نظامًا عمليًا بسيطًا لوضع الدرجات. ومن المهم أن نعرف إذا كان لدى المريض نوبات صرع وإذا أصيبت قواه العقلية والمعرفية.
ويكون التشوه في المشلولين نصفيًا، مقصورًا بشكل كبير على القدم مع تَقَفـُّع قَفَدي وهو أكثر مشكلة شائعة، مع أن الفحج تحت القعبي subtalar قد يبرز كمشكلة. وبينما يتكون التشوه دينميًا يمكن معالجته بمقوِّمة كاحل وقدم ankle foot orthosis (AFO)، ولكن إذا كان هناك تَقَفـُّع قَفَدي ثابت يسبب مشية رؤوس الأباخس tip-top أو مشية عقبية أبخسية toe-heel gait، يستدعى التصحيح الجراحي. ويجب بذل العناية لتفادي التصحيح المفرط. وأسهل أسلوب هو التطويل خلال الجلد بواسطة طريقة القطع الثلاثي، يعقبه التثبيت بالحبس لمدة 6 أسابيع ثم استعمال مقوِّمة الكاحل والقدم AFO. وخطورة الرجعة أكثر إذا أجريت الجراحة تحت سن السادسة. والمشكلة الرئيسية في المشلولين شللاً مزدوجًا هي القَفَد في الكاحلين؛ والثني الثابت في الركبتين؛ والتقريب والدوران الداخلي والثني في الوَرِكين. ومن الخطأ تحرير العرقوب Achilles tendon في محاولة خفض العقبين لأن ذلك ينجح فقط في انهيار المريض بثني ركبتيه ووَرِكيه مجددًا. ويجب تناول التشوهات معـًا، ومن المفيد تحليل المشية gait analysis (إذا توافر). وكثيرًا ما يستدعى جمع من الجراحات المتتالية مع نقل المقربات في الوَرِك وتحرير أوتار المأبض hamstings إنسيًا في الركبة، وتطويل العرقوب من خلال الجلد إذا لزم الأمر.
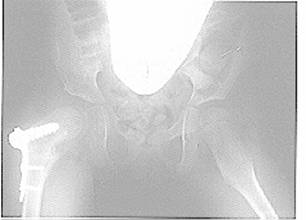
ويفضل أن يعتبر مرضى الشلل الرباعي مصابين في الجسم كله لأن الجَنَف عندهم شائع أيضًا. ولا يمشي معظم هؤلاء المرضى ولكنهم يعملون وهم قاعدون، ويجب أن تأخذ الجراحة العظمية هذا في الاعتبار. والمشكلتان الرئيستان هما عدم استقرار الوَرِك والجَنَف وكلاهما يسبب عدم التوازن عند الجلوس. وإذا انخلع الوَرِك، يعاني حوالي 40 بالمائة من المرضى من الألم، ويصبح الجَنَف مرجحًا أو متزايدًا. وينجم عدم استقرار الوَرِك عن جمع من العوامل تشمل ثدنَ الحقِّ acetabular dysplasia وأعناقَ الفخذ الروحاء المقلوبة إلى الأمام anteverted، وشدَّ المقرِّبات adductors. ويجب أن تهدف المعالجة للوقاية من خلع الوَرِك بمناطرة شدِّ المقرِّبات بفحص نطاق التبعيد بانتظام سريريـًا وبالتصوير الشعاعي السنوي. وإذا تم كشف الفكِّ subluxation المترقي، ينصح عندئذٍ بتحرير المقرِّبات والقَطـَـنية psoas بعملية مفتوحة. وفي الحالات الأكثر تقدمًا، ربما لا يكون تحرير الأنسجة الرخوة وحده كافيًا (الشكل 21-12)، ويلزم إجراء قطع عظمي أفحج إضافة إلى ذلك (الشكل 21-13). وعندما يصبح الوَرِك مخلوعًا يكون لزامـًا على الأصح إجراء جمع من تحرير الأنسجة الرخوة والرد المفتوح وقطع عظم الفخذ وتوسيع الحق. وهذه عملية كبيرة ويفضل تجنبها بالكشف عن الفك مبكرًا. وينشأ الجَنَف كثيرًا لدى المرضى المصابين إصابة جسدية تامة كما يكون لديهم نزعة لأن ينهاروا إلى الأمام في وضع الحُداب لأنهم لا يستطيعون الاحتفاظ بالقـَـعـَـس القَطـَـني السوي normal lumbar lordosis. ووضع الأحزمة مبكرًا يساعد في الحفاظ على القامة المنتصبة عند الجلوس وتحسين المهام التنفسية وإبطاء سرعة تدهور هذه الأقواس. والجلوس الصحيح باستعمال الكراسي المتحركة المناسبة والدعامات المُقَوْلـَـبَة أمور مهمة جدًا أيضًا.
السنسنة المشقوقة Spina bifida يعتمد نطاق العجز على مستوى الآفة، وفي معظم الحالات توجد إصابة عصبون محرِّك علوي upper motor nearone قليلة إضافة إلى آفة العصبون المحرِّك السفلي التقليدية. لذلك ربما يضاعف الشناجَ فقدانٌ حركي وحسي. ويعني الانعدام الحسي الوقائي أن الجروح البسيطة قد تمر من دون ملاحظة وبذلك يحدث الخمج. وحالما يصيب ذلك العظمَ يصبح اجتثاثه صعبًا للغاية. وعلى المرضى والمشرفين عليهم تبني روتين يومي لفحص القدمين. وتنجم التشوهات التي تحدث في القدم عن عدم توازن العضلات، مع أنه على وجه العموم يتم التأكيد على تصحيح الأنسجة الرخوة للحصول على قدم أخمصية متوازنة plantigrade foot من دون مناطق ضغط، بالرغم من أن نقل الوتر يُستدعَي أحيانًا للتشوه العقبي في مؤخرة القدم. وإذا لم يكن بالإمكان جعل العضلات الفعالة متوازنة، عندئذ يجب إجراء عملية قطع الوتر tenotomy لإحداث كاحل وقدم سائبين يمكن السيطرة عليهما بعد ذلك بمقوِّمة orthosis. ويستدعى إجراء نقل وتر القَطـَـنية psoas في الوَرِك، لتقوية المبعِّدات abductor الواهنة في معالجة الوَرِك الذي يتعرض لفكٍّ مترقٍ في مريض يمشي بشكل جيد، ولكن يفضل ترك الخلع الراسخ على حاله. وقد يسبب تشوهُ الدوران الخارجي في الظنبوب الصعوباتِ لأن جهة القدم الإنسية تنجر على الأرض وتدفع الكاحل إلى وضع أروحي، ومن المفيد إجراء قطع عظمي دوراني تصحيحي. وقد يأخذ قطع العظم في مرض السنسنة المشقوقة وقتًا طويلاً حتى يشفى. وإذا حدث تغيير في العلامات العصبية مثل الوهن المتزايد، ينصح عندئذ باستشارة اختصاصي جراحة الأعصاب، لأنه يحدث مع النمو التقاطُ جذور الأعصاب أو مرضياتٌ أخرى مثل الناسور syrinx التي تستجيب للمداخلة الجراحية. والتشوهات الشوكية شائعة في آفات المستويات العالية وتأخذ عادة شكل الحُداب. وهذا عادة لا يمكن السيطرة عليه بالأحزمة ولكن دمج السيساء spinal fusion بالأدوات قد يلزم.
الحثل العضلي Muscular dystrophy هناك أنواع عديدة من الحثل العضلي تتباين في وخامتها. والجَنَف scoliosis شائع نسبيًا وتجب معالجته مبدئيًا بالأحزمة. وإذا ارتقى القوس أكثر من 10؛، عندئذ يمكن أن يُستدعَى الدمج السيسائي spinal fusion باستعمال الأدوات، ولكن يجب تحريك المرضى في أقرب وقت ممكن وإلا فقدوا القدرة على المشي. وفي الحثل العضلي من نوع دوشين* Duchenne، يمكن أن ينشأ لدى المرضى تشوه قَفَدي equinus deformity تحت تأثير الجاذبية ويوقفهم عن المشي. ويمكن الحفاظ على الحركة بتطويل العرقوب من خلال الجلد وتزويد المريض بعكازات طويلة خفيفة للساق توضع في أثناء التبنيج نفسه. ويجب وضع ألواح طويلة للساق تشمل القدم، كوسيلة مؤقتة يتحرك بواسطتها المريض سريعًا. ويجب أن يكون الجبس طويلاً بدرجة كافية تسمح للمريض بالجلوس من وضع الوقوف، على الأحدوبة الإسكية ischiol tuberostity فوق الجبس. * آرثر ثورنتون ليج Arthur Thornton Legg، 1874-1939. جراح عظام، مستشفى الأطفال، بوسطن، ماساتشوسيتس، الولايات المتحدة الأمريكية. * جاك كالف Jacques Calvé، 1875-1954. جراح عظام، المؤسسة الفرنسية الأمريكية، بيرك بليج، فرنسا. * جورج كليمنص بيرثيز George Clemens Perthes، 1868-1940. أستاذ الجراحة، توبينجن, ألمانيا. لقد وصف ليج وكالف وبيرثيز جميعًا التهاب العظم والغضروف في رأس عظم الفخذ كل على حدة عام 1910. * البرت هنري فرايبيرج Albert Henry Freiberg، 1868-1940. أستاذ جراحة العظام، جامعة سينسيناتي، أوهايو، الولايات المتحدة الأمريكية. * روبرت كينبوك Robert Keinbock، 1871-1953. أستاذ الأشعة، فينا، وصف هذه الحالة عام 1910. * ألبان كوهلر Alban Kِhler، 1874-1947. طبيب أشعة، فايسبادن، ألمانيا. وصف هذه الحالة عام 1908. * روبرت بيلي أوزجود Robert Bayley Osgood، 1873-1956. أستاذ جراحة العظام، جامعة هارفارد، بوسطن، ماساتشوسيتس، الولايات المتحدة الأمريكية. * كارل شلاتر Carl Schlatter، 1864-1934. أستاذ الجراحة، زيوريخ، سويسرا. وصف أوزجود وشلاتر التهاب العظم والغضروف في حديبة الظنبوب كل على حدة عام 1903. * كريستيان ماجنوس فالسن سيندينج-لارسن Christian Magnus Falsen Sinding-Larsen. جراح نرويجي. وصف هذا المرض في الرضفة عام 1921. * جيمس وارين سيفر James Warren Sever، 1878-1964. جراح عظام، مستشفى الأطفال، بوسطن، ماساتشوشتس، الولايات المتحدة الأمريكية. وصف التهاب النتوء apophysitis في عظم العقب عام 1912. * هـ. ج. بانر H.J. Panner، طبيب أشعة دانماركي في القرن العشرين. قدم أول وصف لالتهاب العظم والغضروف الذي يصيب وابلة العضد. * أنتوني كاتارول Anthony Catarall، معاصر. جراح عظام، مستشفى رويال ناشونال للعظام، لندن، انجلترا. * روبرت سالتر Robert Salter، معاصر. أستاذ جراحة العظام، مستشفى الأطفال العليلين، تورنتو، أونتاريو، كندا. * جورج تومبسون George Thompson، معاصر. أستاذ جراحة العظام، جامعة كيس ويستيرن ريزيرف، كليفلاند، أوهايو، الولايات المتحدة الأمريكية. * غليوم بينيامين آماند دوشين Guillaume Benjamin Amand Duchenne، 1806-1875. اختصاصي أمراض عصبية فرنسي.
|
|||||||||||||||||||||||||||||||||||||||||