إصابات الرسغ INJURIES OF THE CARPUSقد يتكسر أيُّ عظمٍ من عظام الرسغ، كما يمكن أن ينخلع بعضها. ولكن الإصابات الشائعة والمهمة هي: · كسر القاربي Scaphoid fracture · خلع الهلالي Lunate dislocation · خلع ما حول الهلالي Perilunate dislocation · كسر شظية خلفية Dorsal chip fracture
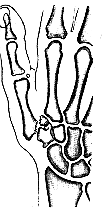
كسور القاربي Fractures of the scaphoidإن كسر القاربي أكثر كسور الرسغ شيوعًا على الإطلاق (70-60 بالمائة). وتحدث الإصابة عقب الوقوع على اليد الممدودة، وبشكلٍ نموذجي عند الشبان. وليس مؤكدًا بدقة كيف يسبب هذا كسرَ القاربي، ولكن يمكن كما يبدو أن ينحني العظم عند خصرِه بضغطه ضد ناتئ الكعبرة الإبري radial styloid. ويشكو المريض من ألمٍ في المعصم من دون أن تتعطل وظائفُه بشكلٍ كبير. ويوجد عند الفحص إيلامٌ فوق القاربي في علبة السعوط التشريحية anatomical snuff box، وتورمٌ بسيط من دون تكدم. وتبدو هذه العلامات الجسدية تافهة وتوحي بوثي المعصم sprained wrist، بدل الكسر. وقد لا يبين الفحص الشعاعي (الذي يجب أن لا يشمل فقط المنظرين الأمامي الخلفي والجانبي، وإنما يشمل منظرًا مائلاً أيضًا) الكسرَ مباشرةً بعد الإصابة لعدم حدوث تزحزحٍ في موقع الكسر. ويتم إغفال هذا الكسر كثيرًا، ويُشخَّص خطأ على أنه وثيُ المعصم، لأنه لا يعطي علاماتٍ سريريةً وشعاعيةً ملموسة. ومن ثم يعالج المعصم بإيسار strapping، وعاقبة ذلك ألا يلتئم الكسر. لذلك يجب أن يُعالج وثيُ المعصم أيًَّا كان نوعه، إذا لم يكن استبعاد كسر القاربي ممكنًا، في جبسٍ قاربي scaphoid plaster(الشكل 15-24) لمدة أسبوعين. ويجب نزع الجبس بعد ذلك، وإعادة تصوير المعصم. وبهذا الوقت يحدث ارتشاف العظم bone resorption في موقع الكسر، مما يجعل الإصابة واضحةً شعاعيًا (الشكل 15-25). وقد يقع الكسر في قطبِ العظم الداني أو خصرِه أو قطبِه القاصي؛ وقد يكون متزحزحًا أو غير متزحزح. وقد يشمل الكسرُ حديبةَ tubercle القاربي فقط.
المعالجةTreatment . يُشخَّص الكسر في وقت الإصابة أو عند إعادة صور الأشعة بعد أسبوعين. ويجب وضع جبس القاربي لمدة 8 أسابيع. وينجم عن هذا العلاج التئامٌ عظمي في 90 بالمائة من الحالات التي لم تصحبها أيَّة مضاعفة. ويدعو بعض الجراحين إلى تثبيت هذا الكسر تثبيتًا داخليًا، خاصة إذا كانت هناك أسبابٌ اجتماعية ورياضية وشخصية تمنع استخدام قالب الجبس. وقد يُنصح أيضًا باختيار التثبيت الداخلي بالتأكيد إذا لم يكن المريض متعاونًا لأن ذلك يقلل من نسبة عدم الالتئام. وإذا أجري التثبيت الداخلي، يجب تثبيت الكسر ببرغي انضغاطي صغير. ويدعو بعض الجراحين أيضًا إلى تثبيت الكسور المتزحزحه تثبيتًا داخليًا. وسواء أكان ذلك ضروريًا في كل الحالات أم لم يكن، فإنه مازال ينتظر البرهان.
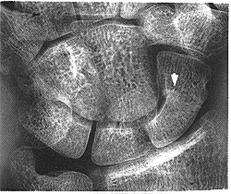
المضاعفاتComplications: · عدم الالتئامNonunion . ويحدث في حوالي 10 بالمائة من الحالات، ويحدث حتى بعد تثبيت الكسر تثبيتًا كافيًا، بالرغم من أن معظم الحالات التي تشاهد في أثناء الممارسة حالاتُ شبانٍ شُخِّصوا متأخرين، أو لم يُشخَّصوا إطلاقًا، أو لم يذعنوا إلى التثبيت بالجبس. والعلاج يتم بالتطعيم العظمي bone grafting مع التثبيت الداخلي أو من دونه. · النخر اللاوعائي Avascular necrosis في الشُدْفَة الدانية، قد يحدث لأن التزويد الدموي إلى الجزء الداني من العظم كثيرًا ما يدخل عن طريق القطب القاصي. وهكذا عندما ينكسر خصرُ القاربي، يُصاب القطب الداني بالاحتشاء. وبعدئذ يفشل التئام الكسر. وقد تنشأ تغيراتٌ لاوعائية في نصف العظم مثل تلك التي تشاهد في رأس عظم الفخذ (انظر الفصل 16). وقد تؤدي هذه التغيرات إلى فُصالٍ عظمي osteoarthrosis في المعصم (الشكل 15-26).
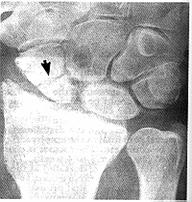
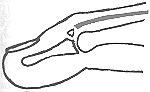
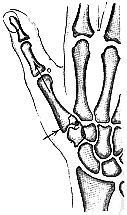
كسر حديبة القاربي Fracture of the tubercle of the scaphoid. يحدث أحيانًا، وينتج عن إصابة غير مهمة. كما أن ليس لها أهمية وظيفية سواء التأم الكسر أم لم يلتئم، ويجب معالجة المعصم بالتثبيت اللازم لتخفيف الألم فقط. والفرق الأساسي بين هذه الإصابة وكسر خصر القاربي هو أن هذه الإصابة لا تشمل سطحًا مفصليًا، في حين أنه بعد الكسور خلال خصر القاربي، تتضرر آلية المعصم بحدوث عدم التئام ليفي fibrous nonunion غير سليم. خلع الهلالي وما حول الهلالي في المعصم Lunate and perilunate dislocation of the wrist. قد يؤدي الوقوع على راحة اليد الممدودة والمثنية خلفيًا dorsiflexed إلى خلع الرسغ كلِّه إلى الخلف بالنسبة إلى الكعبرة والهلالي. وهذا هو خلع ما حول الهلالي في المعصم. وقد يستمر الخلع، أو يُرَدُّ تلقائيًا، أو يُردُّ ولكنه يزحزح الهلالي إلى الأمام في أثناء ذلك. وهذا الاحتمال الثالث يؤدي إلى خلع الهلالي. وقد يصاحب هذه الخلوعَ dislocations كسرُ خصر القاربي. وإذا كان الأمر كذلك، يبقى قطب القاربي الداني مع الهلالي، ويبقى القطب القاصي مع باقي الرسغ. ومن المدهش، أنه ليس غريبًا أن تُغفَل هذه الإصابات سريريًا وشعاعيًا. فمن الناحية السريرية، يكون المعصم والأصابع متيبسة مع إيلام المعصم وتورمه. وإذا انخلع الهلالي، فقد يضغط على العصب الناصف (المتوسط) median nerve محدثًا بذلك العلامات التي تدل عليه. وتبين الصورة الشعاعية الجانبية المركَّزة جيدًا الهلالي المخلوع بوضوح أمام الرسغ، أو تبين تزحزح الرسغ إلى الخلف، ولكن الصورة السيئة بدوران قليل، قد تخفي الخلع. وقد تُعتبَر الصورة الأمامية الخلفية سويَّةً للوهلة الأولى، ولكن الفحص الدقيق يكشف العظامَ في الصف الداني في الرسغ (القاربي والهلالي والعظم المثلثي triquetral)، على أنها ليست مرتبة حول رأس العظم الكبير capitate، ولا يتخللها حيّزٌ مفصلي منتظم كما هو الحال في المعصم السويّ، وإذا انخلع الهلالي، يظهر حياطـُه outline على شكل مثلثٍ بدل أن يكون رباعيًا، لأنه مدوَّرٌ إضافة إلى كونه مخلوعـًا إلى الأمام. المعالجة Treatment. يمكن معالجة خلع الهلالي المنعزل بالردِّ المغلق عادة. وإذا فشل ذلك، فإن الردَّ المفتوح إجباري. وقد يحدث النخر اللاوعائي avascular necrosis بعد هذه الإصابة. ويجب معالجة الخلع خلال القاربي وما حول الهلالي tran-scaphoid perilunate dislocation بالردِّ المفتوح والتثبيت الداخلي للقاربي المكسور، وتصليح الأربطة الراحِيَّة الرسغية الممزقة. كسر شظية ظهرية Dorsal chip fracture. ويتألف هذا الكسر من قلع رُقاقةٍ من ناحية العظم الظهرية في الرسغ بواسطة الأربطة أو المحفظة. وهي إصابة ليست نادرة، وتنتج عن ثني المعصم ثنيًا راحيَّا قسريًا. وتتألف المعالجة من علاج الأعراض مع تحريك الأصابع والمعصم مبكرًا. إصابات اليد INJURIES OF THE HANDكسر السلامى النهائية Fracture of the terminal phalanx. ينكسر هذا العظم بشكل شائع في إصابات الهرس crushing injuries. وينهرس الجلد واللبُّ pulp أيضًا، فيكثر أن يكون الجلد متهتكًا والكسر مركبًا compound fracture. وربما تُعتبر هذه الإصابات تافهة لأنها تشمل عظمًا صغيرًا. وهذا خطأ، لأن إصابة السلامى النهائية والأنسجة الرخوة التي تحيط بها لا تلتئم بشكل مقبول، إذ يصبح رأس الإصبع مؤلمًا بشكل دائم عند لمسه، وغالبًا ما يكون مؤلمًا في الطقس البارد. والإيلام المستمر في رأس الإصبع يشكل إعاقةً شديدة: إذ ينزع المريض إلى استخدام أصابعه الأخرى ويحمي الإصبع المصاب الذي يتيبس بالتدريج. وإذا كان الإصبع المصاب هو الإبهام، فإن الحالة أسوأ بالتأكيد، لأن خسارة الإبهام تعادل من الناحية الوظيفية خسارة الذراع تقريبًا. المعالجةTreatment . إذا كان الكسر مركبًا، يتكون العلاج من تنظيف الجرح وخياطته بشكلٍ مُرضٍ، مع وضع ضمادٍ ضاغط. ويجب تغيير الضماد بعد 48 ساعة وعلى فترات منتظمة بعد ذلك لمراقبة الجلد. وتعطى صادات وسيعة broad-spectrum antibiotics وذوفان الكزاز tetanus toxoid. وقد يستلزم الأمر تغيير الجلد عند موته أو فقدانه، بجلدٍ ذي سماكة تامة full thickness فوق اللبِّ pulp، أو جلدٍ ذي سماكة جزئية split thickness في الأماكن الأخرى من الإصبع (انظر الفصل 23). وإذا كان الكسر بسيطًا simple fracture، يوضع ضماد ضاغط حتى يختفي الألم.
إصبع المطرقةMallet
finger
.
وتتكون هذه الإصابة من تمزق الحزمة
النهائية لوتر باسطة السلامى القاصية
extensor tendon of distal phalanx،
أو من كسرٍ قلعي فيها. فإذا انقلع الوتر، أمكن رؤية مرتكزه
العظمي على شكل شُدْفَة صغيرة مكسورة على الجهة الخلفية للمفصل
النهائي بين السلاميات interphalangeal
(الشكل 15-27). ويسبب الإصابة ثنيُ السلامى النهائية ثنيًا
قسريًا عند تقلص باسطات الأصابع finger
extensors.
وقد يحدث مثلا
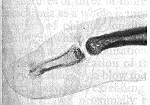
أثناء ترتيب السرير عند إدخال اليد تحت الفراش لكفِّ الملاءات: إذ يعلق رأس الإصبع في الفراش ويُثنى قسريًا في الوقت الذي تبسط فيه المريضة مفاصلها بين السلاميات بصورة فعالة. وهي إصابة معروفة جيدًا في لعبة الكريكيت cricket (عند الإمساك بالكرة) خاصة عند حراس الويكيت (الخشبات) wicket keepers. ويشكو المريض من ألم وتورم موضعيين، مع عدم القدرة على بسط extension السلامى النهائية. أما البسط السلبي، فإنه ممكن، ولكن الإصبع يرتد إلى وضع 30symbol 176 \f "Times New Roman Euro" من الثني عند ترك الإصبع بتأثير أوتار المثنيات الطويلة long flexor tendons (الشكل 15-28).
المعالجة Treatment. إذا كانت شُدْفَة الكسر مقلوعة، ويمكن رؤيتها بالأشعة وقد تعرضت للدوران من فراشها، وجب غرزُها في مكانها. وإذا لم تكن هناك شُدْفَة مقلوعة، أو أن الشُدْفَة المقلوعة لم تتزحزح بدرجة كبيرة، يجب معالجة الإصابة بجبيرة تمسك السلامى النهائية في تمديد (بسط) extension تامٍّ لمدة 6 أسابيع (الشكل 15-29). وتلتئم معظم الأوتار بهذه الطريقة، ويستعيد المريضُ التمديدَ الفعال، ولكن التشوه يبقى أحيانًا. ويُنصح المريضُ بقبول هذا التشوه؛ لأنه أولاً يتحسن ببطء في كثير من الأحيان خلال السنة الأولى بعد الإصابة، وثانيًا لأن الإعاقة التي يسببها طفيفة جدًا، باستثناء مهنٍ معينة مثل عزف الجيتار، وثالثًا لأن المعالجة المتأخرة (خياطة الوتر) تنزِع إلى إحداث تيبُّسٍ في المفصل القاصي بين السلاميات. كسور السلاميتين الوسطى والدانية Fractures of the middle and proximal phalanges. وقد تنتج هذه الكسور إثر ضربة مباشرة (عندما يكون الكسر مفتتًا في الغالب) أو إثر حَنْيِ الإصبع أو لويه (عندما يكون الكسر مستعرضًا أو لولبيًا). والكسر غير مستقر عادة، وإذا كان كذلك، فهو متزوٍ angulated إلى الأمام. وقد تلتصـق الأوتـارُ المحــاذيةُ بالكســر فـي أثناء شفائه، وبذلك تُقيَّد حركة الإصبع.
المعالجة Treatment. وهي صعبة لأنه لا يسهل الإبقاء على ردِّ الكسر وتثبيته من دون أن تتيبس مفاصل الإصبع. وإذا كان الكسر مستقرًا والتزحزح قليلاً، يمكن أن يُجبَر الكسر بشكلٍ مقبول مع السماح بحركة مفاصل الإصبع، وذلك بوضع إيسارٍ strapping على الإصبع المصاب مع جاره لمدة 4 أسابيع. ويجب أخذ الحذر عند تنفيذ ذلك حتى لا يحدث تشوه دوراني في موقع الكسر؛ لأن ذلك إذا حدث، فإن الإصبع ينحرف في أثناء الثني ويعترض جاره. وإذا كان الكسر متزحزحًا، يُردُّ بجرِّه، ثم بتثبيته في جبيرةٍ من الألمنيوم، توضع في جهة الثني بالنسبة للاصبع والراحة. وتُثبَّت المفاصل بين السلاميات في وضع التمديد، والمفصل السنعي السلامي في وضع الثني، حتى يقل التيبس لاحقًا. وإذا لم يلتئم الكسر على نحوٍ سليم عند نزع الجبيرة بعد 4 أسابيع، فقد يحتاج الكسر إلى فترة تجبيرٍ جديدة شريطة وضع إيسارٍ على الإصبع مع جاره. وإذا لم يتم الحصول على ردٍّ دقيقٍ بالمنابلة manipulation والتجبير، يجب ردُّ الكسر بالجراحة والحفاظ على الردِّ بسلكين متصالبين من أسلاك كيرشنر* Kirschner. ويجب بعد ذلك وضع إيسارٍ على الإصبع مع جاره، وترك المفصل بين السلاميات طليقًا، وتشجيع التحريك الفعال المبكر.
خلع المفاصل بين السلاميات والمفاصل السنعية السلامية Dislocation of interphalangeal and metacarpophalangeal joints. إن خلع المفاصل الدانية بين السلاميات أكثرها شيوعًا. ويكون التزحزح خلفيًا dorsal عادة، وقد يتجه إلى الجنب، وأقل من ذلك بكثير إلى الأمام. ويسبب الخلوعَ الظهرية فرطُ التمديد القسري الذي يؤدي أيضًا إلى تمزق الصفيحة الراحية volar plate. ويُنفَّذ الردُّ المغلق بسهولةٍ عادة بجرِّ الإصبع وثنيه. ويجب التأكد من سلامة الرباطين الجانبيين collateral ligaments بعد الردّ. ويؤسر الإصبع مع جاره مدة 3 أسابيع، ويحرك تحريكًا فاعلاً. ويسبب الخلعُ الجانبي تمزقًا تامًا في أحد الرباطين الجانبيين، وأفضل علاج له في الغالب هو الردُّ المغلق وتصليح الرباط الممزق جراحيًا. وأحيانًا يخترق رأسُ السلامى الدانية المحفظةَ مثل الزرار، أو بدلاً من ذلك، ربما يُقحَم وترُ المثنية الطويلة في المفصل. والردُّ المغلق مستحيل في هذه الحالات ويجب معالجتها بالردِّ المفتوح. والخلوع الخلفية في المفاصل القاصية بين السلاميات مركبة compound غالبًا بسبب غلاف الأنسجة الرخوة الضيق الذي يحيط بالمفصل. والردُّ بالوسائل المغلقة ممكن عادة، ويعقب ذلك فترة قصيرة توضع فيها جبيرة راحية volar splintage. وخلوع المفاصل السنعية السلامية metacarpophalangeal في الأصابع أكثر ندرة من خلوع المفاصل السنعية السلامية في الإبهام بكثير. وعند حدوثها، يكون الإصبعان في طرفي اليد هما اللذين يصابان عادة. وقد يكون ردُّ هذه الخلوع صعبًا بالطرق المغلقة بسبب إقحام interposition الأنسجة الرخوة، فمثلاً قد تنشبك صفيحة السنع الراحية أو رأس السنع بين أوتار المثنيات الطويلة والعضلات الخراطينية lumbrical muscles في حالة الأصابع، وبين حزمتي المثنية القصيرة لإبهام اليد flexor pollicis brevis في حالة الإبهام. ويجب علاج هذه الحالات بالردِّ المفتوح. تمزق الأربطة الجانبية Ruptures of the collateral ligaments. وقد يسبب التقريب adduction والتبعيد abdution القسريان في المفاصل بين السلاميات والمفاصل السنعية السلامية تمزقَ الرباط الجانبي في جهة المفصل المتوترة. ويُخلَع المفصل خلعًا جزئيًا للحظات، ويردُ تلقائيًا، إلا إذا أقحِم الرباط الجانبي الممزق بين السطحين المفصليين. ويوجد سريريًا إيلام في المفصل في جهة الرباط الممزق، ويمكن تقدير عدم الاستقرار الميكانيكي، ويوثَّق ذلك بصورِ أشعةٍ إجهادية stress X ray، ولا يوجد شذوذٌ في الصور الشعاعية العادية، إلا إذا قُلِعت المرتكزات العظمية للأربطة المصابة، وكانت مرئيةً شعاعيًا، أو إذا أقحم الرباط داخل المفصل، حيث يلاحظ سوء ترصيف malalignment الإصبع.
المعالجة Treatment. يجب تثبيت الإصبع في جبيرة ألمنيوم. أما إذا كان الرباط الجانبي مقحمًا بين السطحين المفصليين، أو إذا كانت هناك شُدْفَة عظميةٌ مقلوعةٌ ومتزحزحة، يجب فتح المفصل وخياطة الرباط الجانبي أو تثبيت الكسر في موقعه التشريحي. كسور السِنع Fractures of the metacarpus. وكسور جسم أو عنق أحد عظام السنع الأربعة الإنسية أو أكثر، تنتج عندما تصطدم البراجم knuckles (مثلما يحدث عند تسديد لكمة) بشيء ما، أو بسبب ضربة على ظهر اليد. وتـُـجبَرُ الكسورُ المنفردة بعظام السنع المجاورة، وتعاني من تزحزحٍ قليل. ويصاحب الكسورَ خلال الرقبة عادةً بعضُ التزوي الأمامي في رأس العظم، ولكن هذا التشوه، حتى لو كان واضحًا، يؤدي فقط إلى ارتداد البُرجُمة knukle وخسارةٍ طفيفة في بسط المفصل السنعي السلامي. وهذا لا يهم إذا أمكن الحصول على حركةٍ تامةٍ في المفاصل الأخرى، وقبضةٍ جيدةٍ بالتحريك المبكر. وتلتئم الكسور المستعرضة في السنع ببطء أحيانًا، إلا أن جميع الكسور الأخرى تلتئم جيدًا. المعالجة Treatment. يجب أن يؤسر إصبع السنع المكسور مع جاره، وتضاف إلى ذلك جبيرة خلفية للحماية الزائدة. ويجب تشجيع الحركة المبكرة. ويجب أن يُوضَّح للمصاب بكسرٍ متزوٍ angulated في عنق السنع، بأن يده ستعود إلى عملها السويّ باستثناء عودة "البرجمة الهابطة dropped knuckle"، وربما حدث تلكؤٌ قليلٌ في البسط أيضًا، إذا لم يعالج الكسر علاجًا خاصًا إضافة إلى مباشرة الحركة المبكرة. وإذا لم يقبل المصاب هذا التشوه، يجب محاولة ردِّ الكسر بثني المفصل السنعي السلامي 90symbol 176 \f "Times New Roman Euro"، ثم تدفع السلامى الدانية، ومعها الشُدْفَة القاصية، باتجاه ظهري بالنسبة إلى جسم السنع. ويحافظ علىالردِّ بوضع الإصبع في جبيرة راحية volar splint، والمفاصلُ بين السلاميات ممدودةٌ extended، والمفاصل السنعية السلامية مثنية 90symbol 176 \f "Times New Roman Euro". ويستغرق الالتئام عادة مدة 3 أسابيع. وإذا كان الكسر غير مستقر بدرجة كبيرة، يمكن الإمساك به مردودًا بسلك أو سلكين يغرز أو يغرزان من خلال الجلد عبر عنق السنع وإلى عنق السنع المجاور. وتحتاج كسور ثلاثة أجسام سنعية أو أكثر، إلى الردِّ والجبر، لأن السنع كلَّه غير مستقر. ويتحقق هذا على أفضل وجهٍ بالردِّ المفتوح وغرزِ أسلاكٍ طولية مائلة. وقد يصاحب هذه الإصابات تورمٌ شديد يستدعي ادخالَ المريض إلى المستشفى لرفع اليد وتحريك الأصابع تحريكًا فاعلاً تحت إشراف العلاج الطبيعي. الكسر الخلعي في قاعدة السنع الأول (كسر بينيت)* Fracture-dislocation of the base of the first metacarpal (Bennett's fracture). وتنتج هذه الإصابة عن ضربةٍ على رأس الإبهام. ويحدث كسرٌ مائلٌ في قاعدة السنع يمتد دانيًا ليشمل السطح المفصلي. ويُسحَب جسم العظم دانيًا وتشدُّه عضلاتُ الإبهام الطويلة، فتؤدي بذلك إلى خلعه جزئيًا من المفصل الرسغي السنعي carpometacarpal (الشكل 15-30). المعالجة Treatment. يُردُّ الكسر الخلفي بسهولةٍ بجرِّ الإبهام وتمديده مع الضغط على الناحية الظهرية من قاعدة السنع الأول (الشكل 15-30). وتكمن الصعوبة في الحفاظ على الردّ. ويمكن تحقيق ذلك إذا تم تثبيت السنع الأول في الجبس، والمفصلُ الرسغي السنعي في وضع التمديد (البسط) التام تقريبًا، بينما يُمارَس الضغط على ظهر قاعدة العظم في أثناء تيبس الجبس، حتى يتم ضغط الجسم إنسيًا ضد الشُدْفَة الراحيَّة palmar fragment. وكثيرًا ما ينزلق الردُّ الممسوك بهذه الطريقة لسوء الحظ. لذلك يُمارِس بعضُ الجراحين جرَّ الإبهام جرًَّا مستمرًا، بوضع قالبِ جبسٍ على الساعد، يتضمن في داخله عروةً loop من سلكٍ غليظٍ، حتى تستقبل الجرَّ الذي يُمارَس بضمادٍ لاصقٍ على نهاية الإبهام. وبديل ذلك هو تثبيت الكسر تثبيتًا داخليًا بالأسلاك. * هيو جراهام ستاك Hugh Graham Stack، معاصر. جراح عظام، مستشفى هارولد وود، ايسيكس، انجلترا. * مارتين كيرشنر Martin Kirschner، 1879-1942. أستاذ الجراحة، هيدلبيرج، المانيا. وصف استعمال أسلاك الجر traction wires عام 1909. * إدوارد هَلاران بينيت Edward Hallaran Bennett، 1837-1907. استاذ الجراحة، ترينيتي كوليج، دبلن، ايرلندا. وصف هذا الكسر في عام 1882.
|
||||||||||||||||