آفات الحنك LESIONS OF THE PALATEتورمات الحنك Swellings of the palate. قد تكون في خطِّ الوسط أو في أحد الجانبين. تورم خط الوسط، الاحتمالات: · توجد خلف الحُلَيْمة القاطعة incisive papilla مباشرة، كيسة الحُلَيْمة، أو توجد كيسة قناة القاطعة (كيسة أنفية حنكية nasopalatine cyst) تحت الحُلَيْمة وفي العظم. · تورم عظمي قاسٍ في وسط الحنك العظمي، هو على الأرجح حَيْدٌ حنكي torus palatinus، أي زائدة عظمية نمائية. · تشاهد مجموعة كيسات صغيرة بيضاء ألماسية الشكل عند ملتقى الحنك العظمي والحفـَّاف في الوِلدان neonates وتدعى لآلئ إبيشتاين* Epstein's pearls، وهي بقايا خلوية في خطِّ اندماج الرفين الحنكيين، وتختفى تلقائيًا. تورم جانبي، الاحتمالات : · خلف الرباعية العليا (القاطعة الوحشية العليا)، وهو على الأرجح خراج قمِّي apical أو كيسة قمِّية تنشأ من ذلك السن. · مقابل الأرحاء، وهو خراج حول السن أو كيسة من رحىً علوي. · ينشأ إلى الجهة الإنسية للأحدوبة tuberosity ويمتد إلى الخلف باتجاه الحفـَّاف soft palate، ورمٌ لعابي من الغدد اللعابية الحنكية، أو في حالات نادرة ليفومٌ عصبي neurofibroma من العصب الحنكي الكبير greater palatine. · ورم خبيث من جيب الفكِّ العلوي يمتد إلى أسفل، عادة في منطقة الأحدوبة. · سرطان الخلية الحرشفية squamous cell الأولي في الحنك، وعادة في الحفـَّاف. ثقوب الحنك Perforations of the palate وتكون أيضًا في خطِّ الوسط أو في أحد الجانبين. ثقب خط الوسط، الاحتمالات: · صمغة الإفرنجي gumma، وتسبب تورمًا في البداية ثم تحدث ثقبًا في وسط الحنك، ونادرًا ما تشاهد في هذه الأيام، لأنها أحد مضاعفات مرض الإفرنجي الولادي congenital syphilis غير المعالج. · تسبب المَمَصَّاتُ suckers الموجودة على سطح التلبيس في البدلة السنية العلوية تقرُّحَ الحنك وفي النهاية ثقبه. وقلما تشاهد هذه الثقوب في هذه الأيام. ثقب جانبي، الاحتمالات: · قد ينشأ عند استئصال ورم خبيث أو حدوث النخر فيه. · قد يحدث نادرًا عبر وقب (سنخ) socket سنٍّ أُزيح باتجاه الحنك. · قد تدمر جروح الطلقات النارية جزءًا من الحنك. المعالجة Treatment. يمكن تغطية ثقوب الحنك ببدلة سنية، أو إذا كانت الظروف مؤاتية، يمكن تصليحها بسدائل ترتكز على شريان حنكي واحد أو الشريانين معًا؛ وترفع عند الضرورة على شكل سديلة جزيرية island flaps. (السدائل الجزيرية عبارة عن قِطَع منفصلة من النسيج تزودها طريق وحيدة بالدم الشرياني، ويمكن نقلها إلى موضعها بسهولة لأنها ليست ملتصقة بالبنيات المحاذية.) ويمكن استخدام السدائل اللسانية في تصليح الثقوب الحنكية الكبيرة.
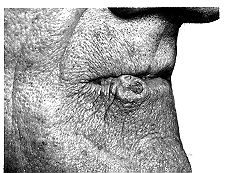
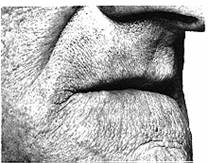
آفات الشفتين LESIONS OF THE LIPSاصطباغ الشفتين والأغشية المخاطية الشدقية Pigmentation of the lips and buccal mucus membranes. إن اصطباغَ الأغشية المخاطية في الفم ببقع بنية صفةٌ عِرْقـِيـَّة ليس لها أهمية. ويشاهد اصطباغ أكثر اتساقًا في مرض أديسون* Addison. ويسبب المُـلـْغَم amalgam السنِّي المزروع بـُـقـَعًا داكنة ضاربة إلى الزرقة بشكل عارض. وتشاهد بُقَعٌ سوداء تضرب إلى الزرقة في الشفتين، والجلد حول العينين وفي الأغشية المخاطية الشدقية والحنكية، في متلازمة بيتز* جيجرز* Peutz-Jeghers، وتورَث المتلازمة بشكل صبغي جسدي سائد autosomal dominant ، وتشمل سليلات غُدَّانية adenomatous polyps في الأمعاء الدقيقة. وقد تسبب هذه انغلافًا intussusception أو مغصًا معويًا، ولكنها يندر أن تتعرض إلى حدوث تغيرات خبيثة. ضخامة الشفة Macrocheilia. إن تورم الشفة العليا المستمر أو المزمن أو الراجع قد ينجم عن متلازمة ميلكيرسون-روزنثال Melkersson-Resenthal. وقد يسبق شللُ بيلّ* Bell's palsy التورمَ أو يصحبه. وقد يشاهد فرط تنسُّج حبيبي في أنسجة الحنك والخدِّ يشبه ما يصاحب مرضَ كرون* Crohn's disease في الفم. وقد يكون تصغير الشفة المتورمة بالجراحة من جهة الغشاء المخاطي ناجحًا. وقد يؤدي الوعاؤوم الدموي الكهفي cavernous haemangioma، وبدرجة أقل الوعاؤوم اللمفي lymphangioma إلى تضخم الشفتين. وقد يوجد تورم حُبَيْبومي مثابر وحده، وهو ذو أصلٍ أرجي allergic. الشفاه المتشقّقة Cracked lips. وقد تحدث تشقّقات غير مؤلمة في وسط الشفة السفلى نتيجة التعرض للطقس البارد. وينصح باستعمال مرهم ملطف للشفة وحمايتها. أما التشقّقات في زاوية الفم فهي موصوفة في الفصل 31 . أخماج الحلأ البسيط Herpes simplex infections . يجب على الأطباء وأطباء الأسنان والممرضات أن يحموا أيديهم وهم يلمسون هذه الآفات حتى يتفادوا حدوث داحس الحلأ herpetic whitlow، ويجب عليهم بشكل خاص تجنب نقل الفيروس إلى أعينهم. ويُفرِّج الحالةَ مستحضرٌ يحتوي على أسايكلوفير acyclovir بشكلٍ سريع إذا استعمل مبكرًا. (أسايكلوفير علاج مضاد للفيروسات. وقد ينقذ استعماله الحياة في المرضى ذوي المناعة المحدودة.) قرح الشفةCharcre of the lip . ويظهر على شكل قرحة غير مؤلمة قاعدتُها نظيفة ولونُها أحمر معتم. وكما هو الحال في المواقع الأخرى، يوجد ارتشاح التهابي موضعي يعطي إحساسًا بوجود زرار في الأصابع الفاحصة المحمية بالقفاز. والغدد اللمفية كبيرة جدًا عكس حالات القرحات التناسلية. أورام الشفة Neoplasms of the lipالأورام اللعابية Salivary neoplasms. وتنشأ من الغدد المخاطية الصغيرة، وعادة في الشفة العليا. ويجب استئصال الأورام المتينة المفصصة والمتحركة التي تنمو ببطء استئصالاً تامًا، على اعتبار أنها غُدُّومات متعددة الأشكال pleomorphic adenoma. أما الأورام الثابتة والمحدودة بدرجة قليلة والتي تكبر سريعًا فيجب خزعها من أقرب طريق وذلك خلال الغشاء المخاطي. وتتقرر المعالجة حسب نوع الورم. سرطان الشفةCarcinoma of the lip . وينزع إلى الحدوث عند الأشخاص المسنين وبشكل نموذجي عند الرجال الذين يعملون في العراء (الشكل 30-14). وتصاب الشفة السفلى فيما يزيد على 90 بالمائة من الحالات، ويعتقد أن تعرُّضَها لأشعة الشمس من العوامل السببية الهامة. وينشأ في الهامش الأحمر مسحةٌ بيضاء ثم تتعرَّض إلى التشقّق والتوسف desquamation المتكررين، فيحدث التآكل erosion (التهاب الشفة السافع actinic chelitis). وقد يظهر السرطان في البداية على شكل تآكلٍ مستمر في موقعٍ معين. ثم يحلُّ المظهر الحبيبي الجاف الأحمر المرقط بالبياض محلَّ جُلْبَةِ crust المصل المنضوح الصفراء. وبنمو الورم، يتقرح مركزه وتُشَنَّفُ everted هوامشُه. ومع غزو الشفة غزوًا عميقًا، يصبح الجلد فوق الورم أحمر ووعائيًا، ثم ينفتح هنا وهناك فوق مناطق النخر. ويحسب الغافلُ الآفةَ في هذه المرحلة خطًا أنها جمرة carbuncle. وتنشأ عند بعض المدخنين لطخةٌ مفرطةُ التقرُّن hyperkeratotic في شفتيهم في المكانٍ الذي اعتادوا أن يضعوا فيه السيجارة، وقد يحدث السرطان في هذا المكان. وتحدث النقيلة metastasis غالبًا في العُقَدِ تحت الذقن submental أولاً، وهي لا تُجسُّ بنفس السهولة التي تُجَسُّ فيها العقد في أمكنةٍ أخرى في الرقبة، لأنها مطمورة في نسيج دهني ليفي. ولأن القرحة المبكرة قد تشبه آفةَ الحلأ herpes أو آفةً مخموجة مزمنة، يجب أن تجرى الخزعة لأيِّ قرحة غير مؤلمة وبطيئة في إظِهار علامات الالتئام. ولا يحبَّذ إجراء الخزعة الاستئصالية، لأنه ليس من المرجِّح أخذ هامشٍ شافٍ وافٍ إلا إذا عرف الجراح التشخيص بصورة مؤكدة.
وتحدث حوالي 5 بالمائة من حالات سرطان الشفة ذات الخلية الحرشفية في الشفة العليا، ويصيب 2 بالمائة منها زاوية الفم. وهذه امتداداتٌ لسرطان ينشأ في طَلَوَانٍ leukoplakia مُبَقَّعٍ يصيب الجهة المخاطية من الخدِّ، وهي بالتالي أكثر امتدادًا في الغالب، عندما تشاهد أول مرة. ويصاب عادة كلا الصوارين commissures بالطَلَوَان المبقَّع، وليس غريبًا أن يوجد سرطان خلية حرشفية بالجانبين. ولا يكون التشخيص أكثر سوءًا لأن الآفة أكبر عند التشخيص فحسب، بل أيضًا لأن النقائل قد تمتد إلى العقد تحت الذقن وتحت الفكِّ السفلي ومن ثم العقد الوداجية - الكتفية اللامية jugulo-omohyoid. ولأن الموقع تسهُلُ معاينته، ينزع مرضى سرطان الشفة السفلى إلى ملاحظة القرحة في مرحلة مبكرة ومن ثم طلب العلاج. وينحو الورم إلى أن يكون جيد التمايز well differentiated، وسواء عولج بالجراحة أم بالمداوة بالأشعة فإن الإنذار prognosis أحسن من المعدل، ونسبة البقاء فيه بعد 5 سنوات هي 70 بالمائة. ويجب تمييز سرطان الشفة من الشوكوم القرني keratoacanthoma أو المليس الزهمي molluscum sebaceum الموصوفين في الفصل 10. المعالجة بالمداوة بالأشعةTreatment by radiotherapy . إذا كان قطر الآفة أقل من 2 سم، يمكن توقع نسبة عالية من الشفاء. أما في الآفات الأكبر، فإنه يمكن توقع ضمور كبير حتى لو لم يتحقق اختفاء الورم تمامًا. ويستخدم التشعيع بالحزمة الخارجية external beam radiotherapy عادةً بإعطاء 55Gy بجرعات مجزأة على امتداد أربعة أسابيع. المعالجة بالجراحةTreatment by surgery . إن أسلوب الاستئصال التقليدي هو استئصال إسفين من الشفة السفلى يشمل السرطان. وإذا أظهر الهامش الأحمر كلـُّه أدلةً على تغيرات قبل الخباثة premalignant، وجب احتواء المخاطية المصابة في العينة على شكل ‘حلاقة الشفة lip shave’، ثم ترفع المخاطية من الجهة الداخلية وتُقدَّم حتى توصل بالحافة الجلدية. ويجب بذل العناية لتخطيط سعة الهوامش المنوي إزالتها حتى يتم تفادي الاستئصال غير الكافي. إن ضغط الشفة من الجانبين الذي يقوم به المساعد يسيطر على النزف من الشرايين الشفوية حتى يتم التقاطها وربطها. ثم يُغلَق العيب defect طبقة طبقة؛ أولا المخاطية ثم العضلة وفي النهاية الهامش الأحمر والجلد، مع أخذ الحذر عند ترصيف الموصل المخاطي الجلدي. ويجب أن يُكَوَّمَ الهامش الأحمر قليلاً حتى لا تتكون ثلمة بشعة عند حدوث الالتئام. وإذا دعت الحاجة إلى استئصال إسفين أكبر، ينفَّذ شقّ مستعرض عبر زاوية الشفة ويمتد إلى الثنية الأنفية الشفوية. ويستأصل هنا مثلثٌ مقلوبٌ من جلد الثنية فوق الشقّ. ويمكن تقديم أنسجة الخدِّ التي تحاذي الشفة حتى تغلق العيبَ من دون تصغيرٍ لفتحة الشفتين على نحو غير ملائم. ويمكن إغلاق العيوب الكبيرة بتقديم سديلتين flaps من كلا الجهتين. أما الأورام الكبيرة، فسرعان ما تصيب عظم الذقن ويشمل استئصالُها استعمال سديلة كعبرية حرة من الساعد radial forearm free flap. الانتشار إلى العقد اللمفيةLymph node spread . يكون الانتشار في البداية إلى العقد تحت الذقنsubmental . وقد يمتد الانتشار أبعد من تلك، إلى أيِّ جانبٍ من الجانبين، وغالبًا مباشرة إلى العقد تحت نصف القصِّية الخشَّائية sternomastoid السفلي. فإذا وجد سرطان كبير يصيب جانبًا واحدًا من الشفة السفلى بصورة مميزة، فإن ذلك يستدعي استئصالاً تامًا بالجملة في ذلك الجانب يشمل العقد تحت الذقن. ويجب مدُّ الشقّ العنقي إلى الجانب الآخر بشكل وافٍ للحصول على كشف جيد. وإذا ظهرت العقد في الجانب الآخر لاحقًا ولم تكن ثابتة، فيؤخذ ذلك بعين الاعتبار بالنسبة لاستئصالهم جملةً استئصالا تحفظيًا، مع الإبقاء على العصب الإضافي accessory حتى يصل شبه المنحرفة trapezius، وعلى الوداجي الداخلي internal jugular. وتُقـْطَعُ القصية الخشِّائية بين ثلثيها الأوسط والسفلي، ويمكن الحفاظ عليها أيضًا وتصليحها لاحقًا، شريطة أن يكون الاستئصال كافيًا. وحينما توجد غددٌ مريبة تحت الذقن وورمٌ قريب من خط الوسط، يكون من المناسب إجراء التسليخ جملـةً block dissection للعقد تحت الذقن فقط. وحتى تستأصل العقد تحت الذقن، ترفع سديلة جلدية من شقّ فوق العظم اللامي يمتد من أحد وَتَرَي ذات البطنين digastric إلى الوتر الآخر. ويرفع الجلد والأنسجة تحت الجلد مع الجزء الأمامي من عضلة البلاتيزما، عن الدهن تحت الذقن. ثم تفصل الأنسجة تحت الذقن على طول الهامشين الخلفيين لكلا البطنين الأماميين للعضلتين ذات البطنين، وتسلخ الأنسجة من البطنين الأماميين وما خلفهما عند هامشيهما الأماميين، ثم تسلَّخ من الذقنية اللامية myelohyoid باتجاه خط الوسط. ويجب ترك العضلات نظيفة بين العظم اللامي والفكِّ السفلي. وإذا كانت الجراحة غير مناسبة بسبب تقدم طبيعة الورم الأولي أو بسبب حالة المريض العامة، توفِّر المداواة بالأشعة بديلاً مقبولاً، وقد تسيطر على النقائل تمامًا. وإذا تمت محاولة إجراء الجراحة للأورام الكبيرة، فإن المداواة بالأشعة قبل الجراحة بستة أسابيع أو استعمال المداواة بالأشعة بعد الجراحة بما لا يزيد على 4-6 أسابيع بعد تسليخ الرقبة، تقلل فرصة رجعة الورم الموضعية. وقد يكون الجمع بين المداواة بالأشعة والعلاج الكيماوي في معالجة الحالات المتقدمة أجدى من الجراحة، وفي بعض الحالات يستخدم العلاج الكيماوي وحده. * آلوا إيبشتاينAlois Epstein ، 1849-1918. مدير عيادة الأطفال وأستاذ طب الأطفال، براغ، تشيكوسلوفاكيا. وصف لآلئ ايبشتاين عام 1880. * توماس أديسونThomas Addison ، 1793-1860. طبيب، مستشفى جايز، لندن، إنجلترا. * جون لو أوجستين بيتزJohn Law Augustine Peutz ، 1886-1957. رئيس اختصاصيي الأمراض الداخلية، مستشفى سانت جون، The Hague، هولندا. * هارولد جوس جيجيرزHarold Jos Jeghers . أستاذ الأمراض الداخلية، كلية الطب وطب الأسنان في نيو جيرزي، جيرزي سيتي، الولايات المتحدة الأمريكية. * سير تشارلز بيل Sir Charles Bell، 1774-1842. جراح، مستشفى ميدلسيكس، لندن، إنجلترا. * باريل برنارد كرون Burrill Bernard Crohn، ولد عام 1884. إختصاصي أمراض الجهاز الهضمي، مستشفى ماونت سايناي، نيويورك، الولايات المتحدة الأمريكية.
|