|
إحليل الذكر THE MALE URETHRA
الشذوذات الولادية CONGENITAL ABNORMALITIES أكثر شذوذات إحليل الذكر الولادية هي: · تضيق الصماخ. · تضيق الإحليل الولادي. · الصمامات الولادية. · مبال تحتاني hypospadius. · مبال فوقاني epispadius.
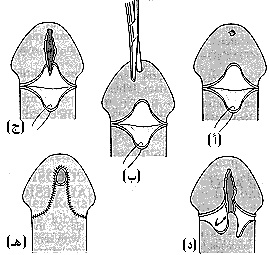
تضيق الصماخ Meatal stenosis يكون تضيق الصماخ البولي الظاهر الولادي، وهو أضيق جزء في إحليل الذكر، مصحوبًا بتضيق القـُـلـْـفَة. وقد يؤدي تقرح الصماخ بعد الختان إلى تضيق. وقد يحصل احتباس بولي مزمن عندما تصبح فتحة الصماخ بحجم ثقب الدبوس، مع تأثيرات ضغط خلفي وبالنهاية قصور كلوي مزمن. وتؤدي درجات أقل من التضيق إلى ضعف تيار البول الطبيعي وإلى شرشرة وتقاطر. المعالجة Treatment تستدعى المعالجة إما ببضع الصماخ أو توسيعه إذا وجدت أعراض التضيق، أو إذا كان بلغ التضيق درجة يمنع بها نزح النجيج discharge بشكلٍ حر في مريض مصاب بالتهاب الإحليل، أو إذا كانت هناك حاجه لإدخال أدوات تنظير عبر الإحليل. بضع الصماخ Meatotomy. يفتح الصماخ المشدود بقطعه فوق مسبار probe رفيع يوضع في الإحليل الأمامي، وتخاط حافة الظهارة المقطوعة والجلد معـًا بقصَّابة مصوص. وإذا عاد التضيق تثنى سديلة من الجلد كما في عمليه رأب الصماخ meatoplasty لتوسيعه (الشكل 60- 1).
تضيق الإحليل الولادي Congenital urethral stricture إنها حالة نادرة وتكون بعض الحالات مصحوبة بازدواجية الإحليل. وتتأخر الأعراض عادة حتى سن البلوغ عندما يصبح صعبـًا التأكد من أن التضيق الولادي المفترض ليس ناتجـًا عن إصابة الإحليل أثناء الطفولة إصابةً لم تعط أي انتباه. والمعالجة واحدة وتتم ببضع الإحليل البصري optical urethrotomy أو بالتوسيع وهي كافية عادة.
صمامات الإحليل الخلفي الولادية Congenital valves of the posterior urethra هي طيات متماثلة من الظهاره البولية التي قد تسبب انسداد الإحليل في الأولاد. وتوجد عادة في جهة الأكيمة المنوية verumontanum القاصية ولكنها قد تكون في داخل الإحليل البروستاتي. وتعمل كأنها صمامات على شكل سديلة، وبذلك يمكن إدخال قثطار من دون أي عناء رغم أن البول لا يجري بشكل طبيعي. وفي بعض الأحيان، تكون الصمامات غير كاملة ويبقى المريض من دون أعراض حتى سن البلوغ أو سن الكهولة adulthood. وفي مثل هذه الحالات يكون الإحليل البروستاتي متوسعـًا، وتوجد فيه كيسات ورتوج diverticula. وتصعب رؤية الصمامات في أثناء تظهير الإحليل لأن جريان سائل الإرواء يدفعها إلى وضع تكون فيه مفتوحة. وإذا ما ملئت المثانة بالمادة التباينية، فإن توسع الإحليل فوق الصمامات قد يبين بصورة المثانة الإفراغية voiding cystogram. المعالجة Treatment. يدخل قثطار فوق عاني لتخفيف الضغط الخلفي والسماح لتأثيرات القصور الكلوي بأن تخف قبل المعالجة الحاسمة بقطع الصمامات عبر الإحليل باستعمال منظار قاطع طفلي.
المبال التحتاني Hypospadias يحدث في واحد من بين كل 350 ذكرًا، وهو أكثر شذوذات الإحليل الولادية. ويفتح الصماخ الظاهر على سطح القضيب السفلي أو في العجان، ويكون السطح السفلي من القـُـلـْـفَة ناقص التكوُّن ( قـُـلـْـفـَة الطاقية hooded prepuce). ويقسم المبال التحتاني حسب موقع الصماخ إلى: · مبال تحتاني حَشَفي Glandular hypospadias. وهو أكثر الأنواع شيوعًا، وفي العادة لا يحتاج إلى معالجة. · مبال تحتاني إكليلاني Coronal hypospadias. ويقع الصماخ عند موصل سطح الحَشَفَة glans السفلي بجسم القضيب. · مبال تحتاني قضيبي Penile hypospadias وقضيبي صفني penoscrotal hypospadias وتكون الفتحة على السطح السفلي لجسم القضيب. · مبال تحتاني عجاني Perineal hypospodias وهو أشد التشوهات ويكون الصفن فيها مشقوقـًا ويفتح الإحليل بين نصفيه. وقد يكون هناك نزول خـُـصْـوي شاذ يجعل من الصعب تحديد جنس المولود. وتمثل الأنواع الأكثر شدة من المبال التحتاني غياب الإحليل والجسم الإسفنجي corpus spongiosum بعد الفتحة المنتبذة ectopic. وتتمثل الأجسام الغائبة بحبل ليفي يشوه القضيب بجعله مقوَّسًا إلى أسفل (الحبل chordee) وكلما بعدت الفتحة عن مكانها الطبيعي زاد التقوس. المعالجه Treatment. لا يحتاج المبال التحتاني الحَشَفي إلى معالجة إلا إذا كان الصماخ ضيقًا، عندئذ يلزم إجراء بضع الصماخ. وتستدعى الجراحة في أنواع أخرى من المبال التحتاني لتحسين الوظيفة الجنسية لأسباب تزويقية. وهناك أنواع عجيبة لعمليات الرأب الجراحيه لتصليح الحبل وتقديم فتحه الإحليل إلى طرف القضيب. ويستعمل في كل هذه الأساليب الجلد الحَشَفي، لذا يجب عدم تنفيذ الختان قبل تصليح المبال التحتاني. ويفضل أن يجري عملياتِ المبال التحتاني أختصاصي جراحة المسالك البولية في الأطفال ولن يتم تقديم التفاصيل هنا.
المبال الفوقاني Epispadias المبال الفوقاني نادر جدًا، ويحدث في واحد بين كل 30000 ذكر، وواحدة من كل 40000 أنثى. وفي المبال الفوقاني القضيبي تكون الفتحة فوق ظهر القضيب ويصحبه تقوس إلى أعلى (الشكل 60-3). ويصحب المبال الفوقاني عادة مثانة انتباذية ectopia vesicae وتشوهات شديدة آخرى.
الإصابـات INJURIES
تمزق الإحليل البصلي Rupture of the bulbar urethra تمزق الإحليل البصلي أكثر إصابات الإحليل الشائعة. ويوجد هناك تاريخ ضربة على العجان سببها عادة السقوط على جسم بارز والساقان منفرجتان. وفي زمن السفن الشراعية، كان السبب الشائع هو السقوط على الصاري والساقان منفرجتان، ويقابله في هذه الأيام فقدان العمال توازنهم على السقالة. ويسبب عددًا من الحالات حوادثُ الدراجات وأغطية المجاري غير المثبتة (الشكل 60-4) وحوادث مبنى الألعاب الرياضية عند السقوط على العمود والساقان منفرجتان.
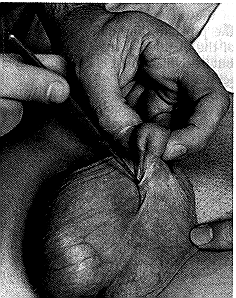
الملامح السريرية Clinical features. العلامات الثلاث لتمزق الإحليل البصلي هي احتباس البول، ودميوم haematoma عجاني ونزف من الصماخ البولي الظاهر. التقييم الأولي والمعالجة Preliminary assessment and treatment. يكون المريض متألمًا؛ ولذا يجب معالجته بالمسكنات المناسبة. ويجب أن يشجع حتى لا يتبول عند الشك بتمزق الإحليل. وبدلاً من ذلك، إذا كانت المثانة ممتلئة، ينفذ ثقب عبر الجلد وفوق العانة يدخل فيه قثطار لنزحها (الشكل 60-5). وهذا يقلل من احتمال تسرب البول ويسمح بإجراء الاستقصاءات المناسبة لتحديد مدى إصابة الإحليل. وإذا بال المريض بالفعل عند رؤيته أول مرة ولم يوجد تسرب، فإن التمزق، إذا وجد، يكون جزئيـًّا ولا لزوم للقثطار. ومن الحكمة في كلتا الحالتين إعطاء مساق اتقائي من الصادَّات.
المعالجـة Treatment. لقد كانت المعالجة الأولية لإصابات الإحليل البصلي موضع جدل، غير أن الإجماع بدأ يظهر. والقلق الرئيسي يكمن في أن استعمال قثطرة الإحليل من دون تعقل قد يحوّل تمزقًا جزئيًا إلى قطع الإحليل تمامـًا. وينصح بهذه المعالجة التى وصفت لكل الذين وجد عندهم احتباس بولي بعد الإصابة، خاصة إذا حصل نزيف من الإحليل. ويمكن الحصول على معلومات أكثر بعمل تصوير إحليلي صاعد أو حتى تنظير المثانة بجهاز مرن لتقييم الإصابة، وفي بعض الأحيان القليلة جدًا، إذا لم تتوافر تسهيلات لعمل قثطرة فوق العانة عبر الجلد، فقد يسمح بمحاولة إدخال قثطار إحليلي صغير وطري بلطف من دون قوة. وقد يجنب هذا وضعَ أنبوب في المثانة من فوق العانة بطريقة الفتح في قلة من المرضى. وإذا أظهرت الاستقصاءات وجود تمزق إحليل تام، يترك قثطار فوق العانة في مكانه إلى أن تعمل الترتيبات للتصليح. وينصح بعض الجراحين تصليح الإحليل المفتوح والمبكر مع قطع الجزء المتضرر ومفاغرة نهايتي الإحليل مفاغرة نهائية نهائية end to end فوق مِلـْوَق spatula (الشكل 60-6). أما غيرهم فينتظر لفترة أطول قبل التوجه إلى عملية التصليح، ولكن قد يحاولون الدخول عبر الفجوة باستعمال منظار الإحليل. وهذا يسمح بوضع قثطار إحليلي بحيث يكون ترصيف alignment الإحليل أقرب ما يكون إلى السوي بينما يتم الالتئام.
المضاعفات Complications. تسرب البول تحت الجلد يحدث في حالة التمزق التام عندما يحاول المريض أن يتبول. التضيق Stricture. هو مضاعفه شائعة لرضح الإحليل، سواء وجد تمزق جزئي أو تام أو حتى بوجود كدمة حول الإحليل. وقد يلعب الخمج دورًا في ذلك.
تمزق الإحليل الغشائي Rupture of the membranous urethra تمزق المثانة خارج الصفاق Extraperitoneal Rupture of the bladder. يحصل تمزق الإحليل الغشائي في داخل الحوض عند رأس البروستاة (الشكل 60-7). وقد ينجم عن جروح نافذه مثلما يحصل عند تمزق المثانة خارج الصفاق، غير أنه غالبًا ما ينجم في الحياة المدنية عن كسور الحوض.
وغالبًا ما تحدث كسور الفرعين rami العاني pubic والإسكي ischial نتيجة قوة مفاجئة تمارس على أحد الطرفين السفليين في حادث سيارة أو نتيجة سقوط من علٍ على ساق واحدة ويصاحب ذلك انفتاح المفصل العجزي الحرقفي sacroiliac joint، مما يسبب وضع نصف الحوض والفرع الإسكي العاني إلى أعلى فوق مثيله (في الجانب الآخر). وهذا يولد قوة جر على البروستاةه المقيدة تمامًا بالأربطة خلف الارتفاق العاني symphysis pubis. وقد يكون طرفا الإحليل المقطوعان منفصلين بشكل واسع نتيجة هذا النوع من الإصابة. وفي نوع آخر من كسر الحوض يصاب المريض بانضغاط الحوض من الأمام إلى الخلف نتيجة ضربة مباشرة من الأمام. ويحصل كسر على شكل الفراشة في الفرعين العانيين في كل جانب. وعندما تخف قوة الضغط، تعود الشُدَف العانية إلى مكانها بحيث تصبح نهايتا الإحليل الممزق قريبتين من بعض. وتصحب إصابة الإحليل حوالي 10-15 بالمائة من حالات كسور الحوض الظواهر السريرية Clinical features. أهم أسباب كسور الحوض هي حوادث الطرق وإصابات الهرس الشديده والسقوط. وكثيرًا ما توجد رضوح عديدة مع إصابات الرأس أو الصدر أو البطن أو كسور العظام الطويلة. وتدبير هذه الإصابات يجب أن تعطى الأولوية القصوى لإبقاء المريض حيـًّا بتقديم الإنعاش المناسب له.
أما إصابة الإحليل فيمكن تدبيرها لأجَلٍ قصير بوضع قثطار فوق العانة، ويجب أن ينفَّذ ذلك بأسرع ما يمكن. ويمكن استنتاج نوع إصابة الإحليل من الصورة العادية، فلا بد من أن يكون هناك انفصال شديد في الإحليل إذا وجد تغير مهم في وضع العظم العاني. وإذا تزحزحت البروستاة من موضعها فقد يستحيل الوصول إليها بالفحص الشرجي أو تبدو عالية جدًا عند الجس. وعند وجود شك يمكن تبرير صورة إحليل صاعدة. وقد توجد إصابة مثانة مرافقة سواء وجد تمزق في داخل الصفاق أو خارجه. ويصاحب الأول حدوث التهاب الصفاق، وإذا كان هناك شك في ذلك، يستدعى استكشاف البطن وتصليح المثانة رغم عدم وجود دواع لفتح البطن بسبب إصابات آخرى. ويسبب تمزق المثانة خارج الصفاق أعراضًا يصعب تمييزها من تلك الناتجة عن تمزق الإحليل الغشائي. فهناك ألم وتكدم وأصمية dullness عند النقر percussion فوق السرة. وإذا وجد تمزق كبير في المثانة وجب تصليحه، ويوضع قثطار فوق العانة وتنزح المنطقة خلف الصفاق.
وأهم مضاعفة لرضح الإحليل هو التضيق. وعندما تكون الإصابة وخيمة وجزءا الإحليل المنفصلان متباعدين، يصعب جدًا معالجة التضيق. وبسبب هذا القلق يحث بعض الجراحين على محاولة إعادة ترصيف الإحليل حالما تنتهي الحاله الطارئة، وعندما يكون المريض في وضع جيد يسمح بنقله إلى غرفه العمليات. وكثيرًا ما يرغب جراحو العظم في تحسين وضع كسور الحوض في هذه المرحلة مع احتمال التثبيت الخارجي. وفي بعض الحالات يمكن إدخال قثطار إحليلي إذا وجد ممرعبر التضيق بواسطة منظار الإحليل الصلب أو المرن. ويمكن في غيرهم أن يجرب عمل تصليح مفتوح، ويشعر جراحون آخرون بأن من الأفضل الانتظار لفتره شفاء أطول قبل محاولة تصليح إصابة الإحليل. وعواقب تضيق الإحليل الوخيم مخيفة لدرجة أن جراحي مسالك بولية مختصين يجب أن يهتموا بمثل هذه الحالات. المضاعفـات Complications. أهم مضاعفة تزعج الجراح هي تضيق الإحليل. وإذا كان الإحليل قد رصف بشكل جيد، يمكن معالجته ببضع الإحليل البصري optical urethrotomy (ساش*)، غير أن العديد من هؤلاء المرضى يحتاجون إلى رأب تام للإحليل وفي بعض الأحيان قد تكون نهايتا الإحليل متباعدتين كثيرًا مع وجود تليف شديد، أو حتى تكلس منتبذ في المكان الذي يجب ان يكون فيه الإحليل، وفي بعض الأحيان قد تكون الفجوة واسعة لدرجة أن النهايتين لا يمكن تقريبهما إلا بعد قطع العظم العاني. السلس البولي Urinary incontinence. الإحليل الغشائي قريب جدًا من مَصَرَّة الإحليل الظاهرة، وبعد مثل هذه الإصابات، يعتمد ضبط البول على كفاية عنق المثانة، وإن الأساليب الجراحية مثل استئصال البروستاة التي تدمر عنق المثانة قد تسبب السلس. العنانـة Impotence.العنانة الانتصابية شائعة بعد كسر الحوض وإصابة الإحليل. وتعزى إلى أنها تنجم عن ضرر التزويد العصبي للقضيب. ويمكن للمريض عادة الحصول على الانتصاب بعد حقن بابافرين papaverine أو بروستاجلاندين prostaglandin في الجسمين الكهفيين corpora cavernosa.
جراحة العظام Orthopaedic.
تسرب البول EXTRAVASATION OF URINE يحصل التسرب السطحي في حالات تمزق الإحليل البصلي التام، وفي حالة انفجار خراج إحليلي. ويُحَدُّ البول المتسرب أمام نقطة وسط العجان باتصال لفافة كوليس* Colles’ fascia مع الرباط المثلثي وبارتكاز لفافة سكاربا* Scarpa's fascia تحت الرباط الأربي مباشرة. وتمنعه اللفافة المنوية الخارجية external spermatic fascia من الوصول إلى القناتين الأربيتين. ويتجمع البول المتسرب في الصفن والقضيب وتحت الطبقة العميقة من اللفافة السطحية في جدار البطن. المعالجةTreatment تتم بإجراء عملية مستعجلة لنزح المثانة بفغرها فوق العانة، وهذا يمنع زياده التسرب. التسرب العميق Deep extravasation (الشكل 60-7) يحصل في حالة تمزق المثانة خارج الصفاق أو تمزق الإحليل داخل الحوض. وقد يحصل أيضـًا عند تأذي الحالب أو حصول ثقب في محفظة البروستاة أو في المثانة عند استئصالها عبر الإحليل. ويتسرب البول في طبقات اللفافة الحوضية والأنسجة خلف الصفاق. المعالجة Treatment تتم بإجراء فغر للمثانة فوق العانة ونزح المنطقة وراء عظم العانة. الالتهـابـات INFLAMMATIONS
تشمل التهابات الإحليل: · قرحة الصماخ · التهاب الإحليل - التهاب الإحليل البني (السيلاني) - التهاب الإحليل غير النوعي - متلازمة رايتر Reiter’s syndrome
تقرح صماخ الإحليل Ulceration of the urethral meatus تقرح الصماخ شائع في الأولاد المختونين. وقد يحدث بعد العملية مباشرة أو قد يتآخر لمده تصل إلى السنتين بعد عمليه الختان. ويظهر أن عدم الحماية بالقـُـلـْـفـَة هو العامل المهيج إضافة إلى الاحتكاك بالملابس والتهاب الجلد الأموني ammoniacal كعاملين مساعدين. وتكوِّن القرحة جُلبة scab تسد الصماخ، ولا يتبول الطفل إلا عندما يزيل الجُلبة. وهذا أمر مؤلم، مما يدعو الطفل إلى الصراخ وقد تنزل بضع قطرات من الدم ويؤدي الأمر إلى تليف قد ينتهي بصماخ مكتسب له فتحة كرأس الدبوس. المعالجة Treatment. التدابير الموضعية لتطرية الخشارة وجعل البول قلويًا غالبًا ما تؤدي إلى الشفاء وقلة من الحالات قد تحتاج إلى بضع الصماخ.
التهاب الإحليل السيلاني Gonorrheal urethritis السيلان مرض ينتقل عن طريق الجنس سببه النيسرية البنية Neisseria gonorrheae (المكورة البنية)، وهي مكورة مزدوجة غرام سلبي وكلوية الشكل، وتصيب الإحليل الأمامي في الذكر بالخمخ، والإحليل وعنق الرحم في الأنثى، والحلقوم oropharynx والمستقيم وقناة الشرج في الجنسين خاصة الرجال. السيلان في الرجال Gonorrhoea in men يعرب عن نفسه عادةً بازعاج في الإحليل ونجيج إحليلي بعد ما يصل إلى عشرة ايام من التعرض للمرض. وكثيرًا ما يكون هناك عسر تبول حارق. وقد لا توجد في البعض أعراض إلا نجيج خفيف. الاستقصاءات Investigations. يوجد في الشريحة الإحليلية المصبوغة بصبغة غرام قيح ومكورات بنية، وقد يظهر نزول القيح في الجزء الأول من التيار البولي كضبابية في الزجاجة الأولى من اختبار الزجاجتين two-glass test. ويجب عدم انتظار نتيجة المزرعة قبل البدء بالمعالجة عندما تكون الصورة السريرية والشريحة الإحليلية خاصة بالمرض. المضاعفـات Complications غير شائعة في المملكة المتحدة، وتمنع حدوثَها كلـَّها المعالجةُ الفعالة. وتشمل المضاعفات الموضعية التهاب الإحليل الخلفي والتهاب البروستاة الحاد والمزمن والتهاب البربخ والخصية الحاد وخراج حول الإحليل وتضيق الإحليل. أما التهاب المفاصل السيلاني والتهاب القزحية والهدابى iridocyclitis والإنتانمية septicaemia والتهاب الشغاف endocarditis فهي أقل. المعالجة Treatment المعالجة بالصادَّات وعادة البنسلين. ويمكن زيادة التركيز الفعال بإعطاء بروبينسيد probenicid، وقد تحتاج الذراري المقاوِمة resisting strains إلى جرعات أكبر. اما الذراري المقاومة مقاومة شديدة التي تنتج أنظيم بيتالاكتميز b-lactamase، فهي نادرة في المملكة المتحده، ولا تستجيب لبنسلين مهما كانت جرعته. فالمرضى المصابون بمثل هذه الجراثيم الذين لديهم أرجية allergy للبنسلين، يجب ان يعالجوا بأدوية من خط الدفاع الثاني مثل كانومايسين kanomycin. ولضبط انتشار المرض فإن ملاحقة المخالطين مهمة. السيلان في النساء Gonorrhoea in women يصيب بالدرجة الأولى الإحليل وعنق الرحم، وكثيرًا ما يكون من دون أعراض. ولا يمكن تشخيصه أبدًا على أسس سريرية فقط. ويعود الطبيبَ حوالي ثلاثة أرباع النساء المصابات في البداية نتيجة ملاحقة المخالطين. والأعراض التي توجد في 50 بالمائة أو اقل، غالبـًا ما تشمل عسر بول بسيطـًا، أو نجيجـًا إحليليـًا خفيفـًا قد لا تلاحظه المريضة. وإذا ما أفرغت نبيبات سكين* Skene's tubules بحلب الإحليل بضغطه على الفرع العاني الخلفي، فقد تظهر حبة قيح عند صماخ الإحليل. وقد يكون هناك احمرار أو تآكل في عنق الرحم، مع وجود سدادة مخاطية قيحية ونجيج مهبلي مفرط وغالبًا ما يكون ناجمـًا عن التهاب مهبلي مرافق بالمشعرة المهبلية trichomonal vaginitis. المضاعفـات Complicatoons. يحدث التهاب الشرج السيلاني gonoccocal proctitis في 60- 70 بالمائة من الحالات على الأقل، فهو في العاده لاأعراضي ويصاب 10 بالمائة من المرضى بالتهاب البوق salpingitis الذي ربما أدى إلى عدم الإخصاب إذا كان بالجانبين. السيلان في الوليد Gonorrhoea in the newborn نادر الآن ولقد كان سببًا مهمـًا للعمى.
التهاب الإحليل غير النوعي ( مرادف: التهاب الإحليل غير السيلاني) Non specific urethritis (syn. non gonococcal urethritis) هذا نوع من التهاب الإحليل يشخص بالاستبعاد، عندما يستبعد السيلان أو أيه أخماج معروفة. وفي الوقت الحاضر، إن سبب ما يقارب 40 بالمائة من الحالات المتدثرة المشعرة Chlamydia trachomatis، وقد ظهر أن سبب بعضها هو يوريا بلازما المحللة لليوريا ureaplasma urealytica والعامل المسبب مجهول في 50 بالمائة من الحالات. الظواهر السريريـة Clinical features. يبدأ عسر البول ويظهر النجيج القيحي المخاطي لمدة تمتد إلى 6 أسابيع بعد الجماع، ويكون البول عادةً صافيـًا تمامـًا، غير أنه قد يحتوي على خيوط أو خلايا قيحية. ولا يستبعد التهاب البربخ إلا أن تضيق الإحليل نادرًا ما ينتج. وفي النساء تظهر الحالة على شكل التهاب الإحليل والمثلث urethrotrigonitis وقد يكون تشخيصها صعبـًا. المعالجة Treatment بإعطاء أوكسي تتراسايكلين oxytetracycline أو دوكسيسايكلين doxycycline فعالة عادةً، مع أن الانتكاس شائع، خاصة في الرجال الذين تعمل البروستاة عندهم كمخزن للخمج. ومن المهم معالجة المصاحبين الجنسيين لأن عودة الخمج محتملة إذا لم يتم ذلك.
مرض رايتر* Reiter's disease مرض رايتر (مرادف: التهاب المفاصل النشط المكتسب جنسيـًا (sexually acquired active arthritis عادة مرض زهري في المملكة المتحدة، أما خارجها فأصله زحاري dysenteric على الأغلب. والالتهاب تحت الحاد والذي يظهر بعد 4-6 أسابيع من الاتصال، يصحبه نجيج صاف ولزج وخال من الجراثيم. وبعد بضعة أيام، يحدث التهاب الملتحمة conjunctivitis، متوحد الجانب أولا ثم بالجانبين، في 50 بالمائة من الحالات. وفي الحالات الأكثر وخامة يوجد التهاب العنيبة uveitis. وبعد 10 أيام إلى أسبوعين يحدث التهاب المفاصل ولكن حدوثه ليس موجودًا دائمـًا. ومن الظواهر المترافقة التهاب تقرن الجلد السيلاني keratoderma blenarrhagicum، الذي يتألف من عقيدات وحويصلاتvesicles وبثرات pustules تتواجد عاده في أخمص القدمين (الشكل 60-8).
التشخيص التفريقي Differential diagnosis من السيلان في الدرجة الأولى، والذي يجب ان يستبعد بعمل مزرعة دم. ففي مرض رايتر يكون التهاب الإحليل والتهاب المفاصل أخف ومدة الحضانة أطول مما هي في السيلان. الإنـذار Prognosis. كثيرًا ما ينصرف التهاب الإحليل والتهاب الملتحمة خلال بضعه أسابيع، غير أن التهاب المفاصل قد يستمر لعدة أشهر. ويوحي التهاب العنيبة uveitis الأمامي الشديد والنوبات الراجعه بمستقبل سيء. المعالجة Treatment. تعالج المضاعفات العينية بغسل العين وتغطيتها. ويعالج التهاب القزحية بموسعات الحدقة mydriatics وسيترويدات موضعية. وقد يثبت أن معالجة الأعراض الآخرى صعبة. ويجب أن تكون الحالات الشديدة تحت عناية اختصاصي طب الأمراض البولية التناسلية.
تضيـق الإحليل URETHRAL STRICTURE أسباب تضيق الإحليل · ولادية · رضحيـة · التهابيـة بعد السيلان - بعد قرح chancre الإحليل - تدرنية · أدواتية instrumental (علاجية المنشأ) - قثطار مستقر - تنظير الإحليل · بعد الجراحة - استئصال البروستاة المفتوح - بتر القضيب
التضيق بعد السيلان Postgonorrhoeal stricture أصبح أقل شيوعًا بعد إدخال المعالجة الفاعلة للسيلان بالصادَّات. وأكثر موقع للتضيق يقع في الإحليل البصلي، وتشاهد أيضـًا التضيقات خلف الصماخ.
المرضيات Pathology. يبقى الخمج في الغدد حول الإحليل بعد معالجة للسيلان معالجة غير كافية. ويمتد الخمج ليسبب التهابـًا حول الإحليل يؤدي إلى تليف ينتهي بالتضـيُّـق. وتظهر معظم التضيقات خلال سنة من الخمج غير أنها قد لا تسبب صعوبة في التبول قبل 10-15 سنة.
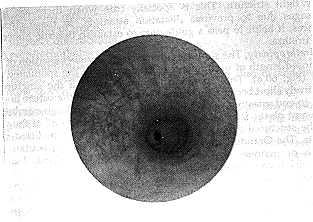
الظواهر السريرية Clinical features. أولها أعراض انسداد دفق outflow المثانة مع الشدّ عند التبول وتيار بولي ضعيف. وتميز شبوبية المريض النسبية في أكثر الأحيان هذه الأعراض عن أعراض تضخم البروستاة الذي يحصل بصفة خاصة بعد سن الخمسين. وبينما يصبح التيار أدق من ذي قبل، يأخذ التبول وقـتـًا أطول مع التقاطر بعد انتهائه الظاهر. وسبب ذلك خط رفيع من البول ينزل من الإحليل المتوسع قبل التضيق. ويشيع تكرار التبول أثناء النهار والليل أيضـًا، وسببه تفريغ المثانة تفريغـًا غير مكتمل، أو الخمج أو الإنـتان جميعـًا. وعندما يتكون التضيق تمامًا بالفعل، يمكن جس التندب على خط الإحليل. وإذا كان التضيق شديدًا، يحدث احتباس بول حاد. وإذا حدث هذا فإن هناك خطرًا من محاولة إدخال قثاطير تنتج ممرًا كاذبًا. وإذا حدث احتباس للبول نتيجة تضيق الإحليل، يصبح الإحليل ضيقــًا جدًا ولا يسمح بإدخال قثطار رفيع بسلام. ويسمح تنظير الإحليل Urethroscopy برؤية التضيق كندبة دائرية بيضاء مكونة من نسيج ليفي (الشكل 60-9). وقد تشاهد فتحات الممرات الكاذبة إذا جرت بالفعل محاولات غير موجهة لتمرير قثطار إحليلي.
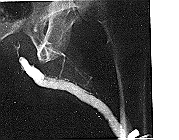
تصوير الإحليل Urethrography يبين تصوير الإحليل عند استعمال مادة جلاتينية قابلة للخلط بالماء وتحتوي على الوسيط المقارن أو مدى تضيـق الإحليل وشدته أو الفشل في جعل الوسيط يمر إلى أبعد من التضيق مما يدل على وجود تضيق كامل (الشكلان 60-10 و60-11).
معالجة تضيق الإحليل تتم بما يلي: · التوسيع - موسع صمغية مرنة gum-elastic bougie - خيطانية وتوابعها filiform and follower - مجسات معدنية metal sounds - توسيع ذاتي بقثطار نيلاتون* · بضع الإحليل - بضع الإحليل الداخلي المرئي · رأب الإحليل - استئصال ومفاغرة نهائية نهائية - رأب الإحليل برقعة
التوسيع المتقطع Intermittent dilatation هو المعالجة المتبعة للتضيق. ويوسًّع الإحليل باستعمال سلسلة من الموسعات المتدرجة في ظروف معقمة. ويمكن القيام بهذا الأسلوب بحذر ولطف تحت تبنيج الإحليل تبنيجـًا موضعيـًا بهلامة ليجنوكائين وأهم مساوئ التوسيع هو أنه ينفذ ‘بشكلٍ أعمى blindly’، لذا كان خطر إحداث ممر كاذب موجودًا، مما يجعل التضيق أسوأ من ذي قبل. ويحتمل حدوث ذلك غالبـًا عندما يقوم بذلك شخصٌ غير متدرب أو لا يعلم تعقيدات إحليل الشخص المريض. وكما هو الحال عند استعمال الأدوات في السبيل البولي، فإن الخمج خطر محتمل، ومن المعروف أن إنتانمية septicaemia مميتة قد حدثت بعدما كان يفترض أن التوسيع أمر سهل. وتوسيع الإحليل لا يزال له مكان عند الرجال المسنين الذين لديهم تضيق قصير يتكرر قليلاً. وقد يُفـَضـَّـل في مثل هؤلاء المرضى إدخال الموسعات بين الحين والآخر على الأساليب الأكثر تعقيدًا. وقد يكون من الممكن في بعض المرضى توسيع الإحليل بإدخال قثطار نيلاتون لين على فترات متقطعة.
الأدوات Instruments. لقد عالج الجراحون التضيقات على مدى قرون من الزمن، وهناك عدة أدوات موسعة فوق رفوف المتاحف الجراحية، تحمل كل واحدة اسم الجراح الذي اخترعها. ويمكن توسيع تضيق بسيط باستعمال مجسات معدنية (الشكل 60-12)، وسميت كذلك لانها كانت في الأصل تستعمل لجس حصيات في المثانة، أو موسعات صمغية مرنة gum-elastic bougies (bougies بالفرنسية = موسعات) (الشكل 60-13)، ويجب تمرير هذه الأدوات بكل عناية لأنه من السهل إحداث ممر كاذب بها. أما الخيطانية Filiforms أو الموسعات الصمغية الخيطانية المرنة فيمكن إدخالها عبر لـُمـْـعَة تضيق الإحليل (الشكل 60-15). ويُـفـَضَّـل عمل ذلك تحت النظر المباشر باستعمال منظار الإحليل مع أن أسلوب إدخال عدة موسعات بأسلوب الحزمة (الشكل 60-14) قد يساعد عند عدم توفر المناظير. وحالما يتحدد موقع اللـُمـْـعَة بواسطة طرف الشمعة، يثبت في الطرف الآخر تابعها follower: موسع صمغي مرن له برغي عند طرفه لهذا الغرض (الشكل 60-15). وبينما يتقدم التابع فإن الشمعة الخيطانية تقوده بسلام عبر التضيق. وحالما يصبح التضيق متوسعًا جزئيـًا بواسطة التوابع المتزايدة الحجم، فإن من الأسلم التحول إلى الموسعات المعدنية. ويعلـّم أحيانًا المرضى الذين أجري لهم توسيع الإحليل المرئي أن يبقوا الإحليل مفتوحًا بتوسيع ذاتي منتظم باستعمال قثطار إحليلي من حجم مناسب.
المعالجة الجراحية Operative treatment. البضع الداخلي للإحليل internal urethrotomy يُنَفـَّذ باستعمال قاطع الإحليل ساش البصري Sache optical urethrotome. يقطع التضيق ويضبط تحت النظر باستعمال سكين صغير تمرر خلال غمد منظار إحليل صلب. فيقطع التضيق عادة عند الساعة 12 مع أخذ الحذر بعدم إجراء قطع عميق يصل إلى المنطقـة الوعائيــة في الجســم الكهــفي الذي يحيــط بالإحليل. وإذا لم يُجـْـدِ قطع واحـد، فيمكـــن تنفيذ غيره حتى يـــوجد
ممر واسع في الجزء المتضيق من الإحليل. وبعد هذا الإجراء، يترك كثير من الجراحين قثطارًا ليوم واحد أو يومين، ولكن لا يوجد دليل على أن ذلك يختلف اختلافًا مهمًا في مدى تأثير هذا الأسلوب، ويبدو أن قطعًا واحدًا للإحليل يؤدي إلى شفاء دائم في حوالي 50 بالمائة من الحالات. ويحتاج الباقون إلى معالجة بالبضع أو التوسيع أو الرأب. وأهم المضاعفات هي الخمج والنزف، وقد تحصل غفلةً عند محاولة تنفيذ القطع في تضيق بالغ الوخامة. وهذا يصدق تماما عند وجود ممرات كاذبة حصلت نتيجة محاولات توسيع سابقة. وفي مثل هذه الحالات، ربما ساعد إدخال سلك كمرشد إلى لـُمـْـعَة الإحليل الحقيقية. رأب الإحليل Urethroplasty. أبسط رأب للإحليل يشمل قطع الطول المتضيق وإعادة مفاغرة النهايتين الملوقتين (الشكل 60-6). ولا يمكن إجراء هذه العملية إلا إذا كان التضيق قصيرًا نسبيًا لأنه يجب ألا يوجد توتر عند خط الرتق، وإذا لم يكن ممكنا مفاغرة النهايتين، فهناك طرق جراحية عديدة منوعة لاستبدال جزء من جدار التضيق أو الجدار كله باستعمال طعم من جلد تام السماكة أو سويقة جلدية. وتستخدم عملية أوراندي*/بلاندي* رقعة عضلية
جلدية من جلد العجان والعضلة السلخية dartos (الشكل 60-16). أما تيرنر واريك* فيفضل جلد القضيب. ويجب التفكير برأب الإحليل عند فشل الوسائل الأكثر بساطة في توفير تفريج الأعراض لفترة طويلة. وقد يفرض هذا الأسلوب صرامة بالغة إذا نجم التضيق عن رضح الحوض وأصبح الإحليل محاطًا بتليف خشبي. وفي العادة يطول مكوث المريض في المستشفى حتى يلتئم الطعم.
أسباب آخرى لتضيق الإحليل التضيق الولادي Congential stricture سبق شرحه من قبل. التضيق الرضحي Traumatic stricture. التضيق الذي يعقب تمزق الإحليل الغشائي المهمل أو الذي لم يعالج، قد يكون أحيانـًا عبارة عن فقدان تام في استمرارية الإحليل. ويحتاج هؤلاء المرضى إلى عملية رأب الإحليل من خلال العظم العاني transpubic urethroplasty لتجسير الفجوة. التضيق بعد استعمال الأدوات Postinstrumental stricture قد يصيب أيَّ جزء من الإحليل، ويعقب التنظير أو القثطرة. وينصح بعض الجراحين إجراء توسيع اتقائي prophylactic أو بضع الإحليل قبل إجراء جراحة عبر الإحليل لمحاولة تجنب هذه المضاعفة. وتنجم بعض حالات التضيق عن حساسية للمواد الكيمائية في القثطار، ولكن الغالبية تنجم عن جمع من الرضح، والخمج والنخر بالضغط. التضيق بعـد الجراحة Postoperative Stricture يحصل بعد ما يقرب من 4 بالمائة من حالات استئصال البروستاة، بغض النظر عن الأسلوب المتبع. ويكون التضيق عاده في الجزء القريب من الإحليل البروستاتي، ويعرف أيضـًا بتضيق عنق المثانة. وإذا لم يكن تدبيره بالتوسيع ممكنـًا، فإن تضيق عنق المثانة يجب أن يعالج بالقطع عبر الإحليل وقص التضيق. والتضيق بعد الجراحة أيضـًا مضاعفة لعملية بتر القضيب (انظر فيما بعد).
مضاعفات تضيق الإحليل Complications of Urethral Stricture. وتشمل المضاعفات: · احتباس البول · رتج إحليلي urethral diverticulum · خراج حول الإحليل · ناسور إحليلي · فتق وبواسير وتدلي prolapse المستقيم نتيجه الشد لتفريغ البول.
رتج إحليل الذكر Diverticulum of the male Urethra (مرادف: الجراب الإحليلي uretheral pouch)، ويكون عادة ولاديًا ويمثل ازدواجية جزئية للإحليل. أما الحالات المكتسبة فهي غير شائعة. وتشاهد نتيجة لازدياد الضغط خلف التضيق. أما غيرها فهي نتيجة وجود جسم غريب لأمد طويل مثل حصاة في الإحليل. المعالجة Treatment. تتم بقطع الرتج وإزالة السبب إن أمكن. خراج حول الإحليل Periurethral abscess قد يكون في القضيب أو بصليًا bulbar أو مزمنًا. خراج حول الإحليل القضيبي Penile periurethal abscess ينتج من خمج سيلاني حاد في إحدى غدد ليتر Littré. ويفتح الجسوء induration المؤلم الذي يجس في سطح القضيب السفلي وينجُّ إلى الخارج. وكثيرًا ما يترك ناسورًا. المعالجة Treatment. بضع الإحليل الأمامي يشجع انفجار الخراج في الإحليل. وعندما يكون الخراج خلف التضيق، وجب فتحه إلى الخارج. خراج حول الإحليل البصلي Bulbar periurethral abscess عبارة عن التهاب الهلل cellulitis المنتشر نتيجة الخمج بالعقديات والجراثيم اللاحيوائية. وقد يكون مصحوبًا بتضيق إحليلي أو لا يكون. كما أنه لا يوجد في العادة تسرب بول. الظواهر السريرية Clinical features. ألم في العجان مع درجة حرارة عالية ورِعْدَات rigors وتسرع النبض. ويمتد الإيلام والتورم بسرعة من العجان إلى القضيب والجدار الامامي للبطن. المعالجـة Treatment. الصادَّات المناسبة فعالة. ويجب نزح القيح، وإيقاف وظيفة الإحليل بتثبيت قثطار فوق العانة. الخراج المزمن حول الإحليل Chronic periurethral abscess ينتج في بعض الأحيان من تضيق إحليلي مزمن (الشكل 60-17)، ويجب أن تنزح جيوب القيح العديدة، وكذلك يجب معالجة التضيق بطريقة مناسبة. وقد ينتج الناسور البولي تلقائيًا أو نتيجة لشق الخراج. ناسـور الإحليل Urethral fistula. أهم سبب متكرر هو انفجار خراج حول الإحليل أو شقه جراحيـًّا. وإذا بدأ الناسور خلف تضيق شديد، فقد توجد فتحات عديدة (أو ما يسمى العجان الرشاش). وقد يعقب الناسورُ رأبَ الإحليل إذا ما حصل نخر في أي جزء من الطعم.
المعالجـة Treatment. إذا شفي التضيق، فإن بعض النواسير تلتئم تلقائيًا. وفي بعض الأحيان يلزم إجراء رأب للإحليل. حصى الإحليل Urethral calculi قد تنشأ الحصى بصورة أولية خلف تضيق أو في رتج إحليلي مخموج، وأكثر من ذلك، تكون الحصاة من أصل كلوي وقد نزلت إلى الإحليل عن طريق المثانة. الظواهر السريريـة Clinical features. الحصى المهاجرة تسبب ألمًا حادًا في الإحليل بعد نوبة مغص حالبي مباشرة. ويحدث انسداد في جريان البول، وإذا كانت الحصاة صغيرة، فإن قوة اندفاع البول تطردها من الصماخ الإحليلي الظاهر. أما الحصى الكبيرة فإنها تنحشر ويجب استخراجها بواسطة المنظار. وفي بعض الأحيان يمكن جس الحصاة مثل كتلة صلبة في الإحليل، ولكن عند وجود شك فإن التشخيص يؤكد بتنظير الإحليل. أما الحصاة المتكونة في داخل الإحليل فقليلاً ما تسبب أعراضـًا معروفة عنها، وتكتشف عاده أثناء تنظير الإحليل أو عند إدخال الموسعات.
المعالجـة Treatment. تدفع الحصاة التي في الإحليل البروستاتي إلى الخلف إلى المثانة، وتعالج بالتكسير، أو بفتح المثانة فوق العانة وكأنها حصاة مثانية. أما الحصى في الأجزاء القاصية من الإحليل فتستخرج بالسلة تحت البصر، أو تكسر في موضعها باستعمال مفتت الحصاة الكهربائي المائي أو فائق الصوتي. وقد يلزم بضع للصماخ meatotomy للامساك بالحصاة واستخراجها. ونادرًا ما يلزم بضع خارجي مفتوح للإحليل.
الأورام NEOPLASMS السليـلات Polyps موجودات شائعة نسبيـًا في الإحليل البروستاتي حيث يمكن أن تنتج من خمج مزمن. الثآليل التناسلية Genital warts المكتسبة بأخماج السيلان توجد أحيانـًا في الإحليل الأمامي، كامتداد لثآليل جلد الحَشَفَة. وعـاؤوم Angioma الإحليل سبب نادر جدًا للنزف الإحليلي. سرطانة الإحليل Carcinoma of the urethra نادرة نسبيًا. وقد تصاحب سرطانات المثانة ذات الخلايا الانتقالية عديدة البؤرات أورام الإحليل البروستاتي، وفي بعض الأحيان في مكان أقصى من ذلك. ومع أن هذه الأورام تكون في العادة سطحية ويمكن القضاء عليها موضعيـًا بنافذ الحرارة diathermy أو الليزر، إلا أنه يصحبها ميل إلى الانتشار بعيدًا. أما السرطانة الحرشفية فقد تنشأ في منطقة حؤول حرشفي squamous metaplasia وترى فيما بعد تضيقًا إحليليًا. وإنذارها سيء حتى لو عولج المريض بالجراحة الجذرية. ويجب أن يثير النجيجُ المدمى من الإحليل في غياب الخمج الشكَّ بأن المريض يعاني من ورم إحليلي.* هانز شاس Hans Sachse، معاصر. جراح مسالك بولية، ميونيخ، ألمانيا. * الكسندر جونسون تشالمرز سكين Alexander Johnson Chalmers Skene، 1828-1900، استاذ امراض النساء. مستشفى لونج آيلاند، نيويورك، الولايات المتحده الأمريكية. * هانس رايتر Hans Reiter، 1861-1969. رئيس الخدمات الطبية، أستاذ شرف للتصحح hygiene، برلين، ألمانيا. وصف مرض رايتر عام 1916. وقد سبق أن لاحظ المتلازمةَ سير بينيامين برودي. * أوغست نيلاتون Auguste Nélaton، 1807-1873. جراح، باريس، فرنسا. * احمد أوراندي Ahmad Orandi، معاصر. جراح مسالك بولية، فيرجوس فولز، مينسوتا، الولايات المتحدة الأمريكية. * جون بيتر بلاندي Gohn Peter Blandy، معاصر. أستاذ زائر، جراحة المسالك البولية، لندن، مستشفى كلية الطب، لندن، انجلترا. * ريتشارد تريفور تيرنر واريك Richard Trevor Turner-Warwick، معاصر. جراح مسالك بولية، مستشفى ميدل سكس، لندن، انجلترا. |