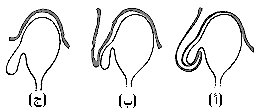|
حصاة ورتج المثانةCALCULUS AND DIVERTICULUM OF THE BLADDER حصـاة المثانة CALCULUS التعريف Definition. حصاة المثانة الأولية A primary vesical calculus هي التي تتكون في بول معقم، غالبًا، ولكن ليس بالضرورة، تنشأ في الكلوة وتنزل عبر الحالب إلى المثانة حيث تنمو وتكبر. حصاة المثانة الثانوية A secondary vesical calculus تحدث مع وجود خمج أو انسداد دفق المثانة أو ضعف في إفراغ المثانة أو جسم غريب كخيوط غير مصوص أو كبسات معدنية أو شُدَف من القثطار. نسبة الوقـوع Incidence. كانت حصاة المثانة حتى القرن العشرين تعتبر من أكثر الاضطرابات شيوعًا بين الطبقات الفقيرة، وبنسبة عالية خاصة عند الأطفال والبالغين. وبسبب تحسن الغذاء خاصة نسبة البروتينات إلى السكريات، أصبحت حصاة المثانة الأولية نادرة في المجتمعات الغربية، خاصة بين االأطفال.
التركيب والمظاهر التنظيرية Composition and cystoscopic appearance. معظم حصيات المثانة مركبة، ولكن أحد المركبات يكون زائدًا، وعندها تأخذ مظهره ونوعه. الحصاة الأكسالية Oxalate calculus هي حصاة أولية تنمو ببطء، وحجمها عادة متوسط وهي وحيدة وسطحها غير منتظم (نوع التوت)، وأحيانًا تكون نتوءاتها كالأشواك (الشكل 58-25). وعلى الرغم من أن حصيات أكسلات الكالسيوم بيضاء، فإن لون الحصاة بني داكن أو أسود، وذلك بسبب اختلاطها بالأصبغة الدموية. حصيات حمض اليوريك واليورات Uric acid and urate دائرية أو بيضوية ملساء (بشكل واضح) ، وتختلف في اللون من أصفر شاحب إلى بني فاتح. وقد تكون وحيدة أو متعددة (الشكل 58-26). وقد تحدث في مرضى النقرس ولكنها توجد أيضـًا في المرضى الذين لديهم فغر لفائفي أو انسداد دفق المثانة.
حصاة السستين Cystine calculus تحدث فقط في حالات البيلة السستينية cystinuria، وهي معتمة للأشعة لأنها تحتوي على نسبة من الكبريت. حصاة ثلاثي الفوسفات Triple phosphate calculus تتألف من فوسفات الأمونيوم والمغنيزيوم والكالسيوم، وتوجد في بول مخموج بكائنات حية تحلل اليوريا، وتميل للنمو السريع. وفي بعض الحالات تنمو على نواة أحد أنواع الحصيات المذكورة سابقـًا، وفي حالات أكثر ندرة على جسم غريب (الشكلان 58-27 و 58-28). وفي حالات أخرى، تكون النواة ظهارة متوسفة desquamated epithelium أو بكتريا، ولونها ابيض قميء، وقوامها مثل الطباشير. والحصاة المثانية حرة الحركة في داخل المثانة. وتنجذب إلى أسفل المثانة عند مخرجها في حالة الوقوف أو الجلوس. وتوجد في وضع الاستلقاء، كما هو الحال عند التنظير، في المنطقة خلف الجسر بين الحالبين. ووجود الحصاة بشكل تام أو جزئي في داخل رتج أقل شيوعًا، وقد تكون عندها مختفية بشكل كلي أو جزئي عن العين.
الظواهر السريـريـة Clinical features. يصاب الرجال أكثر من النساء بثمانية أضعاف، وقد تكون لاأعراضية وتكتشف بالصدفة في أثناء التنظير أو قبل قطع البروستاة. الأعـراض Symptoms. تكرار البول Frequency أول الأعراض، مع أنه يكون أكثر في أثناء النهار. وقد يكون هناك شعور بعدم إفراغ المثانة إفراغـًا تامـًا. الألـم Pain (شغىStrangury ) وأكثره في مرضى حصاة الأكسلات المشوكة، ويحدث في نهاية التبول، ويكون رجعيًا في العادة إلى رأس القضيب أو الشفر الكبير، ونادرًا إلى العجان ومنطقة فوق العانة. ويزداد الألم سوءًا مع الحركة، وفي الأولاد الصغار يكون المؤشران لوجود حصاة مثانية الصراخ وشد القضيب باليد عند نهاية التبول. البيلة الدموية Haematuria تتميز بنزول بضع قطرات من الدم الفاتح في نهاية التبول، ويعود ذلك إلى خدش الحصاة للمثلث trigone الكثير التوعية، وهي حقيقة تفسر الألم ايضًا. تقطـُّع تيار البول Interruption of the uniry stream ينتج عن حصاة تسد الصماخ الداخلي، وقد يتطور إلى احتباس بولي حاد، وقد يحدث أحيانًا في الرجال. أعراض الخمج البولي Symptoms of urinary infection. الخمج البولي عرض شائع. الفحص الشرجي أو المهبلي Rectal or vaginal examanation يكون عادة طبيعيـًا، مع أنه ربما يمكن جس حصاة كبيرة في الأنثى في بعض الأحيان. فحص البول Examanation of the urine يكشف بيلة مجهرية دموية أو قيحًا أو بلورات خاصة بحصاة على شكل مغلـَّـف في حالة حصاة الأكسلات، وبلورات سداسية في حصيات السستين. الفحص الشعاعي Radiography. في معظم المرضى، يمكن رؤية الحصاة في صورة الأشعة البسيطة (الشكل 58-29). وإذا كانت الحصاة شفيفة للأشعة يمكن أن يرى امتلاء معيــب في
تصوير الجهاز البولي الوريدي. ويجب أخذ صور شعاعية لكل السبيل البولي لاستبعاد حصاة في السبيل العلوي. تنظير المثانة Cystoscopy ضروري، ويمكن تدبير معظم الحصيات في هذه الأيام بالتنظير. وكثيرًا ما تحس قرقعة معينة عند إدخال غمد المنظار عند ملامسته لحصاة سائبة. ويجب فحص كلِّ المثانة. وفي الرجال الذين لديهم انسداد دفق البول يجب قطع البروستاة في نفس الوقت الذي تجرى فيه معالجة الحصاة.
المعالجـة Treatment في معظم المرضى، يجب التفتيش عن السبب وراء وجود الحصاة ومعالجته. وقد يشمل هذا انسداد دفق المثانة مع خمج وعدم إفراغ المثانة إفراغـًا تامـًا عند مرضى الاضطراب الوظيفي العصبي المنشأ في المثانة. وكذلك، إن المعالجة في معظم الحالات قد تتم بواسطة التنظير. تفتيـت الحـصى Litholapxy. من وجهة نظر تاريخية، كان المفتت الأعمى (الشكل 58-30) نوعـًا مبكرًا من أسلوب قليل البضع minimally invasive. وتشمل الأساليب الأخرى المفتت البصري والمجس الكهربائي المائي ومجس فائق الصوت (الشكل 58-31). ومع ذلك، إن المفتت الأعمى لا يزال آلة مفيدة في الأيدي المتمرسة لمعالجة الحصاة الكبيرة والصلبة. وتشمل أجهزة أخرى تقرض الحصاة وتفيد في هرس الشُدَف الصغيرة لدرجة يمكن عندها تفريغها بمفرغ إليك* Ellik evacuator. وتشتمل موانع التفتيت عبر الإحليل على ما يلي. الإحليل Urethral · تضيق إحليلي لا يمكن توسيعه لدرجة كافية. · إذا كان المريض أصغر من 10 سنوات.
المثانـة Bladder · مثانـة متقلصة صفات الحصـاة Stone characteristics · حصاة كبيرة جدًا.
التقنية Tequnique. يجب إعطاء المريض صادَّات مناسبة قبل العملية. والفائدة الكبيرة للمفتت الأعمى هو أنه، بسبب صلابته وقوته، يمكن تفتيت الحصيات الكبيرة والصلبة أكثر مما يمكن بواسطة المفتت البصري. ويمكن لمفتت منظاري، أو لقارض الحصاة stone punch أو عروة الحصاة stone loop الإمساك بالحصاة أو الحصيات تحت النظر. ولإجراء عملية التفتيت تملأ المثانة 200-300 مل من محلول ملحي saline، وتدخل الآلة ونصلها في موضعه حتى يشير فكاها إلى أسفل. وبعد غسل المثانة وإدخال المنظار، تشاهد الحصاة. ويلف النصل القاصي كالصنارة فوق مركز الحصاة ويقبض عليها. وبعد سحب العدسة قليلاً، لمنع إحداث ضرر للجهاز البصري، يدار البرغي ببطء حتى يكسر الحصاة. وتفتت الشُدَف الكبيرة إلى شُدَف صغيرة بتكرار العملية. وبعد إقفال الفكين يدار المفتت بحيث يتجه الفكان إلى أعلى. وبعد سحب المنظار والسماح بنزول المحلول الملحي تسحب الآلة. وقد يلزم مفرغ إليك Ellik للتأكد من استخراج جميع شُدَفِ الحصاة.
تفتيت الحصيات الكهربائي المائي
Electrohydraulic lithotripsy.
لقد اصبح هذا (أو استعمال المفتت الصلد
Lithoclast
- انظر لاحقـًا) المعالجة المختارة لمعظم حصيات المثانة. ويتولد مصدر طاقة بين أقطاب زوجية أو ذات مركز مشترك. ومع تكرار التفريغ الكهربائي تتكسر الحصاة إلى قطع صغيرة. وتكون المسابر probes بحجمين أو ثلاثة أحجام، ومن المعقول استعمال أكبر حجم (9 فرنسي) لحصيات المثانة. ويجري تنظير المثانة، ويوضع المسبار قرب الحصاة، بعيدًا عن نهاية المنظار، ثم يجري الإطلاق، والمهم عدم الإضرار بجدار المثانة بتفريغ القطب على الغشاء المخاطي. ولقد جرى تطوير جهاز حديث (المفتت الصلد Lithoclast) الذي يولد الطاقة بطريقة ميكانيكية بحتة، باستعمال كرة فولاذية تطلق في غرفة مغلقة على النهاية القريبة من المسبار التنظيري. تفريـغ الشُدَف Evacuation of the fragments. يتم إدخال سائل (200مل) إلى المثانة. ويثبت المفرغ إلى الغمد بعد ملئه بالمحلول. وتضغط الكرة المطاطية ببطء ثم تترك لتتمدد. ويحمل السائل الراجع معه كسرات الحصاة التي تهبط إلى قاع المستقبلة الزجاجية. ويستمر تبادل ضغط الكرة والرشف حتى لم تعد هناك أية شُدَفٍ لتنزل. ويدار رأس القنينة إلى اليسار وإلى اليمين، ويجرى الشفط في هذه المواضع. وبعد التأكد من عدم ترك شُدّفٍ في المثانة، يتم إدخال قثطار فولي إلى المثانة ويثبت فيها لمدة 24 ساعة. استخراج الحصاة من فوق العانة Suprapubic Lithotomy. البديل لتفتيت الحصاة هو إزالتها عبر شق فوق عاني، وبعدها تقفل المثانة وتنزح بقثطار إحليلي. تفتيت الحصاة فوق العاني عبر الجلد Percutaneous suprapubic litholapaxy. من الممكن غرز إبرة إلى المثانة وبعدها إدخال سلك مرشد كما هو الحال في استخراج حصاة كلوية عبر الجلد. ويمكن إدخال موسعات ألكين* Alken فوق السلك المرشد لتوسيع الممر. ويمكن إدخال غمد أمبلاتز Amplatz ومنظار كلوي كبير القطر. وهذا الأسلوب هو الأفضل للاستعمال إذا لم يمكن إجراء تفتيت عبر الإحليل بسبب تضيقه. التفتيت بالموجة الصادمة من خارج الجسم Extracorporeal shock wave lithortipsy (ESWL). يمكن استعمال أدوات هذا الأسلوب في معالجة حصيات المثانة، غير أنه يفضل استعمال التفتيت بالمنظار إذا كانت الحصاة كبيرة. إخراج قثطار فولي* محتجز REMOVAL OF A RETAINED FOLEY’S CATHETER هذه مشكلة غير شائعة، وسببها هو أن القناة التي تصل البالون بالذراع الجانبي تصبح مسدودة، وفي العادة عند نهايته البعيدة وأفضل طريقة هي دفع 20 مل ماء في البالون، وبعدها يفجر البالون بغرز إبرة شوكية (التي تستعمل للتخدير الشوكي) عبر الجلد تحت توجيه فائق الصوت. ولا ينصح في هذه الأيام بزرق سائل مثل الإيثر لإذابة البالون. ومهما كانت الطريقة المستعملة فمن المهم بعدها استقصاء المريض بتنظير المثانة للتأكد من إخراج أية شُدفة باقية قبل أن تتكوّن حصاة فوق جسم غريب.
الآجسام الغريبة في المثانة FOREIGN BODIES IN THE BLADDER أكثر جسم غريب هو كسرة من بالون القثطار. ويعجب المرء من تنوع الأجسام الغريبة التي استخرجت من المثانة مثل قلم الأظافر، ومشبك الشعر، ودبابيس الشعر، والشمع. وأحيانًا يدخل جسم غريب إلى جدار المثانة كخيوط لامصوص بعد عملية حوضية خارج المثانة. ويعتمد التشخيص على تنظير المثانة، وعلى التصوير الشعاعي في حالة الأجسام المعتمة. مضاعفات الأجسام الغريبة في المثانة تشمل : 1. خمج السبيل البولي السفلي. 2. انثقاب جدار المثانة 3. الحصاة المثانيـة.
المعالجة Treatment. يمكن استخراج الجسم الغريب الصغير عبر الإحليل، بواسطة منظار المثانة الجراحي. وأحيانًا يلزم الوصول فوق العاني لإدخال منظار المثانة عبر الجلد.
رتـج المثانـة DIVERTICULUM OF THE BLADDER التعريف Definition. ضغط المثانة الطبيعي عند بدء التبول هو 25 سم ماء تقريبًا وقد تصل الضغوط إلى 150 سم مـاء عندما تحاول مثانـة متضخمة دفع البول من خلال انسداد. ويجعل هذا الضغط الغشاءَ المخاطي يبرز بين حزم العضلات المتضخمة مكوِّنا كييسات saccules عديدة. وإذا دفع كييس واحد أو أكثر، ولكن في العادة واحد، خلال سمك عضلات المثانة كلها فإنه يصبح رتجًا (الشكل 58-32). اما الرتوج الولادية فهي نتيجة عيب ولادي.
السببيات Aetiology. الرتج الولادي Congential diverticulum نادر. وقد يوجد في خط الوسط العلوي الأمامي ويمثل النهاية غير المغلقة للمُرَيْطاء urachus. ويفرغ مع المثانة وهو لاأعراضي. والرتوج في المواضع العادية في قاعدة المثانة قد تحدث من دون انسداد، وقد تحتاج إلى استئصال لخطر الخمج المزمن أو تكّون حصاة في الشبان. رتج الدفع diverticulum Pulsion. الآفة السادة المعتادة هي انسداد دفق المثانة bladder outflow obstruction. المرضيات Pathology. تقع فتحة الرتج عادة فوق فتحة حالب وفي جانبها الخارجي، ونادرًا ما تكون في خط الوسط خلف الحد بين الحالبين. ويختلف الحجم ما بين 2-5 سم وقد يكون أكبر. ويبطنه الغشاء المخاطي ويتألف جداره من نسيج ليفي فقط (قارنه رتج الجر traction diverticulum). ويزداد الرتج حجمـًا باتجاه سفلي وقد يسبب انسداد الحالب. المضاعفات Complications. لا يشكـو معظم المرضى الذين لديهم رتج مثاني صغير ناجم عن انسداد دفق المثانة، من أعراض بعد قطع البروستاة. ولا يدعو مجرد وجود رتج إلى استئصاله بالفتح والمعالجة الجراحية. الخمج البولي الراجع Recurrent urinary infection. بما أن الرتج لا يتمكن من إفراغ نفسه، لذا يتبقى فيه بول راكـد. وإذا ما أصبح مخموجـًا، فإن الخمج يستمر. وفي الحالات طويلة الأمد، يحدث التهاب حول الرتج مما يسبب التصاقات شديدة بين الرتج وما يحيط به. والحؤول الخلوي الحرشفي squamous cell metaplasia والطَلَوان leucoplakia ليست مضاعفات تقع بكثرة. الحصاة المثانية Vesical calculs. ناجمة عن ركود وخمج. وكثيرًا ما تبرز إلى داخل المثانة. المَوَه الكلوي والمَوَه الحالبي Hydronephrosis and hydroureter نادران جدًا، وهما نتيجة الالتهاب والتليف حول الرتج. الأورام Neoplasm الناشئة في الرتج مضاعفة غير شائعة (أقل من 5 بالمائة). ويعتمد الإنذار على مرحلة الورم (انظر الجزء الأخير).
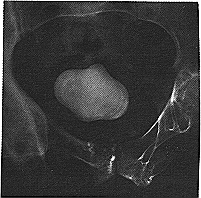
الظواهر السريـريـة Clinical features. لا يسبب رتج المثانة غير المخموج أية أعراض عادة. والمريض في معظم الحالات تقريبًا ذكر (95 بالمائة) وفوق سن الخمسين. ولا توجد أعراض مميزة، وهي أعراض انسداد السبيل البولي السفلي، وخمج بولي راجع والتهاب الحويضة والكلوة. والبيلة الدموية (بسبب خمج أو حصاة أو ورام) أحد الأعراض عند حوالي 30 بالمائة. وفي عدد قليل من المرضى تحدث عملية التبول مرتين بتتابع سريع (قد تحدث الثانية بعد تغيير الوضع). تنظير المثانة Cystoscopy هو الطريقة المعتادة لاكتشاف الرتج، وغالبـًا ما تكون فوهته ثقبًا واضح الحدود، بقطر قلم الرصاص، وأعماقه سوداء غير مضاءة (الشكل 58-33). وفي حالات التمدد غير الكافي للمثانة، تظهر فوهة الرتج أحيانًا مغلقة، وعندها تتشكل الظهارة على شكل طيات متشعبة (الشكل 58-34). ولذا يلزم التمدد الكامل للمثانة عند التفتيش عن رتج.
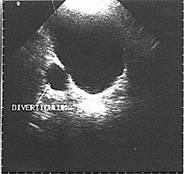
تصوير الجهاز البولي الوريدي Intravenous urography قد يعطي معلومات عن حجم الرتج. تصوير المثانة الرجوعي Retrograde cystography. يستعمل هذا الأسلوب بصورة عملية عند عمل استقصاء بولي حركي مرئي يجرى من أجل استقصاء اضطراب وظيفي تبولي. ويعطى هذا الاختبار أيضًا صفات إفراغ المثانة والرتج الخاصة. تخطيط الصدى Ultrasonography (الشكل 58-35). قد يكتشف رتج في أثناء عمل تفريسة صوتية لقياس الثمالة البولية بعد التبول.
دواعـي العمليـة Indications for operation. لا تلزم العملية إلا للمضاعفات، وإذا كان الرتج صغيرًا، وكان انسداد دفق المثانة قد عولج، فلا يوجد أي سبب لاستئصال الرتج. وحتى الرتج الكبير، في غياب الخمج أو مضاعفات أخرى، قد لا يلزمه معالجة. المعالجة قبل العملية Preoperative treatment. عندما يكون البول مخموجـًا، تعطى الصادَّات المناسبة. وعند وجود إنتان شديد واحتباس بول، فمن الضروري اللجوء إلى تثبيت قثطار إحليلي لفترة من الوقت. قطع الرتج بجمع من داخل المثانة ومن خارجها Combined intravesical and extravesical diverticulectomy هو العملية النموذجية. يجري تنظير المثانة، ويتم إدخال قثطار حالبي كبير في الجانب المصاب، لأن تأذي الحالب أو قطع تغذيته الدموية هما أهم المضاعفات الخطيرة. ويُكْشَف الجدار الأمامي للمثانة عن طريق شق فوق عاني، ويزاح الصفاق إلى أعلى، وينظف جانب المثانة المحتوي على الرتج من البنيات المجاورة حتى يشاهد الجراب. وتشق المثانة بعدها في خط الوسط، ويحشى الرتج بقطعة من شاش. ويمكن عادة فصل عنق الرتج عن الحالب، وعندما يصبح الجراب محررًا، يفصل عند اتصاله بالمثانة بنافذ الحرارة. ويغلق الفراغ الناتج بطبقتين. ويترك قثطار فوق عاني في المثانة ويوضع منزح خارجها. وفي أسلوب بديل، إذا كان الكيس شديد الالتصاق، يمدد الشق في جدار المثانة إلى أسفل حتى حافة فوهة الرتج، وبعدها يفصل الرتج مع حافته الليفية. ويغلق الشق المثاني، ويترك الرتج في مكانه مع وضع منزح لمدة 2-3 أيام. ويتليف الممر بسرعة بعد رفع المنزح. وإذا كان انسداد مخرج المثانة جزءًا من الصورة، يجب استئصال البروستاة في نفس الوقت مع استئصال الرتج. رتج الجر Traction diverticulum (مرادف فتق المثانة hernia of the bladder). بروز جزء من المثانة خلال فوهات الفتوق الأربية أو الفخذية يحدث بنسبة 5.1 في مثل هذه الفتوق التي تعالج جراحيـًا (الشكل 58-36).
* ميلو إليك Milo Ellik، ولد عام 1905. جراح مسالك بولية أمريكي. * ب ألكين P. Alkin، معاصر، جراح مسالك بولية. جامعة هيدلبرغ، المانيا. * فريدريك يوجين باسيل فولي Frederic Eugene Basil Foley، 1891-1966. اختصاصي مسالك بولية، مستشفيات آنكار، سانت بول، الولايات المتحدة الأمريكية. * أخيل بواري Achille Boari، جراح ايطالي من القرن التاسع عشر. * باريل برنارد كرون Burrill Bernard Crohn، ولد عام 1884، طبيب باطني في نيويورك. * جان ألفرِد فورنيير Jack Alfrd Fournier، 1832-1914. اختصاصي أمراض جلدية. باريس. فرنسا.
|