|
الوعاؤوم HAEMANGIOMA الوعاؤومُ الدموي شَوَهٌ malformation نمائي في الأوعية الدموية وليس ورمًا حقيقيًا، وهكذا فهو مثالٌ على الورم العابي hamartoma (انظر الفصل 9). وقد يحدث في أي نسيج في الجسم، ولكنه أكثر شيوعًا في الجلد والأنسجة تحت الجلد. والوعاؤوم إما أن يكون شُعـِّيريًا capillary أو وريديًا (كهفيًا cavernous) أو شريانيًا.
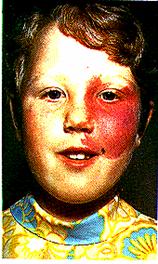
الوعاؤوم الدموي الشُعـِّيري Capillary haemangioma لطخة السالمون Salmon patch. (وتسمى أيضًا "عضة اللقلق"! ويجب ألا يخلط بينها وبين ‘لطخة’ الإفرنجي syphilis). وهي موجودة عند الولادة في خط الوسط في الجبهة أو في القَذَال occiput. وتختفي قبل نهاية السنة الآولى. اللطخة الخمرية (تَلَوُّن النبيذ الأحمر الغامق) Portwine stain (الشامة اللَهَبيـَّة naevus flammeous) (الشكل 10-14). وتوجد عند الولادة، وتتغير قليلاً جدًا خلال مراحل الحياة، مع أن اللون قد يتغير قليلاً، وقد تصبح عقيدية في بعض المناطق. وينصح بالمعالجة لمظهرها. وقوام الجلد فيها سوي، ويمكن إخفاء العيب عند الفتيات باستعمال المستحضرات المزوِّقة. أما عند الذكور، فقد تؤخَذ المعالجة بالاستئصال والتطعيم بعين الاعتبار، بالرغم من أن المعالجة المفضلة تتم الآن بـ ليزر CO2 أو Nd Yag.
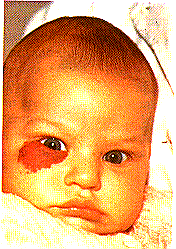
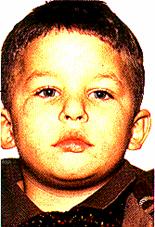
وعاؤوم الفراولة Strawberry angioma (الشكل 10-15). لهذه الحالة سيرة مرضية نموذجية. إذ يولد الطفل سويًّا، وتلاحظ عليه، عندما يصبح عمره بين أسبوع وثلاثة أسابيع، علامة حمراء. وتتزايد هذه العلامة بسرعة لبضعة أسابيع، أو لغاية ثلاثة شهور حتى يظهر التورم النموذجي الشبيه بالفراولة أو توت العُلـَّيْق (البري). ويمكن بيان علامة التفريغ emptying sign سريريًا. وتتكون الآفة من نسيج وعائي غير ناضج. وكثيرًا ما يُصاب الجلد والأنسجة تحت الجلد أيضًا، وقد تُصاب العضلات أيضًا في الحالات الوخيمة. والشامات (الوحمات) تحت المخاطية submucus عرضة للنزف الذي قد يكون مرعبًا في بعض الحالات. وتنمو الشامة من عمر ثلاثة شهور حتى السنة مع نمو الطفل، ثم تتوقف عن النمو. وفي النهاية يبهت اللون وتصبح منبسطة بحيث يتم الأوب involution عند سن السابعة أو الثامنة. المعالجة Treatment. النتيجةُ النهائية، (الشكل 10-16) إذا سُمِحَ للأوب الطبيعي أن يحصل، أفضلُ من محاولات التعجيل باجتثاثها بأي إجراء جراحي أو فيزيائي. وتحمل المداواة بالأشعة خطرًا جسيمًا لإحداث اضطرابات في النمو. الوعاؤوم الوريدي (الكهفي) Venous (cavernous) angioma. وهو غير شائع نسبيًا. ويوجد عند الولادة، ويتكون من تجمعات أقنية وريدية مختلفة المقاييس. ولا يظهر عادة أي ميل نحو الأوب involution، وقد يكبر ويصبح أكثر إزعاجًا فيما بعد. وفي بعض الأحيان، يصاب أحد الأطراف بكامله مع الجزء المجاور من الجذع. ويصحب الشحمومَ lipoma شامةٌ أحيانا (شامة شحمية). وقد يكون هناك اتصالات شريانية وريدية في بعض الحالات (انظر الفصل 11). وقد يكون الجلد الذي يغطي الشامة ضامرًا. وإضافة إلى كونه عرضة لخطر النزف الوخيم من الرضح، فإن المريض قد يتعرض إلى الإنتانمية septicaemia إذا وجدت الجراثيم مدخلاً لها. وفي هذه الحالة، يصبح استعمال الصادَّات بهمة ونشاط أمرًا عاجلاً. المعالجة Treatment تحفظيةٌ على وجه العموم. ويعقب زرقَ العوامل المصلِّبة (كما هو الحال في الدوالي الوريدية) نتائجُ متباينة، ولكن استعمال الليزر بحذر يجب أخذه بعين الاعتبار. وإذا أظهر تصوير الشريان arteriography شريانًا مُغـَـذِّيـًا feeding artery، يصبح الانصمام العلاجي therapeutic embolisation ممكنًا. (الفصل 11).
الوعاؤوم الشرياني (ضفيري الشكل) Arterial angioma (Plexiform)، وهو أحد أنواع الناسور الشرياني الوريدي الولادي (انظر الفصل 11). والتورم النابض للشرايين والأوردة المشرينة arterialised كثيرًا ما يسمى أمّ الدم الدَوَلاني cirsoid aneurysm (انظر الفصل 28). الشامة العنكبية Spider naevus. وهذه قد تصحب أمراض الكبد (انظر الفصل 45). وقد تظهر في الجلد فوق قبضة القص manubrium sterni، وقد تحدث أيضًا بشكل بريء تمامًا، وتبين خاصية الإفراغ المميزة. الشامة الآجلة Naevus tardes، وهي وعاؤومات صغيرة تحدث في البالغين، وغالبًا حول الفم. وقد تصحب حالات تشنج الأوعية vasospastic وحالات تصلب الجلد scleroderma (انظر الفصل 11 ).
الوعاؤوم اللمفي Lymphangiomas، وهو مشروح في (الفصل 13). ويشترك أحيانًا مع الوعاؤوم (وعاؤوم دموي لمفي haemolymphangioma).
|