|
الأورام الحميدة BENIGN TUMOURS
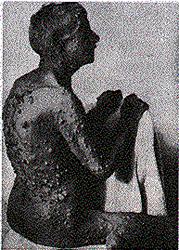
الغدُّوم Adenoma. ينشأ الغدُّوم من الغدد المفرِزة secreteroy glands، ويشبه البنيةَ التي نشأ منها، ويكون له محفظة، ويفرز أحيانًا هورموناتٍ لها تأثير كبير في عملية الاستقلاب metabolism كما هو الحال في الدرقية thyroid والدريقة parathyroid والبنكرياس. ويحتوي الغدوم أحيانًا على نسبة عالية من النسيج الليفي، مثل الغدوم الليفي الصلب hard fibroadenoma في الثدي، بينما يحدث في حالات أخرى، كما يلاحظ في البنكرياس والغدة الدرقية، تنكسٌ كيسيcystic dgeneration بشكل شائع. والأورام الغدية التي تظهر في غدد الأغشية المخاطية السطحية عرضة لأن تصبح مُسَوَّقَةً pedunculated مثلَ ‘سليلة’ المستقيم rectal `polypus'. الحُلـَـيْموم (الورم الحُلـَـيْمي) Papilloma. يتألف الورم الحُلَيْمي من محور مركزي من النسيج الضام إضافة إلى أوعية دموية ولمفية؛ ويكون سطحه مغطىً بنسيج ظهاري إمَّا حرشفيًا أو متحولاً أو مكعبيًا أو عموديًا حسب موقع الورم الحُلَيْمي. وقد يكون السطح خشنًا فقط أو يتألف من نواتئ زُغابية villous processes دقيقة لا حصر لها، مثل تلك التي تحدث في الكلوة والمثانة والمستقيم. وقد تشبه الحُلَيْموماتُ في هذه الحالات الأورامَ الخبيثة لأن نموَّاتٍ ثانويةً قد تظهر بالغرس implantation، وتصبح الأورام عاجلاً أو آجلاً خبيثةً بشكلٍ صريح (انظر الفصل 58). والمواقع الشائعة الأخرى للحُلَيْمومات هي الجلد والقولون والشفة واللسان والأحبال الصوتية وجدران الكيسات، خاصة تلك التي تظهر في الثدي والمبيض. الليفوم (الورم الليفي) Fibroma. إن الليفوم الحقيقي (الذي يحتوي على نسيج ليفي ضام فقط) نادرُ الحدوث. ومعظم الليفومات تترافق مع أنسجة من الأديم المتوسط mesoderm كالعضل (العضلوم الليفي fibromyoma) والشحم (الليفوم الشحمي fibrolipoma) وأغلفة الأعصاب nerve sheaths (الليفوم العصبي neurofibroma)، الخ. والأورام المتعددة ليست نادرة، مثل الوُرام الليفي العصبي multiple neurofibromatosis، (مرض فون ركلنهجهاوزن von Recklinghausen's disease الشكل 9-7).
وقد تكون الليفومات قاسية أو طرية، بناءً على نسبة النسيج الليفي إلى الأنسجة الخلوية الأخرى. والليفومات الطرية شائعةٌ تحت جلد subcutaneous الوجه، وتظهر كورم طري بني اللون[1]. الورم الرباطي Desmoid tumour. إنَّه نوع غير عادي من الليفوم يحدث في جدار البطن (انظر الفصل 55)، وقد يرتبط نوعه داخل الصفاق بداء السليلات القولوني العائلي familial polyposis coli (انظر الفصل 50). الجُدَرَة Keloid. يحدث هذا النمو المفرط من النسيج الليفي غالبًا في النُدَب الجراحية خاصة عند أصحاب البشرة السوداء. الشحمومLipoma . الشحموم عبارة عن ورم بطيء النمو يتكون من خلايا دهنية من النوع الكاهلي adult type. وقد تكون للشحمومات محفظة أو تكون منتشرة، وتحدث في أي مكان يوجد فيه شحم، وبذلك يستحق لقب "الورم العام universal tumour"، أو الورم الذي يوجد في كل مكان ubiquitious tumour. والرقبة وجدار البطن والفخذان من مواقعه المفضلة. الشحموم ذو المحفظة Enapsulated lipoma من أكثر الأنواع شيوعا. ومن ظواهره الخاصة تفصصه lobulation ووجود حافة مميزة، وقد يتم الحصول على شعور بالتموج fluctuation. وكما هو متوقع، يتعرض الشحموم الذي يحتل موقعًا عميقًا لأن يُشخَّص خطًا على أنه ورم آخر. ومعظم الأورام الشحمية غير مؤلمة، ولكن بعضها يثير إحساسًا بالوجع الذي ربما يشع radiate.
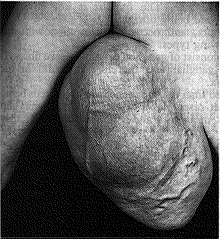
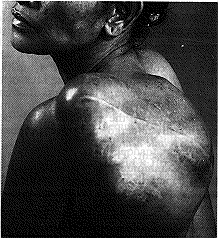
الشحمومات المتعددة Multiple lipomas ليست نادرة الحدوث، وتبقى الأورام صغيرة أو متوسطة الحجم، وقد تكون مؤلمة أحيانًا، وفي هذه الحالة يكون المرض غالبًا وُرامًا شحميًا عصبيًا neurolipomatosis. ومرض دِيْرَكْم* Dercum's disease أو الشحامة المؤلمة adiposis dolorosa الذي يتميز بترسباتٍ دهنية خاصة في الجذع، عبارة عن حالة مرافقة. وعندما يحتوي الشحموم على كمية زائدة من النسيج الليفي يطلق عليه شحمومًا ليفيًا fibrolipoma. وتوجد في حالات أخرى، وعائية vascularity كبيرة، غالبًا مع توسع الشعيرات telangiectasis في الجلد الذي يغطيه، ويكون الورم في هذه الحالة ورمًا شحميًا وحميًا naevolipoma. وقد تحدث تغيرات غَرَنية sarcomatous changes في الشحمومات الكبيرة في الفخذ (الشكل 9-8) والكتف (الشكل 9-9) وخلف الصفاق. وقد يحدث تنكس مخاطي myxomatous degeneration أو تصبُّن saponification أو تكلس calcification في الشحمومات بعد أمدٍ طويل.
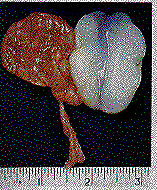
وتقسم الشحمومات المطوَّقة من الناحية السريرية، حسب مواقعها. · تحت الجلد Subcutaneous. وغالبًا ما توجد في منطقة الكتف والظهر بالرغم من أنَّه ليس هناك مكانٌ محصن في الجسم. وقد يوجد الشحموم فوق السنسنة المشقوقة spina bifida، وقد يصبح الورم الشحمي تحت الجلد مُسَوَّقا pedunculatedأحيانًا (شحموم شجراني lipoma arborescens). · تحت اللفافة Subfascial. وتحدث تحت لفافة الراحة أو الأخمص، وتشخص خطًا على أنها التهاب غمد الوتر التدرني tuberculous tenosynovitis، لأن اللفافة القوية فوقها تخفي معالمَ حافة الأورام وتفصصَها. وتُواجَه الصعوبة عند استئصالها استئصالا تامًا لأن الضغط يشجعها حتى تتفرع. وتحدث شحمومات تحت اللفافة أيضًا في الطبقة اللَعوية areolar layer تحت سفاق الشواة epicranial aponeurosis، وإذا طالت بها المدة، فقد تسبب تآكل العظم المستبطن مما يؤدي إلى جسِّ خسوفٍ عند إزاحة الورم جانبًا. · تحت زليلي Subsynovial. وتنشأ من الرفادة الدهنية حول المفاصل، خاصة الركبة. ويمكن الخلط بينها وبين كيسة بيكر Baker's cyst، ولكن يسهل تفريقهما لأن قِوامها بالمقارنة مع الكيسة أو الجراب bursa يبقى ثابتًا سواء أكان المفصل مثنيًا أم مبسوطًا. · داخل المفصل Intra-articular. · بين العضلات Intermuscular. وغالبًا في الفخذ أو حول الكتف، ويصبح الورم أكثر متانة عند انقباض العضلات المجاورة له نتيجة الضغط المنتشر. وقد يسبب ألمـًا ووهنـًا في المهام العضلية بسبب التدخل الميكانيكي، ويصعب تمييز الحالة من الغَرَن الليفي fibrosarcoma. · جنيب العظم Parosteal. وأحيانًا يوجد الشحموم تحت السمحاق periosteum. · تحت المصلية Subserous. وتوجد الشحمومات تحت الجَنَبَة، حيث تشكل أحد أنواع أورام الصدر الحميدة، وقد ينمو الشحموم خلف الصفاق إلى حجم ضخم، ويشبه مَوَهَ الكلوة hydronephrosis أو كيسة بنكرياسية. · تحت المخاطية Submucous. ويوجد في السبيلين التنفسي والهضمي. ويندر أن يسبب الشحمومُ انسدادَ التنفس. وقد ينشأ تحت مخاطية اللسان (انظر الفصل 31). وقد يسبب الورم الشحمي في الأمعاء، انغلافًا معويًا intussusception، وقد يكون ذلك المؤشر الأول لوجوده. · خارج الأم الجافية Extradural. الشحموم نوع نادر من الأورام الشوكية spinal. ولا تحدث الشحمومات داخل القحف نظرًا لعدم وجود الشحم هناك. · داخل الغدد Intraglandular. يندر أن يحدث الشحموم في البنكرياس أو تحت محفظة الكلوة أو في الثدي (انظر الفصل 39). المعالجة Treatment. يُستدعَى استئصال الشحموم إذا سبب متاعب للمريض بسبب موقعه أو حجمه أو مظهره أو كان مصدرًا للألم. ويجب أيضًا في أثناء العملية الجراحية، إزالة أيّ امتدادات للورم تشبه الأصابع، في الأنسجة المجاورة. وعلى الرغم من أن الورم لاوعائي avascular، فإنَّ العناية مطلوبة للحصول على إرقاءٍ haemostasis تام في الفجوة المتكونة وإلاّ شاع حدوث الدميوم haematoma، الذي ربما أعقبه الخمجُ infection وتأخَّرَ التئام الجرح. وكثيرًا ما يتطلب الأمر نزح drainageالجرح. وتحدث الشحمومات المنتشرة Diffuse lipomas في النسيج تحت جلد العنق، ويمتد من هناك إلى منطقة أمام الأذن preauricular في الوجه. والورم ليس له محفظة واضحة ولا يسبب أيّة مشكلات للمريض سوى منظره البشع. العصبوم Neuroma. العصبومات الحقيقية أورامٌ نادرة، وتحدث مرتبطة بالجهاز العصبي الودي sympathetic. وتشمل الأنواع التالية: · العصبوم العُقَديGanglioneuroma ، ويتألف من خلايا عقدية ganglion cells وألياف عصبية. وتنشأ من العقد الودية sympathetic ganglia، وهكذا توجد خلف الصفاق أو في العنق او الصدر. · ورم الأرومة العصبية Neuroblastoma. وهو أقل تمايزًا من العصبوم حيث تكون خلاياه من نمط مضغي embryonic type. ويشبه الورمُ إلى حدٍّ ما، غَرَن الخلايا الدائرية round cell sarcoma، وينتشر بتيار الدم. ويحدث في الرضع والأطفال الصغار، وقد يحصل فيها هدأة ذاتية spontaneous remission أحيانًا. · العصبوم النخاعيني (المَيَليني) Myelinic neuroma. وهو نادر جدًا، ويتكون من ألياف عصبية فقط حيث تكون العقد العصبية غائبة. وينشأ هذا الورم مرتبطًا مع النخاع الشوكي spinal cord أو الأم الحنون pia mater . ورم غمد الليف العصبي Neurilemmoma (مرادف الشفانوم schwannoma). تنشأ هذه الأورام المفصصة والتي لها محفظة من خلايا غمد الليف العصبي neurolemmal cells. وهي طرية ومظهرها يضرب إلى البياض. والورم يزيح العصب الذي تنشأ منه جانبًا، ويمكن استئصالُها (الشكل 9-10). الليفوم العصبي Neurofibroma. ينشأ من الأنسجة الضامة في غمد العصب، وتعرف منه الأنواع التالية. موضعي Local. يظهر الليفوم العصبي الوحيد عادة تحت الجلد. وتشكل "العقيدة المؤلمة تحت الجلد" تورمًا متينًا أملس يمكن تحريكه باتجاه جانبي، ولكنه متشبث بالعصب الذي ينشأ منه. وقد يحدث المَذَل paraesthesia والألم نتيجة ضغط الورم على الألياف العصبية التي تنتشر فوقه. ويحدث أحيانًا تنكس كيسي cystic degeneration أو تغيرات غَرَنية. وقد ينشأ هذا الورم أيضا من أغمدة الأعصاب المحيطية peripheral أو القحفية cranial كالورم السمعي acoustic tumour (انظر الفصل 28). وبما أن الورم يشكل جزءًا لا يتجزأ من العصب، فإن إزالته تصعب من دون قطع العصب نفسه. والرجعة recurrence معروفة في الأعصاب الكبيرة، وكذلك التغيرات الخبيثة (الغَرَنية).
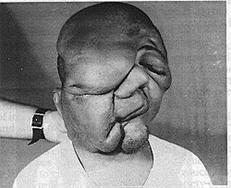
الوُرام الليفي العصبي العام Gneralized neurofibromatosis (مرادف. مرض فون ركلنجهاوزن* von Recklinghausen's disease). قد يصاب أي عصب قحفي cranial أو شوكي spinal أو محيطي peripheral في هذا المرض الوراثي (صبغي جسدي سائد autosomal dominant) بزيادة في سماكته بصورة منتشرة أو عقيدية (الشكل 9-7). ويحدث النمو المفرط مرتبطًا بغمد الليف العصبي endoneurium. وقد يكون مصحوبًا بالانصباغ pigmentation (قهوة بالحليب (اللبن) cafSYMBOL 233 \f "Times New Roman Euro" au lait) ويمكن حدوث تغيرات غَرَنية. الوُرام الليفي العصبي الضفيري Plexiform neurofibromatosis. وهذا النوع النادر يحدث عادة مرتبطًا بفروع العصب القحفي الخامس (الشكل 9-11)، مع أنه ربما يحدث في الأطراف (الشكل 9-10). وتصبح الأعصاب المصابة سميكة جدًا نتيجة التنكس الليفي المخاطي myxofibromatous degeneration في غمد الليف العصبي endoneurium.
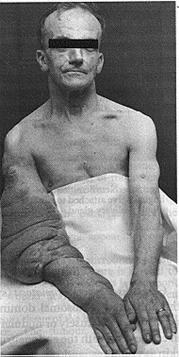
داء الفيل العصبيElephantiasis neuromatosa . وهذا شكل ولادي congenital نادر. فالجلد فيه خَشِنٌ سميكٌ جافٌّ يشبه جلد الفيل، وتصبح الأنسجة تحت الجلد سميكة بصورة كبيرة. ويجد المريض صعوبة مطردة في المشي إذا أصيبت الساق. وأحد المرضى المشهورين في مستشفى لندن (الرجل الفيل) أصبح صديقا لطبيبه الجراح السير فريدريك تريفز* Sir Fredrick Treves (انظر الشكل 9-11 و 9-12). العصبوم الكاذب False neuroma. ينشأ من الأنسجة الضامة لغمد الأعصاب بعد الجراحة أو الرضح trauma (التهتك أو البتر). وتتألف هذه الأورام من أنسجة ليفية وألياف عصبية ملتفة. الوعاؤوم الدموي Haemangioma، وصف في الفصل العاشر: وتتمثل بأشكالها المختلفة: الشعيري capillary والكهفي cavernous والضفيري plexiform، وهي شائعة. الوعاؤوم العصبي Glomangioma (مرادف. ورم الكُبَّة Glomus tumour). تنشأ هذه الأورام من كـُـبَّة جلدية تتكون من شُرَيْنٍ arteriole متعرج يتصل مباشرة مع وُرَيْدٍ venule، وتكون الأوعية محاطة بشبكة من الأعصاب الصغيرة. وتنظم هذه الأعضاءُ المتخصصةُ حرارةَ الجلد، وتوجد في الأطراف خاصة في فراش الأظافر nail beds. والورم يقبل الانضغاط. والألم المرتبط به أكثر بكثير مما يُتوقع بالنسبة لحجمه الذي قد لا يتجاوز بضعة ملليمترات. ويكون الألم على شكل حرقة، ويشع محيطيًا؛ ويلاحظ أكثر ما يمكن عندما يتعرض الطرف لتغيراتٍ مفاجئة في الحرارة.
ويتألف الورم عند قطعه من خليطٍ من أحيازٍ دموية blood spaces ونسيج عصبي وألياف عضلية مشتقة من جدران الشُرَيْنِarteriole (عصبوم وعائي عضلي angiomyoneuroma). وكثيرا ما تشاهد خلايا مكعبية كبيرة (خلايا كُبِّية glomal cells). وتنمو الأورام الكُبِّية الجلدية ببطء شديد، ولا تصبح خبيثة. وتجب إزالتها. الورم العابي Hamartoma. إن مصطلح hamartoma مترجم عن الإغريقية ترجمة مضطربة على أنه ‘عيب أو خلل’، لكن المعنى الحرفي هو ‘إخفاق الهدف عند قذف الرمح’. والورم العابي عبارة عن شَوَهٍ في النمو يتألف من نموٍّ مفرطٍ في نسيج أو أنسجة تخص ذاك الجزء. وهكذا تكون مدى الإصابة واسعة جدًا، وتكون الآفات متعددة غالبًا. ومن الآفات الشائعة التي تمثل أورامًا عابية، الشاماتُ المنصبغة الحميدة benign pigmented moles، ومعظم الوعاؤومات angiomas والليفومات العصبية neurofibromas. ويصدف في أحوالٍ نادرة أن تحدث تغيرات سرطانية في ورمٍ عابي ولكن الآفة تعتبر عمليًا ورمًا حميدًا (بيترز Peters)*.
[1] أوليفر كرومويل Oliver Cromwell، 1599-1658، اللورد الوصي Lord Protector على انجلترا منذ عام 1653 حتى وفاته، كان مشوها بأحد هذه الأورام، التي أسماها ثؤلولا. وكان يصر بأن يظهر الثؤلول في كل صوره المرسومة. * فرانسيس ظفير ديركم Francis Xavier Dercum، 1856-1931. اختصاصي أعصاب، كلية طب جيفرسون، فيلادلفيا، بنسلفانيا، الولايات المتحدة الأمريكية: وصف الشحامة المؤلمة عام 1888. * فريدريك دانيال فون ركلنجهاوزن Fricdrich Daniel von Recklinghausen، 1833-1910. أستاذ علم الأمراض في ستراسبورغ، فرنسا (1872 - 1906). وصف الوُرام الليفي العصبي العام عام 1882. * سير فريدريك تريفز Sir Fredrick Treves، 1853-1923. جراح، مستشفى لندن. * فيليب مايكل بيترز Philip Michael Peters، 1916-1977. اختصاصي علم الأمراض، مستشفى رويال نورذرن، لندن.
|