الأمراض الجهازية GENERLALIZED DISEASES
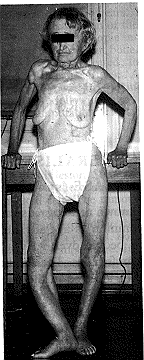
مرض باجت* PAGET'S DISEASEإن سببيات مرض باجيت (مرادف: التهاب العظم المشوّه osteitis deformans) غير معروفة، ويندر حدوثه قبل سن 35 عامًا، ولكنه يشيع بشكلٍ متزايد بتقدم العمر، حتى تصل نسبة حدوثه في النهاية إلى 10 بالمائة تقريبًا بين الناس فوق سن التسعين عامـًا. ويصاب الذكور بدرجة أعلى من الإناث. ويصيب المرض أيَّ عظمٍ في الجسم، ويمكن أن تصاب عدة عظام في المريض الواحد. والسيساءspine ، والجمجمة، والحوض، وعظما الفخذ، وعظما الظنبوبtibae هي العظام التي تصاب أكثر ما يمكن. ويبدو أن الحادثةَ الأولى في مرض باجيت هي زيادةٌ شاذة في نشاطِ ناقضة العظم osteoclast وتكاثرِها. وتحتوي هذه على نوى nuclei عديدة، وتسبب ارتشاف resorption العظم بطراز عشوائي. وهذا يؤدي إلى زيادة نشاط بانية العظم osteoblast زيادة تعويضية منتجة بذلك عظمًا تربيقيـًّا خـَـشِـنـًا coarse trabecular bone مع قشرة سميكة. الظواهر السريريةClinical features . تُكتشف معظم حالات مرض باجيت مصادفةً نتيجة أخذ صور شعاعية لأيّ سبب، ولا يُحدِث المرض في صاحبه أيَّ عجزٍ مطلقًا. وقد يكون العَرَضَ الرئيسي له زيادةٌ في سماكة العظم، لإن المرض يسبب سماكة العظام سماكة مرئية. وينطبق ذلك على الجمجمة بشكل خاص (الشكل 19-1)، إذ تسترعي صعوبةُ لبس القبعة بحجمها العادي انتباهَ المريض أو المريضة إلى التغيرات الأولى. وقد تكون العملية المرضية مؤلمة أيضًا، وبالذات في العظام التي تحمل الوزن، حيث يبدأ حدوث التشوه فيها: عند ذلك تبدأ شكوى المريضِ من ألمٍ موجع كليل dull مستمر يتوضَّع في العظم المصاب. ويلاحظ الألم بدايةً في أثناء الليل.
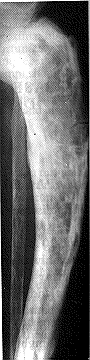
والعظمُ الجديد المتكوِّن أقلُّ قوةً من العظم السويّ، وسواء أكان التشوه نتيجة الوزن أم ترسبات غير منتظمة، فإنه ينزع إلى الانحناء مؤديًا إلى تقوسٍ نموذجي في العظام المصابة خاصة في الساق (الشكل 19-2). وقد يلاحظ المريضُ التشوُّهَ الناجم. وفي حالات غير قليلة، يسترعي الانتباهَ لوجود المرض نشوءُ احدى مضاعفاته (انظر لاحقًا).
العلامات الجسديةPhysical signs . قد تكون العظام التي تقع تحت الجلد سميكة ومقوَّسة بشكل واضح، وما عدا ذلك لا توجد علامات مهمة. والزيادةُ ضخمة في وعائية vascularity العظام وقد تكون سببًا كافيًا في تحويل مجرى shunting الدم، وقد تكون العظام المصابة دافئة عند جسها. المظاهر الشعاعيةRadiological appearences . والعظام المصابة أكبر من السويَّة، وقشرتُها أسمك، وتجويفُها النخاعي تصلُّبي بشكل مرقَّعpatchily sclerotic . كما يصبح الخطُّ العادي الواضح الذي يحدُّ بين القشرة والقناة النخاعية غيرَ واضح. وقد تكون العظام الطويلة مشوَّهة. فمظهر العظم في النهاية هو مظهر تصلّب سائد مع مظهرٍ نموذجي متبقِّع mottled (الشكل 19-3).
الاستقصاءات الخاصةSpecial investigations . يكون الكلس والفسفور المصليان ضمن الحدود السويّة عادة. ويكون الفوسفاتيز القلوي مرتفعًا جدًا في الغالب، ولكن ذلك ليس خاصًا بالمرض بأيِّ حالٍ من الأحوال، لأنه إحدى ظواهر معظم الأمراض التي يصحبها زيادةٌ في نشاط بانية العظم osteoblast. وإفراغ الهيدروكسيرولين البولي مرتفع غالبًا بسبب ازدياد دورة تجديد العظم bone turnover، ويمكن استعماله في مناطرة monitoring التأثيرات العلاجية. وتبين تفريسةُ العظم bone scan، باستعمال أحد النظائر التي تتكرز في العظم، قبطًا uptake شديد الارتفاع في مناطق الهيكل العظمي المصابة (الشكل 19-4).
المعالجةTreatment . كثير من المرضى لاأعراضيون، وليس لديهم مضاعفات ولذلك ليسوا بحاجة لعلاج. وقد يستجيب الألم عند الآخرين بمسكنات بسيطة. وهناك دواءان لمعالجة مرض باجيت معالجة فعلية. فالكالسيتونينcalcitonin ، الذي يجب إعطاؤه بزرقة تحت الجلد، له تأثير مباشر على تقليل ارتشاف العظم. ويحتاج تفريج الألم إلى 4-6 أسابيع حتى يتحقق، وتستمر المعالجة 6 شهور. والبايفوسفونات biphosphonates، مضاهئات analogues البايروفوسفات، ترتبط على الأرجح بسطح العظم المعدني وتقلل مهمة ناقضة العظم. ويمكن أن تعطى عن طريق الفم لمدة 6 شهور أيضًا. ويحدث انتكاس كيماوي حيوي biochemical relapse بعد إيقاف الكالسيتونين أو البايفوسفونات، ولكن التفريج العَرَضي قد يستمر طويلاً.
المضاعفات Complications. الغرن العظمي المنشأ Osteogenic sarcoma. يحدث عند 1 بالمائة على الأقل من المصابين بمرض باجيت. والورم خبيث للغاية، والموت يكاد يكون حتميًا بمجرد نشأة هذه المضاعفة. والعلاج يجب أن يتبع الخطوط المرسومة لمعالجة الغرن العظمي المنشأ عمومًا (الفصل 18). الكسور المرضيةPathological fractures . وقد تحدث عبر العظام الطويلة المصابة بمرض باجيت. والكسور عادة مستعرضة، وظهور كسرٍ مستعرضٍ في الظنبوب أو عظم الفخذ في مريض فوق سن الأربعين، عظمُه يبدو سميكًا شيئًا ما، يجب أن يثير الشكوكَ بوجود مرض باجيت. وقد يحدث الالتئام، مع أنه لا يحدث دائمًا، من دون عقبات، سواء أكان ذلك العلاج بالتثبيت الداخلي internal fixation أم التجبير الخارجي external splintage. وقد يُسْتـَـدعَى التثبيت الداخلي بسبب سنِّ المريض، ولكنه عادة صعب لأن القناةَ النخاعية medullary canal قد تلاشت، والعظمَ وعائي vascular للغاية، وقد يكون العظم صلبًا جدًا أو لينًا جدًا. الفـُـصال العظميOstearthrosis . وينشأ أحيانًا في المفاصل التي تجاور العظمَ المشوّه، ولكنه ليس مؤكدًا بأيّ حال أن نسبة حدوث الفـُـصال العظمي هي في الحقيقة أعلى منها عند أناسٍ غير مصابين وفي السنِّ نفسها. التضيق الشوكي Spinal stenosis مضاعفة نادرة لإصابة الفقرات. والأعراض تنجم عن تضيق القناة الشوكية وأيضًا عن زيادة وعائية العظم معًا، مما يؤدي إلى ‘متلازمة الاختلاس steeling syndrome’. والمعالجة الطبية مدعوة بدل الجراحة، ولكن انضغاط الأعصاب قد يتطلب تفريجًا جراحيًا. قصور القلبHeart failure (نتاجٌ عالٍ high output)، وقد يحدث نتيجة التحويلات الشريانية الوريدية arteriovenous shunts داخل العظم المصاب. الصممDeafness . وقد يحدث بسبب إصابة عظام الأذن الداخلية، التي تسبب تصلُّب الأذن otosclerosis أو الضغط على العصب السمعي auditory narve بتضيُّق ثُقبة foramen الجمجمة: وكثيرًا ما يكون السبب غير واضح. الشلل السفليParaplegia . وهو مضاعفة نادرة عندما تصاب الفقرات. تخلخل العظم OSTEOPOROSISقد تحدث هذه الحالة موضعيًا عقب التهاب موضعي أو عدم الاستعمال disuse (مثلا نتيجة الشلل أو التثبيت). كما تحدث بشكلٍ عام، على أنها مرضٌ أوَّلي يمثل الحالة التي تصاحب تقدم العمر دائمًا تقريبًا، أو مرضٌ ثانوي إثر اضطراب صماوي endocrine، أو أخذ بعض العقاقير مثل الستيرويدات. تخلخل العظم الشيخوخي Senile osteoporosis. وأول ما يتضح عند السيدات بعد الإياس postmenopausal بقليل، وعند الرجال حول سن 65 عامًا، ولكنه قلما يسبب مشكلة سريرية عند السيدات قبل 65 عامًا، وعند الرجال قبل 85 عامًا. وليس هناك حدٌّ فاصل بين السويَّة normality والتخلخل العظمي. ويمكن أن تُكتشَف الحالة الأخيرة بالأشعة فقط، عندما يتم فقدان حوالي 40 بالمائة من الهيكل العظمي. وهناك دليل الآن على أن أكبر سبب لتخلخل العظم عند النساء المسنات، هو تغير بيئتهن الهورمونية بعد الإياس، وقد يلعب قلة الاستعمال (الناجم عن انخفاض مستويات النشاط العام عند المسنات) بعض الدور أيضًا. وقد أُوحيَ بأن فقدان العظم عند المسنات قد ينجم جزئيًا عن تليُّن العظم osteomolacia (انظر لاحقًا) إضافة إلى تخلخل العظم أيضًا. وتتميز الحالة بانخفاض كمية العظم في الهيكل. وبهذا الوقت تصبح قشور العظام الطويلة أدقَّ بشكل ملحوظ، ويصبح العظم الإسفنجي cancellous bone أقل كثافة مما هو سويّ. وكعاقبة للتغيرات الأخيرة، يمكن أن تبرز الأقراص الفقرية intervertebral discs إلى داخل مراكز الأجسام الفقرية محدثة بذلك شكل رأس السمكة fish head ذي المظهر النموذجي. أما من الناحية النسيجية، فإن العظم يكون سويَّا تمامًا ولا توجد فيه تغيرات استقلابية ظاهرة. والمرض بحد ذاته لاأعراضي symptomless، ويسبب مشكلة سريرية فقط لأن العظم المتخلخل أكثر عرضة للكسر من العظم السويّ. والكسور التي يكثر أن تصاحب تخلخل العظم الشيخوخي هي كسر كوليس Colles' fracture، وكسور العضد الداني proximal humerus، والكسور المهروسة crush fractures في أجسام الفقرات، وكسور عنق عظم الفخذ، وكسور بين المَدْوَرَين intertrochanteric في عظم الفخذ. والكسران الأوَّلان والكسر الأخير مصحوبة دائمًا بتاريخ واضح لوقعة بسيطة، ولذلك ربما تنجم عن عدم توازن المسنين بقدر ما تنجم عن تخلخل العظم عندهم. وكسور الأجسام الفقرية وعنق الفخذ من ناحية أخرى، قد تحدث من دون تاريخ إصابة، والدلائل الآن تشير إلى أنها تمثل نتيجة نهائية لكسور تعبٍ مترقيةٍ progerssive fatigue fractures في الترابيقtrabeculae المنعزلة. وكسورٌ كهذه يمكن أن تعزى إلى الإجهاد المتنامي الذي يتعرض لها العظم المتخلخل نتيجة نقصان كتلته. وتظهر الكسور سريريًا بشكل واضح، مثل حالة كسر كوليس Colles' fracture أو كسر عنق عظم الفخذ، أو على شكل ألمٍ في الظهر في حالة الكسور الانضغاطية compression fractures في الأجسام الفقرية. وقد يكون التشخيص واضحًا وليست هناك حاجة لاستقصاءات أخرى. وفي الحالات التي تستدعي معالجة نوعية لتخلخل العظم، يعطي استعمال مقياس امتصاص الفوتون المزدوج الطاقة dual-energy photon absorptiometry تقييمـًا دقيقـًا لكتلة العظم. ويسبب الكسر المهروس في الجسم الفقري صعوبة في تفريق ذلك من العملية الورمية. وقد تكون اختبارات التقصي التالية قيمة، ولكن إذا انتفى الشك، فإن خزعة المثقاب drill biopsy للجسم الفقري من الأمور الحكيمة: · تعداد دم كامل وسرعة تثفل الكريات الحمر. · رحلان كهربائي electrophoresis للبروتينات المصلية. · كالسيوم وفوسفات مصلية. · اختبارات المهام الدرقية. · تفريسة عظم مشعة. · خزعة العظم. وتعالج الكسور حسب ما تستحق، مع افتراض أن الراحة في السرير تزيد تخلخل العظم وأن التحريك الفعال هو العلاج المفضل عادة. وقد يتطلب ذلك الجراحة لتثبيت الكسر داخليًا (مثل كسر عنق عظم الفخذ). وقد بين علاج الهورمونات التعويضي (استروجينات) أنه يقلل نسبة وقوع كسور تخلخل العظم وقد يستدعى لتلك السيدات بعد الإياس اللاتي لديهن نقص كبير في كتلة العظم. والتمارين والكالسيوم الكافي في القوت وسيلتان وقائيتان مهمتان.
العُوَازات (جمع عُوَاز = داء العَوَز) التي تصيب العظمDEFICIENCY DISEASES AFFECTING BONEقد يؤدي عَوَز فيتاميناتٍ معينة إلى شذوذات في الهيكل العظمي. وستُذكَر هذه الأمراض في هذا الفصل بشكلٍ مقتضب فقط فيما يتعلق بالمضاعفات العظمية التي تتطلب معالجة جراحية للعظام. ويُنصح الطالب بالرجوع إلى الكتب المناسبة من أجل تفاصيل علاج الأمراض بحد ذاتها. الرَخَد Rickets وتلين العظم Osteomalacia. وكلا الحالتين تنجم عن عَوَز فيتامين د أو عيب في استقلابه الجدول (19-1). فالأمراض المِعوية، خاصة تلك التي يرافقها نقصٌ في انحلال الدهن، قد تسبب عَوَز فيتامين د المكتسب (الجدول 19-1). ويتحول فيتامين د إلى 25-هيدروكسي كولكالسيفيرول في الكبد وتتم هدركسلته مجددًا إلى 1،25-هيدروكسي فيتامين د3 في الكلوة. ويزيد فيتامين د معدنة العظم وارتشافه. وتنجم الأرفية العظمانية الواسعة wide osteoid seams (مطرق matrix العظم غير المتكلس) في عَوَز فيتامين د من التكلس المعيب. ومَطْرِق matrix العظم الذي لم يتكلس، يترسب بشكل سويّ، ولكنه يفشل في التكلس. وقد يحتوي العظم نسيجيًا على باحات واسعة من مَطْرِقٍ غير متكلس. ويصيب المرضُ العظامَ التي تتكوَّن من تعظُّمٍ غضروفي endochondral ossification، والعظامَ التي تتكوَّن من تعظَّمٍ غشائي membranous ossification مثل الجمجمة.
ويظهر الرَخَد سريريًا عادة عند الرضع، وقد ينشأ في أيّ وقت أيضًا في أثناء فترة النمو إذا أصبح القوت مُعْوِزا لفيتامين د. وتحدث سريريًا شذوذاتٌ مميزة في الهيكل العظمي. فتتضخم المواصل الضلعية الغضروفية costochondral junctions محدثةً ‘سُبحة الرَخَد ricketed rossary’، وتنشأ في الجمجمة بروزات جبهية frontal bosses، ويصبح الحوض ثلاثي التشعع triradiate، وتتقوس العظام الطويلة استجابة لوزن الجسم (خاصة ثلث الظنبوب الأسفل الذي يتقوس إلى الجهتين الأمامية والخارجية مع تكوُّن دعامةٍ في الجهة المقعرة). وينشأ تَلَمٌ sulcus أو انخفاضٌ (تلم هاريسون* Harrison's sulcus) في مرتكزات الحجاب diaphragm حيث يقع الشدُّ على الأضلاع اللينة. وتكون قامة المريض قصيرة في الحالات التي لم تُعالج، وتكون مستويات الكلس والفسفور المصلية سويةً، ولكن الفوسفاتيز القلوي يكون مرتفعًا. تليُّن العظمOsteomalacia . وهو نظير الرَخَد الذي يحدث في الهيكل العظمي عند البالغين. وقد تصبح العظام مشوهة، وًاضافة إلى ذلك يصبح عمل العضلات ضعيفًا، وهو مشكلة ملحوظة أكثر من الرَخَد. والتغيرات الشعاعية التقليدية هي وجود مناطق لوزر* Looser’s zones، وهي عبارة عن خطوط شفافة مستعرضة محاطة بكمية قليلة من عظم متصلب يشبه في مظهرِه الكسرَ الإجهادي. المعالجة Treatment تتألف من تصحيح التشوهات بقطع العظم osteotomy (حيثما كان ضروريًا ومناسبًا)، إضافة إلى إعطاء فيتامين د وملح قلوي مثل سترات الصوديوم. وتشمل المعالجة على المدى الطويل أملاحًا قلوية لأن جرعات فيتامين د الكبيرة سامة إذا استعملت لفترات طويلة. البَثَعScurvy . وهو داء عَوَز (عُوَاز) يعزى إلى نقص فيتامين ج. ويتوقف التعظُّم الغضروفي endochondral ossification داخل الهيكل العظمي، ولكن تكاثر الخلايا الغضروفية يستمر. ونتيجةً لذلك، تعمُّ الخطَّ المشاشي epiphyseal حالةٌ من الفوضى. فقد تحدث كسورٌ عقب رضحٍ بسيط، كما يشيع حدوث النزف. وقد يتعظم النزفُ الذي يحدث حول الخط المشاشي أو تحت السمحاق subperiosteal في جسم العظم محدثًا بذلك تورمات عظمية. المعالجة Treatment تتألف من إعطاء فيتامين ج.
أمراض الغدد الصماوية التي تصيب العظمENDOCRINE DISEASES AFFECTING THE BONEزيادة القشرانيات الكظريةAdrenal corticosteroids in excess . وتسبب تخلخل العظم. وقد يحدث ذلك بشكل ثانوي عقب زيادة التنبيه من النخاميةpituitary ، أو ينجم بشكلٍ أولي عن ورمٍ قشري كظري. وجرعات الستيرويدات العالية التي توصف علاجيًا، لها نفس الأثر في انقاص الكتلة الهيكلية. وتنشأ هذه المضاعفة أحيانًا في أثناء معالجة التهاب المفاصل الرثياني rheumatoid arthritis، وهي بذلك تزيد درجة العجز الذي يسبب المرض نفسه. اضطرابات النخاميةDisorders of the pituitary . وهي لا تؤثر على الهيكل العظمي فقط بشكلٍ غير مباشر عن طريق القشرة الكظريةadrenal cortex ، وإنما تؤثر عليه مباشرة أيضًا. إذ يؤدي عَوَز هورمون النمو growth hormone (GH) إذا حدث في أثناء مرحلة النمو إلى حدوث قزامة نخامية pituitary dwarfism، وتؤدي زيادة هورمون النمو الناجم عن تكوُّن غدومٍ نخامي pituitary adenoma إلى العملقة النخامية pituitary gigantism إذا ظهر الورم قبل انغلاق المشاشات epiphyses، وضخامة النهايات acromegaly إذا ظهر بعد انغلاقها. ولا يتوافر لأيِّ حالةٍ من هذه الحالات علاجٌ جراحي عظمي. فرط الدريقيةHyperparathyroidism . ويصيب الهيكل العظمي، وتم بحث المرض نفسه في الفصل 38. وتحتفظ التغيرات العظمية في فرط الدرقية بالتهاب العظم الليفي المتكيس osteitis fibrosa cystica (يعرف أيضًا كواحدٍ من أمراضِ فون ريكلينجهاوزن*، الذي أطلق على المرض عندما كان يعتقد أنه يمثل مرضًا قائمًا بذاته. ويمكن أن يُشاهَد نسيجيًا نشاطٌ مفرطٌ ناقضٌ للعظم osteoclastic، مع تغيير العظم المرشوف resorbed bone بنسيج ليفي، فينتج بذلك ما يدعى بالأورام البُنيَّة brown tumours (انظر ورم الخلية العملاقة gaint cell tumour، الفصل 18). وعاقبة ذلك أن تنشأ آفاتٌ مرقّعة حالَّةٌ للعظم osteolytic تشمل الهيكل العظمي كلَّه، وقد تحدث خلالها أيضًا كسورٌ مرضية. ومن العلامات التشخيصية الخاصة والهامة إرتشافٌ عظمي يصيب السلاميات القاصية distal phalanges في اليد، والهوامش السنخية alveolar margins في الفكَّين، بحيث تكون المظاهر الشعاعية في اليدين والفكَّين مميزة. وفحصوصات الدم الكيميائية شاذة: فيكون الكلس المصلي مرتفعًا، والفسفور المصلي منخفضًا، والفوسفاتيز القلوي مرتفعًا بعض الشيء. والمعالجة الجراحية العظمية مطلوبة فقط في معالجة الكسور المرضية، حيث تعالج حسبما يلزم الأمر، وتلتئم الكسور بشكلٍ مقبول شريطة معالجة المرض الصمِّي الضمني. * سير جيمس باجيتSir James Paget ، 1814-1899. جراح، مستشفى سانت بارثولوميو، لندن. انجلترا. * ادوارد هاريسون Edward Harrison، 1766-1838. جراح بريطاني * إميل لوزر Emil Looser، 1877-1936. طبيب سويسري. * فريدريك فون ريكلينجهاوزن Fredrich D. von Recklinghausen، 1833-1910. اختصاصي علم أنسجة وعلم أمراض ألماني.
|