|
المضاعفات الناجمة عن عمليات المعدة COMPLICATIONS AFTER GASTRIC OPERATION
المضاعفات Complications التي قد تعقب أيَّ عملية جراحية، مثل المضاعفات الرئوية والقلبية والخثارية thrombotic. المضاعفات النوعية specific لعمليات المعدة (الجدول 44-6).
النزف من خط المفاغرة Haemorrhage from anastomotic line. وعند حصوله، يجب إعطاء المريض عقار المورفين مع نقل بطيء للدم. ويجب إعادة فتح البطن إذا كان النزف شديدًا أو مستمرًا. العِلـَّوْص الشللي Paralytic ileus. ويعالج بالتقطير drip والمص (انظر الفصل 50).
انسداد الفغرة Stomal obstruction. ويحتوي على خمسة أسباب مختلفة وهي: 1. وذمة oedema مُخَاطِيّةِ الغار أو المعي الملاصق، ويحدث هذا بنسبة أكبر بعد التفاغر المعدي الاثناعشري - ولهذا يجب أن تكون الفغرة المُحْدَثَةُ أثناء هذه العملية كبيرة. ومن المهم، المثابرة على رشف عصارة المعدة وإعطاء المحاليل الوريدية، مع صيانة توازن الشوارد (الكهارل) خاصة البوتاسيوم. ويجب أن تعمل الفغرة، وأن يمتص المريض السوائل خلال ثلاثة أيام من إجراء عملية استئصال المعدة نوع بيلروث 2، أما بعد عملية بيلروث 1 فتحتاج الفغرة غالبًا إلى خمسة أيام ليتم انفتاحها. 2. انغلاف صائمي معدي رجوعي Retrograde jejuno-gastric intussusception. يحدث هذا بالطبع بعد المفاغرة المعدية الصائمية، ويَظْهَرُ إما مباشرة بعد العملية الجراحية أو بعد ذلك بأسابيع أو أشهر. وتُخْفِقُ المعدة إخفاقًا تامـًا في تفريغ محتوياتها، وقد يظهرُ خلال التصوير الشعاعي باستعمال كمية قليلة من الباريوم امتلاء معيب filling defect. هذا وقد يرتدُّ الانغلاف بعد إعطاء الباريوم أو بعد الغسيل الملحي للمعدة أو أخذ وضع القعود أو الجلوس. وإذا لم يستجب الانغلاف للتدابير الآنفة الذكر (عادة تتم الاستجابة خلال بضع ساعات)، فيجب إجراء عملية جراحية، حيث يُرَدُّ الانغلاف بالجر اللطيف باتجاه سفلي، ويجب بذل جميع المحاولات لتثبيت العروة باستعمال غرزة جراحية أو بإجراء مفاغرة معوية-معوية. 3. انسداد الاثناعشر بصِمَامِ كروي ball-valve obstruction (أو صِمَامُ التَكَوُّرِ أو التكتل) المتكوّن من مخاطية الغار المتضخمة والمتوذمة، وذلك بعد تفاغر بيلروث 1، ولا يحتاج الأمر أكثر من قص المخاطية الزائدة. 4. عوامل تقنية، مثل تعليق hitching العروة الخارجة عند استئصال المعدة بطريقة بيلروث 2 مما يسبب تضيقًا في السبيل الخارج من المعدة. 5. مظهر انسداد الفغرة الناجم عن معدة وانية Gastric atony، وفي مثل هذه الحالات يبين التنظير أن الفغرة مفتوحة على مصراعيها.
ناسور الاثناعشر (انفجار الاثناعشر) Duodenal fistula (blow-out) وهو قليل الحدوث، ولكنه مضاعفة خطيرة لاستئصال المعدة - بيلروث 2، وتصل إلى أعلى نسب حدوثها حوالي اليوم الرابع. الوقاية Prevention. هناك أمران تقنيان مهمان وهما: 1. يجب أن تُبْنَى الفغرة بطريقة تسمح بحرية خروج محتوى العروة الواردة. ومن إجراءات الوقاية التي تستحق التقدير، والتي تستعمل عند توقّع حدوث مصاعب، وضع أنبوب نزح بمحاذاة جذعة الاثناعشر، أو داخل الاثناعشر نفسه (ناسور تقليدي). وإذا لم يُجْرَى نزح أثناء العملية، فإنه عند حدوث انفجار الاثناعشر، تنفك الخياطة، ويعاني المريض من ألم صدري بطني شديد، قد يُعْزَى خطًا في مرات ليست قليلة إلى ذات الرئة القاعدية basal pneumonia المصحوبة بذات الجنب pleurisy. وإذا لم تُتَّخَذَ إجراءاتٌ فوريةٌ، يصاب المريض بالتهاب الصفاق المنتشر. 2. يجب تجنب إجراء عملية طارئة على الاثناعشر، كأن تكون القرحة نشطة وملتهبة. وفي مثل هذه الحالة، يجب اختيار عملية أخرى، مثل قطع المبهم مع المفاغرة المعدية الصائمية. المعالجة Treatment. تَتكوَّنُ المعالجة من إجراء نزح حرٍّ لمنطقة الاثناعشر مع تنظيف الصفاق بالمحجم. وإذا لم يكن نزح الأنسجة بجوار الاثناعشر قد تم أثناء استئصال المعدة، يُجرى شق صغير تحت الضلع، وبعمق الاثناعشر. ويُؤَسَّسُ نظام مص بالـُوْعِي sump، ويستمر المص حتى يتم التأكد من نجاعة تكوين سبيل خارجي لناسور الاثناعشر. ويوقفُ تناول جميع السوائل عن طريق الفم، ويُبْدَأُ بالتغذية الوريدية التامة total partenteral nutrition. ويغلق الناسور الاثناعشري الجلدي ذاتيًّا في جميع الأحوال، إلا في حال وجود انسداد قاص، وقد يستغرق بعض الوقت، فقد استغرق أحد مرضانا مدة 43 يومًا (انظر أيضا الفصل 4). التهاب البنكرياس الحاد بعد الجراحة Acute postoperative pancreatitis وهو نادر الحدوث. ويحمل في جنباته نسبة وفيات مرتفعة، وتتم معالجته بالطرق الاعتيادية (انظر الفصل 47).
القرحة الراجعة Recurrent ulcer. وتشمل القرحة التفاغرية الحقيقية (قرحة معديّة صائمية، أو قرحة معدية اثناعشرية أو قرحة صائمية) أو قرحة معدية في المعدة المتبقية remnant. وتبلغ نسبة حدوث القرحة التفاغرية 3 بالمائة بعد استئصال المعدة - بيلروث 2، و5 إلى 7 بالمائة بعد قطع المبهم مع المفاغرة المعدية - المعوية، وترتفع إلى نسبة قد تصل إلى 40 بالمائة بعد المفاغرة المعدية - المعوية وحدها (الشكل 44-40). وعادة تظهر أعراض القرحة الراجعة بعد سنتين من إجراء العملية، وتشمل هذه الأعراض ألمًا شديدًا مستمرًا، وهو من النوع الثاقب (المضجر) boring، ويزداد سوءًا خلال دقائق من تناول الطعام. وينتشر الألم إلى أسفل في جهة البطن اليسرى، أو إلى العجان perineum، وقد يشعر به المريض في أسفل جهة الصدر اليسرى، خاصة إذا كانت المفاغرة من النوع أمامَ القولون ante-colic. ولا يُفَرَّج عنه أو يتحسن الألم بتناول مضادات الحمض أو الحليب. والنزيف من القرحة الراجعة أمر شائع، وقد يظهر على شكل قياء دموي أو تغوط أسود أو دم خفي أو فقر دم ثانوي. وقد يحدث الانثقاب. ويعتبر التنظير أفضل الطرق للوصول إلى التشخيص.
التدبير Management. إن العلاج التحفظي باستعمال مُحْصِرَاتُ blockers مُسْتَقْبِلاتِ هـ2 H2-receptor blockers يعتبر فاعلاً في جميع الحالات تقريبـًا، لكن يحدث نكوس حال توقف العلاج، ويجب أن يستمر علاج الصيانة maintenance therapy مثل 150 غم رانيتيدين طالما كان ذلك ضروريًا. ويجب استثناء الأسباب الأخرى لألم البطن. إذ تتلاءم الأعراض الظاهرة في عدد كبير من المرضى، بعد عمليات المعدة مع فئة ‘الأعراض الوظيفية’ functional. ولا يمكن العثور على أسباب مَرَضِيَّةٍ pathological ذات علاقة. وهناك مَيْلٌ للمبالغة في استقصاء هذه الأعراض، مع التقصير في تشخيصها. وقد يشكل علاجها بإعادة الجراحة كارثة. وعند التحقق من رجعة القرحة، يجب استبعاد وجود فرط الجاسترين أو فرط الكالسيوم في الدم. وإذا وجدت؛ فإن تقصي أسبابها، وعلاج الأسباب الكامنة وراءها، يؤدي إلى شفاء القرحة. عقب استئصال بيلروث 2 للمعدة Following Bilroth II gastrectomy. قد تكون القرحة التفاغرية واضحة، وقد يحتاج توضيحها إلى فتح خطِّ الخياطة الأمامي. ويُشْفِي قص المبهم المريض، إذا كانت الفغرة كـَفِـيـَّة، مع وجود فرط في إفراز الحمض. أما عند وجود نقص في إفراز الحمض، فيُنْصَحُ بإجراء تعديلات على استئصال المعدة مع تكوين مفاغرة جديدة وذلك من أجل تصحيح الركود stasis. عقب استئصال بيلروث 1 للمعدة Following Bilroth I gastrectomy. تعالج القرحة التفاغرية بقطع المبهم. أما القرحة المعدية الراجعة، فتعالج باستئصالٍ أعلى للمعدة، على أن يشمل الجزء المقطوع القرحة الراجعة، ويُفَضَّلُ إجراء عملية بيلروث 2. عقب المفاغرة المعدية المعوية Following gastrojejunostomy. عند عدم وجود تضيق في الفغرة بسبب التليف، يضمن قطع المبهم شفاء القرحة. عقب قطع المبهم مع عملية نزح Following vagotomy and a drainage operation. إذا دلت اختبارات الإفراز على وجود قطع مبهم غير تام incomplete vagotomy، فيجب البحث عن جَدَعَة سليمة لقطعها وفصلها. أما عملية النزح، فيجب عدم العبث بها إذا كانت كـَفِـيـَّة. وفي حال عدم العثور على جَدَعَة سليمة للمبهم، فيجب أن تُحَوَّلَ العملية إلى استئصال الغار antrectomy، ويُفَضَّلُ إجراء مفاغرة نوع بيلروث 1. وإذا كانت القرحة الراجعة مَعِدِيّة، فيجب أن يشمل التحول إلى عملية بيلروث 1 استئصال القرحة المعدية مع العَيِّنَة المستأصلة. عقب قطع مبهم المعدة الدانية Following proximal gastric vagotomy. يَحْتاجُ الأمرُ عادةً لاستئصالِ الغارِ مع مفاغرة من نوع بيلروث 1. ويجب العناية بالتزويد الدموي للجزء العلوي من المعدة، لأن كلا الشريانين المعدي الأيمن والمعدي الأيسر قد رُبِطَا في أثناء عملية قطع مبهم المعدة الدانية. الناسور المعدي الصائمي القولوني Gastrojejunocolic fistula. وهذه مضاعفة قرحة معدية صائمية؛ وغالبًا ما تعقب إجراء مفاغرة معدية صائمية بسيطة أكثر مما تعقب استئصال المعدة الجزئي. وتَنْفَذُ القرحة إلى القولون المستعرض وتُسبب تآكله، وسرعان ما تختفي أعراض قرحة التفاغر بعد تكون الناسور، ويظهر عِوَضـًا عنها في هذا المريض سيء الطالع إسهالٌ شديد بعد تناول كل وجبة طعام، مع تجشؤ eructation غازٍ كريه الرائحة. وفي حالات استثنائية، يتقيأ المريض قِـطـَعـًا من براز متكون، وتكتمل الصورة بظهور نقص الوزن ونقص القوة والتجفاف وفقر الدم. ويجب التأكيد على السرعة الفائقة لتكون الصورة النهائية، إذ يصبح المريض عليلاً بدرجة مفرطة خلال أسبوعين إلى ثلاثة أسابيع، وتتضح معالم سوء الامتصاص الشديد بوجود الدنف cachexia والوذمة الناجمة عن نقص بروتينات الدم والإسهال الدهني steatorrhoea. والسبب الرئيسي للتدهور السريع في حالة المريض، هو تلوث الصائم ببكتيريا محتويات القولون، وهذا ما يسبب اضطراب آليات الامتصاص عند المريض. ولا يسبب عبور محتويات المعدة مباشرة إلى القولون مثل هذا التدهور. ويمكن التَأكُّدَ من التشخيص بواسطة حقنة الباريوم. وفي أكثر من نصف المرضى تخفق وجبة الباريوم في الكشف عن الناسور (الشكل 44-41). ويجب أن توحي باستمرار إلى احتمال تكون هذا الناسور، البدايةُ المفاجئة للإسهال الشديد عند مريض سبق أن أجريت له مفاغرة معدية صائمية.
المعالجة Treatment. يتكون من استئصال الناسور، ورأب كل من القولون والصائم، مع إجراء قطع المبهم أو استئصال جزئي للمعدة. وقد تشكل هذه العملية واحدة من أصعب الإجراءات التي قد يُستدعى جراح لإجرائها. وقد يكون بعض هؤلاء المرضى معتلين بدرجة كبيرة، مما يستدعي اتخاذ إجراءات إنعاشية، مع تناول صادَّات عن طريق الفم، وتناول تغذية وريدية قبل إجراء العملية.
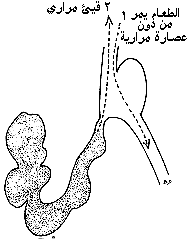
المتلازمات التي تعقب استئصال المعدة Postgastectomy syndromes. قد يسبب استئصال المعدة نقصـًا في إفراز الحمض والبيبسين والعامل الداخلي intrinsic factor وأنظيمات البنكرياس، ومزجـًا غير كـَـفِـيٍّ للطعام مع الأنظيمات والصفراء، ونقصـًا في امتصاص البروتين والدهن والكالسيوم وفيتامين د D والحديد، وامتصاصـًا سريعـًا للجلوكوز، وزيادة في حركة الأمعاء، وتكونـًا لعروة عمياء مثل العروة الواردة (الشكل44-42). وقد يَظْهَرُ تأثير هذه التغيرات خلال أسابيع قليلة من إجراء العملية، خاصة المتلازمات التي تعقب الأكل postcibal syndromes، وقد تَمُرُّ عدة سنوات قبل أن يؤدي نقص الامتصاص إلى ظهور اضطرابات تغذوية واضحة. وبهذا يمكن تصنيف مختلف المتلازمات التالية لاستئصال المعدة كالتالي: 1. المتلازمات عقب الأكل Postcibal syndromes. (أ) المتلازمة المبكرة عقب الأكل Early postcibal syndrome. (مترادفة: الإغراق المبكر Early dumping). (ب) المتلازمة المتأخرة عقب الأكل Late postcibal syndrome. (مترادفة: نقص سكر الدم hypoglycaemia، أو الإغراق المتأخر Late dumping). (ج) القياء الصفراوي Bilious vomiting.
2. المتلازمات التغذوية Nutritional syndromes. (أ) نقص وزن Weight loss. (ب) إسهال دهني Steatorrhea. (ج) إسهال Diarrhoea. (د) نقص حديد Iron deficiency. (هـ) فقر دم ضخم الأرومات Megaloblastic anemia. (و) عوز فيتامين ب. Vitamin B deficiecy. (ز) عوز كالسيوم Calcium deficiency. (ن) حالات عيانية لنقص الامتصاص Gross malabsorption states.
وعلى العموم، فإنه كلما ازداد استئصال المعدة زاد خطر حدوث اضطرابات عقب استئصال المعدة. ويضاف إلى ذلك، أنه يمكن منع حدوث هذه المتلازمات بالحفاظ على استمرارية السبيل الطبيعي من خلال الاثناعشر بدلاً من تحويل الطعام عن ذلك السبيل.
متلازمة عقب الأكل - المبكرة والمتأخرة Postcibal syndrome - early and late بصفة عامة، تحدث عند النساء أكثر مما تحدث عند الرجال، وتلاحظ إلى حد ما بنسبة أكبر بعد عمليات بيلروث 2 منها بعد عمليات بيلروث 1. وتسمح علاقتها الزمنية مع تناول الأكل بتصنيفها إلى أنواع مبكرة ومتأخرة، وتتلخص ملامحها الرئيسية، كما هو مبين في الجدول 44-7. متلازمة عقب الأكل - المبكرة The early postcibal syndrome. تتكون هذه المتلازمة، من أعراض بطنية وأعراض اضطراب الحركة الوعائية vasomotor. وتحدث عند الغالبية العظمى من المرضى أثناء فترة النقاهة، ولكنها تستمر فيما نسبته 5-12 بالمائة منهم. وقد تشارك في حدوثها أسباب متنوعة منها سرعة تفريغ المعدة مع زيادة نشاط الأمعاء الدقيقة وانتفاخ العروة الواردة مع تناقص في حجم الدم (13 بالمائة تقريبـًا)، خاصة في المرضى المعرضين لهذه التغيرات. ووفقا لـ ليكيسِن* Le Quesne فإن هناك اضطرابـًا أساسيـًا في استقلاب الكربوهيدرات. ويحدث بعد تناول الجلوكوز فرطٌ سكر دم أولي عابر primary transient hyperglycaemia، مما يثبط امتصاص كميات أخرى من الجلوكوز. وبهذا يحصر الجلوكوز في المعي، ويسبب هذا انتقال السوائل من الدم إلى لـُمْعَة المعي. لما تقدم، ربما يحدث نقص حجم الدم، مع فرط نشاط الأمعاء.
المعالجة Treatment. يجب إفساح المجال لكي تزول المتلازمة بمرور الزمن بشكل طبيعي. ويجب أن تكون الوجبات صغيرة الحجم وجَافَّة. ويجب تجنب تناول الحليب والسكريات. وقد يُنْقِصُ الكودايين النشاط المعوي. ومن الأهمية بمكان، المحافظة على الهيموجلوبين عمليــًا في مستـوى أقرب ما يمكن إلى 100 بالمائة. أما في حال استمـرار المتلازمــة، خاصـة إذا كانت مصحوبة بنقص تغذوي، فيصبح تحويل إجراء بيلروث 2 إلى بيلروث 1هو العملية المفضلة. وكبديل لهذا التحويل، وصفت عمليات تقليدية أخرى، تهدف جميعها في تقييمها إلى إبطاء تفريغ المعدة. ومن الأمثلة على ذلك إقحام عروة من الصائم بين المعدة والاثناعشر بطول 10سم وبعكس التمعج antiperistaltic. متلازمة عقب الأكل - المتأخرة Late postcibal syndrome. لا تسبب أعراضـًا خطيرة أو شائعة. ومن المؤكد أن سببها هو انخفاض مستوى سكر الدم، وتحدث بعد ساعتين من تناول الطعام، ومن الممكن ملاحظتها عند حوالي 5 بالمائة من المرضى. إذ بعد فترة أولية من فرط السكر في الدم، يهبط سكر الدم إلى 50 مغم/100مل (2.8 مليمول/ لتر) أو ما يقاربه. القياء الصفراوي Bilious vomiting. عادة ما يكون هذا العرض منعزلاً، ولكنه قد يكون متلازمًا مع الإغراق dumping. ويحدث في 10-15 بالمائة من المرضى. ويتكون من تقيؤ الصفراء غير الممزوجة بالأكل، ويكون التقيؤ متقطعًا أكثر منه بعد كل وجبة طعام. والسبب بعد عملية بيلروث 2 غالبـًا ما يكون نتيجة انسداد عابر للعروة الواردة.
الاضطرابات التغذوية Nutritional distubances نقص الوزن Weight loss. ويُعْتَبَرُ أحد الملامح المعروفة، ويحدث في50 بالمائة من المرضى تقريبـًا. والقاعدة هي حدوث نقص الوزن بعد استئصال المعدة التام. وهو شائع الحدوث بعد عملية بيلروث 2، وليس شائع الحدوث بعد عملية بيلروث 1. ويعود سببه إلى نقص تناول الطعام والامتصاص. وأما المرضى المصابون بمتلازمات عقب الأكل، فهم معرضون بشكل خاص للإصابة به. ولا يعتبر نقص الوزن بالضرورة أمرًا خطيرًا، بل قد يكون نافعـًا، إذ إن هناك نقصـًا في نسبة حدوث أمراض الشرايين الأكليلية بعد عمليات استئصال المعدة. ومن الأمور الأساسية، التأكد من عدم عودة مرض سل سابق إلى نشاطه في هؤلاء المرضى. الإسهال الدُهني Steatorrhoea. يشبه في نسبة حدوثه نقص الوزن المشار إليه أعلاه، ويعود سببه إلى رداءة مزج الطعام مع الأنظيمات، ونقص نتاج البنكرياس مع عدم تنشيط أنظيمات البنكرياس في داخل العروة الواردة. وتظهر أعراضه ببطء بعد عملية استئصال المعدة، وقد يكون من أسبابه ضمور الصائم الكامن latent، أو تَكَوُّنَ ظاهرة الكيس ذي الطرف المسدود cul-de-sac مثل العروة العمياء في العروة الواردة. الإسهال Diarrhoea. يقول غالبية المرضى إن عادة الإخراج عندهم قد تحسنت كثيرًا بعد استئصال المعدة. ولكن يعاني حوالي 5 بالمائة منهم من الإسهال، إما بشكل عارض أو مستمر. وقد يكون للإسهال علاقة بالإسراع المعوي، أو الإسهال الدُهني. هذا وقد يساعد الدايفينوكساليت diphenoxylate أو اللوبيرامايد loperamide على تدبر أمر هذه المشكلة، ولكن كثيرًا من هذه الحالاتِ حلاتٌ مستعصية. فقر دم عَوَز الحديد Iron-deficiency anaemia. ترتقي الحالة بعد استئصال المعدة، ويمكن ملاحظتها في حوالي 40 بالمائة من المرضى، خاصة إذا كان أجري تحويل مجرى الطعام بعيدًا عن الاثناعشر. وإذا استثني فقدان الدم الخفي، يعالج المريض أساسـًا بإعطائه كميات حديد إضافية. فقر دم الأرومات الضخمة Megaloblastic anaemia . بالرغم من أنه لا مفر من حدوثه بعد عدة سنوات من استئصال المعدة التام، إلا أنه نادر الحدوث بعد الاستئصال الجزئي للمعدة. وقد يَحْدُثُ كآفةٍ منفردة كما في حالات ضمور مخاطية المعدة، أو كجزء من نقص الامتصاص العياني (راجع لاحقـًا). وهناك دليل على وجود نقص في مستوى فيتامين ب12 في مصل الدم عند حوالي 25 إلى 50 بالمائة من المرضى بعد 5 إلى 10 سنوات من إجراء عملية الاستئصال الجزئي للمعدة. ويُعْطَى المريض فيتامين ب12، سيانكوبالامين cyanocobalamin، بجرعة 100 ميكروغم أسبوعيـًا بواسطة زرقات عضلية، حتى يصبح مستواه طبيعيـًا في الدم، ومن ثم تعطى جرعة صيانة كل شهر. عَوَز فيتامين ب Vitamin B deficiency. يحدث هذا في ما يقارب 10 بالمائة من المرضى، ويظهر على شكل التهاب زوايا الفم angular stomatitis أو التهاب اللسان glossitis أو التهاب الأعصاب المحيطية peripheral neuritis، وأفضل سبل منع حدوثه هو إعطاء كميات إضافية منه. عَوَز الكالسيوم Calcium deficiency. قد يتدخل نقص الحموضة في المعي الداني (العلوي) في امتصاص الكالسيوم. وقد يعاني حوالي 40 بالمائة من المرضى من عَوَزه. وقد تحدث تغيرات عظمية عند بعضهم، وبالرغم من أن هذه التغيرات عادة ما تظهر بمصاحبة الإسهال الدهني، إلا أن بعضـًا منها يحدث منفردًا. حالات سوء الامتصاص العيانية Gross malabsorption states. تتكون متلازمة سوء الامتصاص الشديدة عند حوالي 1 بالمائة من المرضى، ويعتبر تحويل العملية إلى نوع بيلروث1 فاعلاً في معالجتها.
المتلازمات عقب قطع المبهم Postvagotomy syndromes تأثير قطع المبهم Effects of vagotomy. إضافة لتأثيره على إفراز المعدة، فإن قطع جذع المبهم قد يسبب أعراضـًا جانبية غير مرغوب فيها. وينجمُ عن فقدان حركة المعدة انتفاخٌ وإعاقةٌ لتفريغ محتوياتها مما يؤدي إلى الرشرشة splash المعدية المستمرة والغثيان وفقدان الشهية والتجشؤ eructation الكريه والتقيؤ وألم البطن. وقد تحدث تقرحات معدية. أما تأثير قطع المبهم على المعدة المتبقية فإنه متغير. وبالرغم من حدوث زيادة التغوط عند حوالي 30 بالمائة من المرضى، إلا أن عددًا قليلاً منهم يعاني من إسهال متغير، ويكون الإسهال في أسوأ حالته مُلَحـًّا وعرضيًا وعصيًا علىالسيطرة ومائيـًا. قطع المبهم مع عملية نزح غير كـَفِـيـَّة Vagotomy with inadequate drainage operation. عندما لا يكون قطع المبهم مصحوبًا بنزحٍ المعدة، فقد يكون تفريغ المعدة غير كـَـفِيٍّ. وسبب هذا يعود جزئيا للتضيق الجزئي الناجم عن تليف قرحة الاثناعشر، وتدني حركة المعدة بعد قطع المبهم. وتقدير حجم القناة البوابية الاثناعشرية بالمعاينة من الخارج أمر صعب، كما أن موقع التضيق غير ثابت. ورأب البواب الذي لا يمتد فيه شق الاثناعشر إلى ما بعد التضيق غير كـَفِـي. وقد لا تسمح المفاغرة المعدية الاثناعشرية سيئة الموقع وصغيرة الحجم بتفريغ محتويات المعدة. ويلي ذلك ظهور أعراض احتباس المعدة، وتزول هذه الأعراض بإجراء عملية نزح كـَفِيـَّة للمعدة. قطع المبهم مع عملية نزح كَـفِـيَّة Vagotomy and adequate drainage operation. بالرغم من الجراحة الإضافية عقب قطع المبهم التي تبدو كـَـفِـيـَّة، تظهر بعد العملية عند بعض المرضى أعراضُ احتباس المعدة. وقد يستمر القصور في تفريغ المعدة إلى ما يقارب ثلاثة أسابيع، مع أن الفغرة مفتوحة، ويمكن رشف الصفراء من المعدة. وتنصرف هذه الإعاقة الوظيفية ببطء، وبالرغم من ذلك، يعاني بعض المرضى لفترات طويلة من شعور بالامتلاء بعد الأكل، وقـَلـَس سائلٍ مرٍّ إلى الفم، مع مغص بطني. وقد تعزى هذه التأثيرات التالية للجراحة إلى العملية الإضافية، وليس إلى قطع المبهم، ونتيجة لذلك، فإن هناك جدالاً حادًّا حول ميزات كل من هذه العمليات الإضافية. ولأن هذه الأعراض قابلة للتحسن، فإن العلاج التحفظي قد يكون كافيـًا. وينصح المريض بتناول وجبات صغيرة وجافة، وتناول السوائل بين الوجبات، والتوقف المؤقت عن تناول الأطعمة التي يجد بنفسه أنها تسبب الأعراض. وقد استعمل بنجاح عقار الميتوكلوربرومايد metochlopromide، وكذلك استعمل حديثًا عقار البثانيكول bethanecol (كاتشبول* Catchpole) بجرعة مقدارها 4 مغم أربع مرات يوميـًا. الإسهال Diarrhoea. ويمكن السيطرة على الإسهال باستعمال فوسفات الكودايين codeine phosphate أو ما شابهه من العقارات. القرحة الراجعة بعد قطع المبهم Recurrent ulcer after vagotomy. يُجْرَى العلاج الجراحي ثانية إذا لم تستجب الأعراض للعلاج التحفظي، وعندما يكون نزح المعدة الذي أُجْرِيَ خلال العملية الأولى كـَفِـيًّا، وعندما يعثر الجراح على جَدَعَة stump مبهم سليمة لا يحتاج المريض إلى أكثر من قطع تلك الجَدَعَة وفصلها، أما إذا لم يعثر الجراح على بقايا ألياف مبهمة سليمة، فيصبح استئصال المعدة الجزئي أمرًا ضروريـًا. وكذلك تجرى عملية استئصال المعدة عند وجود قرحة معدية ويجب التفكير في احتمال وجود متلازمة زولنجر-إليسون Zollinger-Ellison's syndrome في جميع حالات القرحة الراجعة بعد العملية الجراحية.
الانسداد المعوي Intestinal obstruction الانسداد الفتقي Herniation obstruction. في حالات عملية استئصال المعدة من نوع بيلروث 2 مع مفاغرة أمام القولون، تتفتق الأمعاء الدقيقة خلال الفجوة بين المفاغرة ومساريق القولون المستعرض، إما من اليمين إلى اليسار أو من اليسار إلى اليمين. ويمكن بسهولة منع حدوث ذلك بوضع قليل من الغرز بين المفاغرة ومساريق القولون المستعرض أثناء عملية استئصال المعدة (ستامرز*). الظواهر السريرية Clinical features. عادة تظهر أعراض الانسداد المعوي العالي بين اليومين الثالث والثامن عشر بعد الجراحة، وسرعان ما تصبح الأعراض لا نمطية، وذلك بسبب مصِّ عصارة المعدة بعد أن يتقيأ المريض مرة أو مرتين. ولنفس السبب السابق، ينعدم وجود المغص البطني الذي يعتبر نموذجيا (نمطيا) بعد الانسداد المعوي. ويكون الألم عند أغلب المرضى مستمرًا ومتزايدًا في شدته. المعالجة Treatment. يجب إعادة فتح البطن، حتى في حال الاشتباه بحدوث الانسداد الفتقي. ويتم إرجاع الفتق وإغلاق الفجوة كما وصف سابقًا. أما إذا ما حصل مُوات للمعي نتيجة تأخير طويل في التشخيص والعلاج، فيصبح من الضروري استئصال جزء من الأمعاء. الانسداد البُلْعِيّ Bolus obstruction. وأكثر أسبابه شيوعًا هو قطعة غير ممضوغة من لب البرتقال، وتستطيع في غياب البواب المرور إلى الأمعاء الدقيقة، حيث تستقر على بعد حوالي قدمين من الصمام اللفائفي الأعوري iieocecal valve، ولا يختلف سريريًا عن عِلـَّوْص حصى المرارة gallstone ileus (انظر الفصل 50)، إلا أنه يحدث عند مريض أصغر سنـًا. ويجب أن يُطْلَبَ من كل مريض استؤصل البواب عنده، أو أجريت له عملية تحويل مجرى الطعام عن البواب، أن يمضغ الطعام جيدًا، وأن لا يبلع لب البرتقال أو الفواكه الجافة.
السل الرئوي Pulmonary tuberculosis أظهر المرضى الذين أجريت لهم عمليات استئصال المعدة أو قطع المبهم مع عملية نزح زيادة طفيفة ولكن مؤكدة في قابليتهم للإصابة بالسل الرئوي، وربما تُعْزَى هذه الزيادة إلى إعادة نشاط بؤرة كامنة نتيجة سوء التغذية.
السرطانة Carcinoma عقب استئصال المعدة، خاصة الذي يُجْرَى من أجل قرحة المعدة، تصبح المعدة المتبقية أكثر عرضة من المعدة السليمة للإصابة بسرطانة المعدة بدرجة بسيطة. وقد تبدأ السرطانة بالظهور بعد فترة كُمُونٍ مقدارها 15 إلى 20 سنة أو أكثر. وبسبب مثل هذه المضاعفة الناجمة عن استئصال المعدة، يجب قبول النتائج الحديثة لعملية قطع المبهم، مع إجراء النزح، ومع بعض التحفظ، إذ إن سرطانة المعدة قد تعقب هذه العملية أيضـًا.
حصى المرارة لا يوجد دليل كاف على أن نسبتها تزداد بعد عمليات المعدة. * ليسلي فيليب ليكيسِـن Leslie Philip Le Quesne، معاصر. أستاذ الجراحة سابقًا، مستشفى ميدلسكس، لندن، إنجلترا. * بيرنارد نيومان كاتشبول Bernard Newman Catchpole، معاصر. أستاذ الجراحة، بيرث، غرب أستراليا. * فرإنسيس آلان رولاند ستامرز Francis Allan Roland Stammers، 1898-1982. أستاذ الجراحة، بيرمنجهام، انجلترا.
|
||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||