|
التهاب القولون التَقَرُّحِيُّ ULCERATIVE COLITIS
السببيات Aetiology. إن سبب التهاب القولون التقرحي غير معروف. ويبلغ انتشاره بين أقارب المرضى من الدرجة الأولى 15 ضعفًا من انتشاره بين عامة الناس، ولكن لا يوجد نمط مندلي* واضح في وراثته. وبالرغم من الدراسات البكتريولوجية المُركَّزة، لم توجه أصابع الاتهام إلى أي من الأحياء الدقيقة أو إلى مجموعة منها. ولكن تم تسجيل نُكْس relpse التهاب القولون بمصاحبة الزُّحاَرِ dysentry الجرثومي. ووجدت في بعض الحالات أرَجِيـَّة allergy لبروتينات الحليب. ويبدو أن للتدخين تأثيرًا واقيـًا. وهناك تقارير قصصية نادرة عن هدأة المرض مع التدخين أو لبان (علكة) النيكوتين. وعادة يذكر المرضى على أن النكسات تصحب فترات من الكرب stress في المنزل أو العمل، ولكن نمط الحياة الشخصية والنفسية للمرضى تشبه الناس الطبيعيين. وهناك ثلاث نظريات رئيسة، ولم تثبت صحة أي منها وهي: 1. تفاعل مناعي للمخاطيةA mucosal immunological reaction 2. حائل مخاطي موهن A weakened mucous barrier 3. استقلاب بيوتيريتات معيب في المخاطية A defective metabolism of mucosal butyrates. الوبائيات Epidemiology. هناك 10-15 حالة جديدة بين كل 100.000 من الناس في كل سنة في المملكة المتحدة. ولقد كان المرض نادرًا في المجتمعات الشرقية، ولكن يتم تسجيل حدوثه بانتشار أكثر الآن، مما يوحي بوجود أسباب بيئية، قد تكون نتيجة زيادة النمط الغربي من الطعام أو من العادات الاجتماعية، ولوسائل تشخيصية أفضل. والنسبة بين الجنسين متساوية، وهو ليس شائعًا قبل سن العاشرة، ومعظم المرضى عند التشخيص ما بين سن العشرين والأربعين عامًا. المرضيـَّات Pathology. يبدأ المرض عند 95 بالمائة من الحالات في المستقيم وينتشر إلى أعلى. وعندما يكون الصمام اللفائفي الأعوري غير كـَفِـيٍّ، فإن التهاب اللفائفي الرجوعي retrograde (الاجتراف الخلفيbackwash ) الذي يصيب القدم الأخير (30 سم) من اللفائفي، عرضة للحدوث. وهو مرض التهابيّ لانوعيّ، ويصيب بشكل أساسي المخاطية وتحت المخاطية السطحية، ولا يصيب الطبقات الأعمق من جدار المعي إلا في المرض الشديد. وهناك قرحات عديدة وصغيرة جدًا. وعندما يكون الالتهاب مزمنـًا تنشأ سليلات كاذبة pseudopolyps في 20 بالمائة من الحالات، وقد تكون متعددة. وتنجم هذه السليلات عن هجمات سابقة من التقرح تاركة وراءها جزرًا من المخاطية المتبقية التي تبقى بارزة عندما تلتئم المخاطية القريبة منها. وفي حالات التهاب القولون الوخيمة الخاطفة fulminant، ربما تصبح قطعة من القولون، وعادة القولون المستعرض، متمددة بشكلٍ حاد، ويصبح جدار المعي رقيقا لدرجة بالغة وربما ينثقب (ضخامة القولون السُمِّيـَّة toxic megacolon). وبالاستقصاءات المجهرية هناك زيادة في الخلايا الالتهابية في الصفيحة المخصوصة lamina propria، وترشح الخلايا الالتهابية في جدران الخبايا crypts. وهناك خراجات في الخبايا crypt abscesses. وينضب الموسين (مخاطين) في الخلايا الكأسية goblet. وينقص عدد الخبايا ويظهر عليها الضمور وتبدو غير منتظمة في توزيعها. ومع مرور الزمن، تصبح هذه التغيرات شديدة، وتتكون تغيرات سابقة للسرطان = خلل تنسج وسرطانة في موضعها in situ.
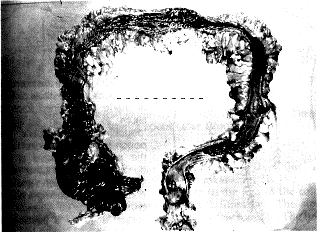
الأعراض Symptoms وأول أعراضه حدوث إسهال مائي أو مائي دموي. وقد يكون هناك نجيج مستقيميّ مخاطيّ إمّا مصبوغـًا بالدم أو القيح. وفي غالبية الحالات، يكون المرض مزمنـًا ومتميزًا بنكسات وَهَدآت. وعلى العموم، إن ما يدل على الإنذار السيء bad prognosis ما يلي: (1) هجمة أولية شديدة، و(2) مرض يصيب كل القولون، و(3) تقدم عمر المريض، خاصة بعد سن الستين عامًا. وإذا بقي المرض محصورًا في القولون الأيسر، فإن المستقبل أفضل. ويمكن مشاهدة عدة أنواع وهي: 1. التهاب المستقيم Proctitis. يشكل الالتهاب المقصور على المستقيم حوالي 25 بالمائة من جميع الحالات. وبما أن معظم المستقيم سليم فإن البراز يكون مُتَكَوِّنـًا أو شبه مُتَكَوِّن، ويعاني المريض من ضيق شديد من الزحار tenesmus والإلحاحية urgency، وخطر حدوث السرطانة منخفض في مثل هذه الحالات. وقد ينتشر إلى باقي القولون في 5-10 بالمائة من الحالات. 2. التهاب القولون الأيسر والتهاب القولون الكلي Left sided and total colitis (الشكل 50-20). ويوحي الإسهال بأن هناك مرضًا نشيطـًا أدنى من المستقيم، إذ يوجد لدى 15 بالمائة من المرضى التهاب في الناحية اليسرى، ولدى 25 بالمائة منهم التهاب قولون كلي يمتد إلى ما بعد منتصف القولون المستعرض. أما النمط السريري، فيشمل هجمات راجعة شديدة مصحوبة بإسهال دموي قد يتكرر 20 مرة باليوم، ويشمل أيضـًا التجفاف dehydration وفقدان السوائل والشوارد (الكهارل) أثناء الهجمة. أما فقر الدم، ونقص بروتينات الدم فهما شائعان. وخامة المرض Disease severity ويمكن أن تتدرج graded على النحو التالي:
1. طفيف Mild - نزف مستقيمي أو إسهال وتغوط 4 مرات يوميـًا أو أقل، مع غياب جميع علامات المرض الجهازية systemic. 2. معتدل Moderate - أكثر من 4 مرات تغوط في اليوم، ولكن من دون علامات مرض جهازية. 3. شديد Severe - أكثر من 4 مرات تغوط يوميـًا مع علامة أو أكثر من علامات المرض الجهازية: حُمَى فوق 37.5° م وتَسَرُّع قلب أكثر من 90/الدقيقة ونقص ألبيومين الدمّ إلى ما دون 30 غم/لتر ونقص الوزن أكثر من 3 كغم.
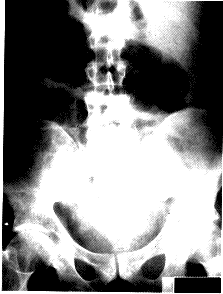
مضاعفات المرض الوخيم Complications of severe disease التهاب القولون الخاطف والتمدد السُمِّي (ضخامة القولون) Fulminant colitis and toxic dilatation (megacolon) (الشكل 50-21). يجب إدخال المرضى المصابين بداء شديد إلى المستشفى. ويجب توقع وجود التمدد في مريض مصاب بالتهاب القولون النشيط عندما يتكوّن عنده ألم بطني شديد. وهذا دليل على أن الالتهاب قد نفذ من خلال جميع عضلات القولون. ويؤكد التشخيصَ وجودُ قولون بقطر يزيد على 6 سم في صور الأشعة البطنية البسيطة. ويجب تفريق الحالة عن الزحار والتهاب القولون التيفي typhoid colitis والتهاب القولون الأميبي. ويجب أن تُؤْخَذ صور شعاعية بطنية بسيطة يوميـًا للمرضى المصابين بداء شديد. وازدياد قطر القولون المطرد بالرغم من العلاج الطبي دعوة للجراحة (الشكل 50-22).
الانثقاب Perforation. وانثقاب القولون في التهاب القولون التقرحي مضاعفة مميتة، مع نسبة وفيات تبلغ 50 بالمائة أو أكثر. وقد تخفي الستيرويدات العلامات الجسدية. ويمكن أن يحدث الانثقاب في غياب التوسع السمِّي. وعلى العموم، يجب تدبير أمر المرضى في أثناء الهجمات الحادة حتى لا تتكون عندهم هذه المضاعفات. النزف الشديد Severe haemorrhage. والنزف الشرجي الشديد ليس شائعـًا، وقد يحتاج أحيانا لنقل الدم، ونادرًا ما يحتاج للجراحة.
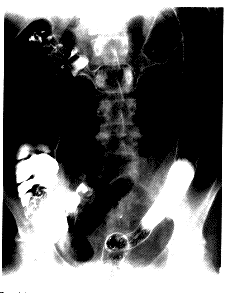
الاستقصاءات Investigations تبين الصور الشعاعية البطنية البسيطة امتداد ووخامة المرض في كثير من الحالات. ويوجد البراز فقط في أجزاء القولون الطبيعية أو الملتهبة بدرجة طفيفة. وأحيانًا، يمكن رؤية الجزر المخاطية، وقد سبق ذكر التمدد. وقد يكون وجود عروات الأمعاء الدقيقة في الربع الأيمن السفلي علامة على وجود مرض شديد.
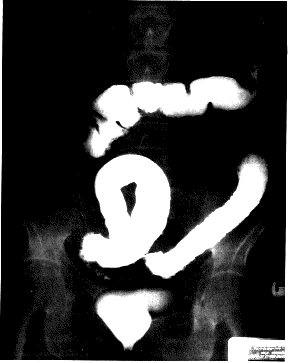
حقنة الباريوم Barium enema والعلامات الرئيسية هي (الشكل 50-23): 1. اختفاء القـُـبَـيْـبات haustration، خاصة في القولون القاصي. 2. تغيرات مخاطية مسببة بالحبيبات. 3. سليلات كاذبة. 4. في الحالات المزمنة، يمكن توضيح قولون متقلص وضيق.
وبعض المراكز تستعمل حقنة فورية بمادة ذؤوب في الماء من أجل التباين بدلاً من الباريوم وبلا تحضير للمعي من أجل تجنب إثارة أي التهاب قولوني خامد. التنظير السيني Sigmoidoscopy وهو ضروري لتشخيص الحالات المبكرة والحالات البسيطة التي لا تظهر في حقنة الباريوم. والموجودات الأولية هي مثل تلك الموجودة في التهاب المستقيم proctitis: المخاطية مُتـَـبَيـِّـغـَـةَ hyperaemic، وتنزف عند اللمس، وقد يكون هناك نَضْحٌ مثل القيح pus-like exudate. ولاحقا، يمكن رؤية قرحات صغيرة جدًا، وتبدو هذه القرحة وكأنها ملتحمة بعضها ببعض. وهذه تختلف جدًا عن الصورة التي يمكن رؤيتها في حالات الزحار الأميبي amaebic dyentery حيث تكون التقرحات كبيرة وعميقة، وتكون المخاطية بينها بالمقارنة سليمة. تنظير القولون والخزعة Colonoscopy and biopsy. ولها مكانة هامة في التدبير.
1. لتقييم مدى امتداد الالتهاب، 2. للتفريق بين التهاب القولون التقرحي والتهاب كرون* القولوني، 3. لمناطرة الاستجابة للعلاج، 4. لتقييم الحالات طويلة الأمد من أجل التغييرات الخبيثة. وبالرغم من أن تنظير القولون مفيد، إلا أنه عادة لا يستعمل في الحالات الحادة، وذلك خوفـًا من إثارة المرض. خطر السرطانة في التهاب القولون Cancer risk in colitis. بالرغم من أنها مضاعفة مهمة، إلا أن خطرها الإجمالي 3.5 بالمائة فقط. والخطر أقل بكثير في الحالات المبكرة، ولكنه يزيد بزيادة مدة المرض. وهكذا قد يبلغ الخطر بعد 20 سنة من المرض حوالي 12 بالمائة. والسرطانة أكثر ميلاً للحدوث عند إصابة كل القولون، أو عندما يبدأ المرض في مرحلة مبكرة من العمر (الشكل 50-25). وعادة تكون التغيرات السرطانية لانمطية atypical ودرجة خباثتها عالية، وتحدث في مواقع عديدة في نفس الوقت. وتُؤْثِـر السرطانة إصابة القولون بدلاً من المستقيم، وتبلغ نسبة حدوث السرطانة ذروتها خلال العقد الرابع.
وتنص القاعدة الذهبية على أنه بعد وجود المرض لمدة عشر سنوات، يجب إجراء فحوصات شعاعية وتنظيرية منتظمة، حتى ولو كان المرض ساكـنـًا. وإذا ظهر في الخزعة المستقيمية وجود خلل تنسّجي (ثدن) شديد فهذه دعوة للجراحة. وعندئدٍ يُصبح تنظير القولون السنوي والخزعة جزءًا من تَرَصُّد السرطان cancer surveillance. وفي الحالات النادرة التي يتكون فيها تضيق ليفي، يجب فحص التضيق بعناية بحثـًا عن سرطانة مستبطنة. المظاهر خارج الأمعاء Extraintestinal manifestations التهاب المفاصل Arthritis. ويحدث في 15 بالمائة من المرضى تقريبـًا، وهو من نوع علة المفاصل المتعددة والكبيرة، ويصيب الركبتين والكاحلين والمرفقين والمعصمين. والالتهاب العجزي الحرقفي sacro-ileaitis والتهاب الفُقار الرثياني ankylosing spondylitis أكثر شيوعًا في مرضى التهاب القولون التقرحي بعشرين مرة. الآفات الجلدية Skin lesions: حُمَامَى عَقِدَة erythema nodosum وتقيح جلد مُواتي pyoderma gangrenosa أو تقرح قلاعي aphthous ulcer. مشكلات عينية Eye problems: التهاب القزحية iritis. مرض كبدي Liver disease: نُشرت تقارير عن حدوث التهاب الأوعية الصفراوية المصلب sclerosing cholangitis في ما يقارب من 70 بالمائة من الحالات. ويتم تشخيصها عن طريق التصوير الصفراوي البنكرياسي الرجوعي بالتنظير الداخلي ERCP الذي يبين التضيقات والتوسعات المتبادلة (مثل المسبحة) المميزة في كل من القنوات داخل الكبد وخارجه. سرطانة قناة الصفراء Bile duct cancer. وهي مضاعفة نادرة، ولا يبدو أن استئصال القولون يقلل من مخاطر سرطانة قناة الصفراء أو من التهاب الأوعية الصفراوية المُصَلِّبْ.
العلاج TREATMENT
العلاج الطبيّ لهجمة حادة Medical treatment of an acute attack. إن الستيرويدات القشرية corticosteroids أكثر العقاقير نفعـًا، وقد تُعْطَى موضعيـًّا لعلاج التهاب المستقيم أو مجموعيـًّا عندما يكون المرض واسع الانتشار. ويمكن إعطاء كل من السلفاسالازين sulphasalazine و5-حمض أمينوساليسيليك 5-aminosalicylic acid مثل ميسالازين mesalazine وأولسالازين olsalazine موضعيـًّا ومجموعيـًّا. ووظيفتها إدامة الهدأة أكثر من علاج الهجمة الحادة. ولا مكان للعوامل المضادة للإسهال اللانوعية في التدبير الروتيني لالتهاب القولون التقرحي. الهجمات الطفيفة Mild attacks. عادة يستجيب المرضى المصابون بمرض محدود مع هجمة طفيفة، للستيرويدات المُعْطَاةُ عن طريق المستقيم. أما أولئك الذين أصيبوا بمرض أوسع فيعطون بردنيزولون prednisolone عن طريق الفم 20-40 مغم/يوميًا على مدار 3-4 أسابيع. ويجب أن يعطى في نفس الوقت غرام واحد سلفاسالازين ثلاث مرات يوميـًا أو أحد مركبات 5-حامض أمينوساليسيليك 5-ASA الجديدة. الهجمات المتوسطة Moderate attacks. يجب علاج هؤلاء المرضى ببردنيزولون 40 مغم/يوميًا عن طريق الفم، مع حقنة enema ستيرويد مرتين يوميـًا و5-حامض أمينوساليسيليك 5-ASA. وإذا فشلت محاولة الوصول إلى هدأة عند علاج المريض في العيادة الخارجية، فيجب إدخاله للمستشفى. الهجمات الشديدة Severe attacks. يجب اعتبار هؤلاء المرضى حالات طارئة طبية وتحتاج لإدخال فوري إلى المستشفى. وكثيرًا ما يكون مظهر المريض مُخَادِعًا، ويجب فحصه على الأقل مرتين في اليوم مع التركيز الخاص على وجود علامات تهيج الصفاق peritonism. ويُقَاسُ محيط البطن abdominal girth وتُقْرَعُ أَصَمِّيَّةُ dullness الكبد بانتظام. وتُؤْخَذُ صور البطن الشعاعية البسيطة يوميـًا وتُعَايَنُ بحثـًا عن تمدّد القولون المستعرض لأكثر من 5.5 سم. وقد يدل على حدوث انثقاب القولون وجودُ جزر مخاطية في الصور الشعاعية البسيطة (الشكل 50-23) وقطرٌ قولوني متزايد وزيادةٌ مفاجئة في النبض والحرارة. وتساعد لائحة سجل البراز في تقييم الاستجابة للعلاج، كما أن التدبير الجراحي الباطني المشترك ضروري. ويُصان توازن السوائل والشوارد، ويُصَحَّحُ فقر الدم، وتعطى تغذية كافية. وفي الحالات الشديدة، تعطى التغذية أحيانًا وريديًا. ولا يعطى المريض شيئـًا عن طريق الفم، ويعالج بهيدروكورتزون وريدي 100-200 مغم أربع مرات يوميـًا. ويمكن إضافة بردنيزولون بتسريب مستقيمي. ولا يوجد دليل على أن الصادَّات تغير مسار الهجمة الشديدة. ويعالج بعض المرضى بأزاثايوبرين أو سايكلوسبورين (أ) للحصول على هدأة. وإذا أخفق الحصول على تحسن خلال 5-7 أيام، عندها يجب أن تُؤْخَذَ الجراحة جديًا بعين الاعتبار. والمعالجة طويلة الأمد بجرعة ستيرويد عالية محفوفة بالمخاطر. ولحسن الحظ، أصبحت حالات المرضى الذين يتلقون علاجًا لعدة أسابيع حالات نادرة، ويُصبح خلالها جدار القولون عندهم فريكًا friable ومتلاشيًا. دواعي الجراحة Indications for surgery يبلغ الخطر الاجمالي لاستئصال القولون 20 بالمائة، ويتراوح ما بين 5 بالمائة في المرضى المصابين بالتهاب المستقيم إلى 50 بالمائة في المرضى المصابين بهجمة شديدة جدًا: 1. مرض شديد أو خاطف لا يستجيب للعلاج الطبي، 2. مرض مزمن مع فقر دم، وتغوّط لمرات كثيرة، وإلحاحية urgency وزحار، 3. مرض يعتمد على الستيرويد، والمرض هنا لا يكون شديدًا، ولكن لايمكن إدامة الهدأة من دون جرعة ستيرويد كبيرة. 4. خطر التحول الورمي: المرضى الذين لديهم خلل تنسج شديد بناءًا على تنظير القولون أثناء المراجعة. 5. المظاهر خارج القولون. 6. في حالات نادرة، نزف شديد أو تضيق يسبب الانسداد.
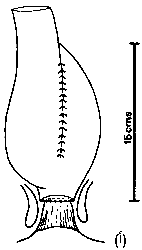
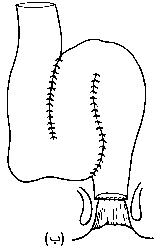
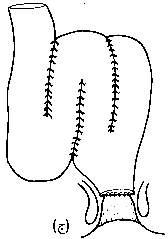
العمليات الجراحية Operations. 1. في الحالات الطارئة، يُعْتَبَرُ استئصال القولون الكلي مع فغر اللفائفي ‘إجراء إسعافٍ أوليٍّ’. ويمكن إخراج المستقيم من خلال نهاية الجرح السفلي على شكل ناسور مخاطيّ mucous fistula أو يُقْفَلَ تمامًا تحت الجلد. ولهذا عدة فوائد، إذ ينتعش المريض بسرعة، ويمكن التحقق من نسيج القولون المقطوع، ويمكن التفكير مَلِيًّا في وقت لاحق في جراحة الترميم restorative surgery وذلك عندما لا يتوقف المريض عن تناول الستيرويدات وعندما تكون تغذيته في وضعها الأمثل. والبديل هو قطع المستقيم تحت الطنف العجزي promontory of the sacrum، ولكن هذا قد يؤدي إلى الانحلال مع تكون خراج حوضي، ويجعل التعرف لاحقًا على الجَدَعَة أكثر صعوبة. 2. الاستئصال المستقيميّ القولوني وفغر اللفائفي proctocolectomy and ileastomy وتصاحب هذا الإجراء أقل نسبة من المضاعفات. ويُتْرَكُ المريض مع فغر لفائفي دائم. ولكن هناك خطر الانسداد الالتصاقي طويل الأمد في 20 بالمائة من الحالات، و5-10 بالمائة من جروح العجان بطيئة جدًا في الالتئام. والنتيجة المتأخرة تكون عبارة عن جيب عجاني مزمن، وقد يُحْتَاجُ لتجريف currettage أو استئصال. وسيئة هذا الإجراء الواضحة هي فغر اللفائفي، وبالرغم من أن كثيرًا من المرضى يتغلبون جيدًا على ذلك، فإنهم يدفعون ثمنًا نفسيًا واجتماعيًا غاليـًا. التسليخ المستقيمي والشرجي Rectal and anal dissection. وتشملُ التحسيناتُ على الإجراء التسليخَ القريب للمستقيم من أجل التقليل من تلف الأعصاب الجنسية nervi erigenti، ومن ثمَّ سوء النُعُوظ (الانتصاب) في حوالي 0.5 إلى 2 بالمائة. كما تشمل قطع الشرج بين المَصَرَّتين، الذي يؤدي إلى جرح عجاني أصغر مع مصاعب قليلة في الالتئام. 3. الاستئصال المستقيمي القولوني الترميمي مع جيبة لفائفية شرجية (باركس): Restorative proctocolectomy with an ileoanal pouch. وفي هذه العملية يُفَصَّل من اللفائفي جيبٌ أو مستودعٌ (الشكل 50-26) كبديل للمستقيم، ويُخَاطُ الجيب إلى الشرج. ووصفت تصاميم مختلفة للجيب، ولكن نوع (J) أكثر الأنواع شيوعًا، والإجراء أسهل باستخدام أداة الرز stapler (الشكل 50-27). وهناك اختلاف في وجهات النظر حول التقنية الصحيحة لمفاغرة اللفائفي بالشرج. وفي العمليات الأولى، كانت تُنْتَزَعُ المخاطية ما بين الخط المسنن dentate line ومنتصف المستقيم من الطبقة العضلية المستبطنة. ولكن يُعْرَفُ الآن أنه لا حاجة لوجود كـُفـَّةٍ عضلية طويلة. وهناك من يدّعون بأن استئصال المخاطية من أعلى قناة الشرج مع المفاغرة مع الخط المُسَنَّن يزيل جميع المخاطية التي تتعرض للخطر، ويزيل أية مشكلة لتكوُّن السرطان لاحقًا. وقد تؤدي أيضًا إلى حَصْرٍ continence غير تام مع نَزٍّ ليلي nocturnal seapage. والبديل هو مفاغرة الدرز المزدوج باستعمال يندقية الرَزّ إلى قمة قناة الشرج مع المحافظة على مخاطية أعلى قناة الشرج. ويبدو أن الحصر أفضل، ولكن يبقى الخطر النظري للابقاء على المخاطية الملتهبة. ويمكن إجراء هذه العملية في مرحلة واحدة أو مرحلتين أو ثلاث مراحل. وفي بعض الحالات المختارة يمكن حذف فغرة عروة اللفائفي الواقية covering loop ileostomy ولكنها تستعمل عادة. وتشمل المضاعفات الإنتان الحوضي الناجم عادة عن التسريب من التفاغر اللفائفي الحوضي، وانسداد الأمعاء الدقيقة، والناسور الجيبي المهبلي pouch-vaginal fistula. ويحدد حجمُ الجيبة عددَ مرات التفريغ ودرجة اكتمال التفريغ والتهاب الخزّان وحركة الأمعاء الدقيقة الداخلية، ولكن قد يكون التفريغ ما بين 3-6 مرات يوميًا. وبالرغم من أنها مصحوبة بنسبة مضاعفات أعلى، أصبحت وبسرعة العملية المفضلة في صغار المرضى، لأنها تُجَنِّبُ المريض فغر اللفائفي الدائم. وفي وقت ما، تحدث لدي 20 بالمائة من المرضى عارضة التهاب الجيبة episode of pouchitis، أي التهاب الخَزّان reservior. وعادة يستجيب للعلاج بالمترونيدازول. 4. استئصال القولون والتفاغر اللفائفي المستقيمي Colectomy and ileorectal anastomosis. إذا كان هناك التهاب طفيف في المستقيم، يمكن استعمال هذه العملية في بعض الأحيان، ولقد حلَّ محلـَّـها بشكل كبير الاستئصال المستقيمي القولوني الترميمي restorative proctocolectomy.
5. فغر اللفائفي مع جيبة داخل بطنيّة حاصرة Ileostomy with a continent intra-abdominal pouch، (عملية كوخ* Koch’s procedure). يُفَصَّل الخزان من اللفائفي، وبعده مباشرة تُفَصَّل بزبازة spout بثني اللفائفي الصادر efferent في داخل تجويفه ليًصَمَّم صمام حاصر مباشرة تحت مستوى الجلد. وتُفرّغ الجيبة بأن يُدْخِل المريض قثطارًا من خلال الصمام، ونادرًا ما تستعمل الآن.
فغرة اللفائفي Ileostomy فغرة اللفائفي النهائية End ileostomy (بروك*). في المرضى الذين لديهم فغرة لفائفي دائمة يجب الانتباه الدقيق إلى التفاصيل أثناء العملية للتأكد من حصول المريض على نتيجة وظيفية جيدة. ويجب اختيار موقع الفغرة مسبقـًا من قبل المريض وبالتشاور مع الممرضة المختصة بالعناية بالفغرات. ويتم في الأحوال الطبيعية من خلال الحافة الجانبية للعضلة المستقيمة البطنية rectus abdominis. وقد وصف برايان بروك استعمال البزبازة (الصنبور) أصلاً (الشكل 50-28)، ويجب أن تبرز لمسافة 4 سم تقريبـًا من سطح الجلد. وتوضع طبيقة نبوذ disposable appliance فوق فغرة اللفائفي بحيث تتطابق باحكام مع مستوى الجلد.
العناية بفغرة اللفائفي Ileostomy care. يجب تعديل توازن السوائل والشوارد (الكهارل) بعناية فائقة خلال الأيام القليلة الأولى بعد العملية الجراحية. وقد يكون هناك إسهال فغر اللفائفي ileostomy flux بينما يتأقلم اللفائفي لفقدان القولون. وقد يصل فقدان السوائل إلى 4 أو 5 لترات في اليوم، ويَثْخَنُ البراز خلال بضعة أسابيع، ويصبح شبه صلب في بضعة أشهر. وقيام الممرضة المتخصصة بالعناية بالفغرات وتقديم المساعدة والنصح والمهارة أمر ضروري. وقد حَوَّلَتْ الطبيقات appliances الحديثة مجرى العناية بالفغرة، وأصبحت المشكلات الجلدية شاذة (الشكل 50-29). وتشمل مضاعفات فغر اللفائفي ما يلي: التدلي والارتداد والتضيق والنزف وفتق جنيب فغرة اللفائفي.
فغرة عروة اللفائفي Loop ileostomy. وتستعمل كثيرًا لتعطيل defunctioning عمل الجيبة اللفائفية الشرجية أو استئصال المستقيم الأمامي المنخفض. تسحب برجمة knucle من اللفائفي من خلال منقب جلد skin trephine في الحفرة الحرقفية اليمنى. وينفذ شق في الجزء القاصي من البرجمة، وبعدها تسحب الفتحة لتقع فوق الجزء الداني من العروة لخلق بزبازة في جهتها الدانية، ويبقى الجانب القاصي من العروة بمستوى السطح ليحافظ على الاستمرارية. وهذا يسمح بإبطال العمل defunctioning الأقرب إلى الكمال، كما يسمح بإمكانية إعادة الترميم، حيث يتم فك البزبازة مع إعادة تفاغر اللفائفي المفصول جزئيًا. * جورج يوهان مندل Gearge Johann Mendel، 1822-1884. عالم بيولوجيا ونبات نمساوي. * باريل بيرنارد كرون Burrill Bernard Crohn، ولد عام 1884. طبيب، نيويورك. * نيلز كوك Nils kock، معاصر. جراح، جوتنبيرج، السويد. * برايان بروك Bryan Brooke، معاصر. استاذ جراحة شرفي، مستشفى سانت جورج، لندن.
|
|||||||||||||||||||||||||||||||||||||