|
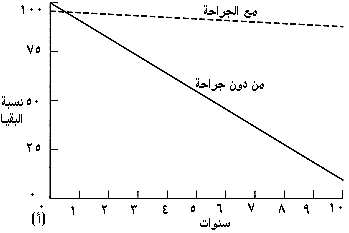
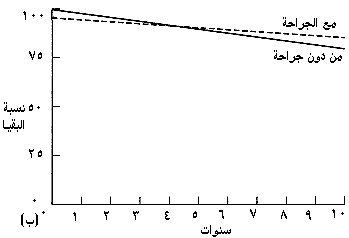
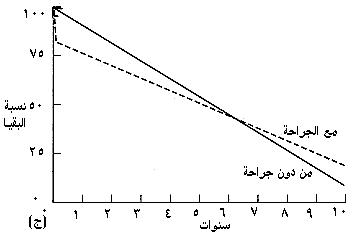
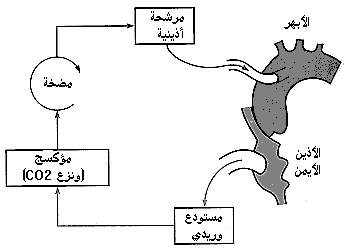
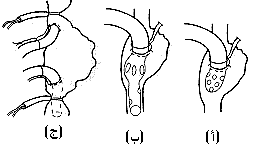
مقدمة إن للأمراض الولادية والصمامية والإكليلية عناصر ميكانيكية بشكل كبير وتخضع بشكل جيد للتصليح الجراحي. وقد تنبأ بذلك هنري سوتار* من مستشفى لندن، وايت تشابل عام 1925 حيث كتب في The British Medical Journal في تقريره عن أول حالة بَضْع صِوَار تاجي mitral commissurotomy، إن القلب يجب أن يخضع للجراحة تمامًا مثل أي عضو آخر وأن معظم المشكلات في أمراض القلب ميكانيكية بدرجة كبيرة. وقد اعتـُـقِـد أن المشكلات الرئيسية هي صيانة جريان الدم، خاصة إلى الدماغ، في أثناء إجراء الجراحة. وجاءت الخطوات الأولى الحقيقة في جراحة القلب وما حوله في نهاية الأربعينيات وبداية الخمسينيات، وقد قادها جراحون حازوا على الثقة والخبرة تحت وطأة الفرص التي وفرتها الحرب. وقد تأخر التقدم مجددًا حتى تطورت المجازة القلبية الرئوية cardiopulmonary bypass في منتصف الخمسينيات. إن عدد عمليات اللقلب الآن ونطاقها وتعقيداتها التِقـَنــِيـَّة مثيرة للدهشة؛ ومع إعادة المضخة (القلب) إلى نظام عملها المفيد، يمكن أن يتحسن مدى عمر وصحة المرضى الذين يعانون من أمراض قلبية ولادية وصمامية وتنكسية بدرجة كبيرة. وستناقش في هذا الفصل تلك الأمراض القلبية التي يمكن مساعدتها بالجراحة. والمعالجة الجراحية لأمراض القلب مناسبة بشكل خاص لتوضيح بعض القواعد في مفهوم اتخاذ القرار الجراحي. والغرض من العملية يجب أن يكون تفريج الأعراض، وتحسين الإنذار prognosis أو تحقيقهما معـًا. وفيما يتعلق بالأعراض، يجب على الجراح أن يساعد المريض باطلاعه على المخاطر والفوائد التي تنطبق على حالته الخاصة كما هو الحال في أي جراحة أخرى. أما بالنسبة للإنذار، فهذه حالة يجب على الجراح أن يزود المريض بالنصح المبني على أفضل المعلومات المتوافرة. وبشكل مثالي، هناك ثلاث نقاط ضرورية من المعلومات: 1. مستقبل الحالة إذا بقيت من دون جراحة. 2. مخاطر العملية نفسها، بما يتضمن فشل معالجة المرض. 3. المستقبل عقب الجراحة الناجحة. وهذا التناول موضح في ثلاثة رسوم بيانية (الشكل 41-1). المجازة القلبية الوعائية Cardiopulmonary bypass تسمح المجازة القلبية الوعائية للجراح بأن يتعامل مع الدوران circulation وهو يجري جراحته على القلب الساكن في حقل لا دم فيه. ولم يكن ممكنًا إجراء جراحة الصمام تحت البصر مباشرة ما لم توضع المجازة القلبية الوعائية في موضع الاستعمال من قبل جببون* في الخمسينيات. وكانت تجري جراحة بَضْعِ الصِوار commissurotomy (أو بَضْع الصمام بواسطة موسعات). ولا يزال لهذه العمليات دور تؤدية، ولكن معظم عمليات الصمامات تجري على القلب الساكن بمساعدة المجازة القلبية الوعائية، التي خضعت إلى تعديلات عديدة منذ إنشائها (الأشكال 41-2، 41-4).
والتعامل مع الدوران في أثناء الجراحة اليوم مأمون جدًا، بالرغم من أنه لا تزال هناك بعض المشكلات التي تسبب المراضة. ويتم الوصول إلى القلب في معظم العمليات من خلال بَضْع قَصٍّ ناصف median sternotomy. يُنـَفـَّذ شقٌّ من الثلمة الوداجية jugular notch إلى رهابة القصِّ xiphisternum. ويُـقـْـطـَع القصُّ ويُبَعـَّدُ لكشف التامور pericardium. ويُعطى المريض جرعة هيبارين كاملة ويُفـْـتـَح التامور، مع أخذ الحيطة لئلا يتأذى الوريد العضدي الرأسي brachiocephalic. ويُكـْـشَفُ عن الأوعية الكبيرة ويُغـْـرَزُ خيطٌ صارٌّ purse string في غلالة adveutetia الأبهر الصاعد في منطقة أدنى من الشريان العضدي الرأسي. ويُغـْـرَز خيطٌ صارٌّ آخر في الأذين الأيمن قرب زائدته. ثم تـُغـْـرَز قـُـنـْيَة cannula في الأبهر الصاعد وتـُـثـَبـَّتُ في مكانها بالخيطِ الصارِّ. ويُعـْـزَِلُ الهواء وتُوصَل القـُـنـْيَة بدائرة المجازة. ثم يؤسس النزح الوريدي من قـُـنـْيَة توضع في الأذين الأيمن. وكبديل لذلك ، يمكن إقناء الوريدين الأجوفين العلوي والسفلي بشكل منفصل لتحقيق سيطرة أفضل على الإياب الوريدي venous return ولتيسير الجراحة في داخل الأذين الأيمن. وبمجرد وصل الدائرة، يبدأ جهاز المجازة القلبية الوعائية (المضخة) بالسيطرة على الدوران، وعندئذ يمكن فصل التهوية. ويمكن خفض درجة الحرارة الداخلية core temprature لتقليل حاجة الأنسجة الاستقلابية، ويمكن للجراح الآن أن يعزل القلب عن باقي الدوران.
وفي نهاية العملية يجب استبعاد الهواء بدقة متناهية من أجواف
القلب. ويبدأ القلب بالعمل تلقائيًا، بمجرد إعادة التروية إلى
الشرايين الإكليلية، أو قد تحتاج إلى صدمة بتيار مباشر
(DC)
direct current
إذا وجد رجفان بطيني
ventricular fibrillation.
ويمكن وضع أسلاك نظم قلبي
cardiac
pacing wires
لمعالجة بطء القلب
bradycardia
أو إحصار القلب
heart
block
بعد الجراحة. وتتم تدفئة المريض، ويصحح الحُماض
acidosis
أو نقص البوتاسمية
hypokalaemia،
وتبدأ التهوية ثانية ويسمح للدم الوريدي بملء الأذين الأيمن
بسد الخط الوريدي إلى جهاز المجازة. ويبدأ القلب عمله تدريجيًا
في السيطرة على الدوران بينما يتم خفض الجريان الشرياني من
جهاز المجازة القلبية الوعائية. وعندما يصبح ضغط الدم مقبولاً
ويكون الجراح واثـقـًا أن عمل القلب كـَفِـيــًّا، تُفْصَل
المجازة القلبية الوعائية وتُنـْـزَع القـُـنـْيَة الوريدية.
ويمكن
إعطاء الدم من مستودع المجازة عبر القـُـنـْيَة الشريانية بينما يتم إعطاء بروتامين protamine لعكس تأثيرات الهيبارين. المجازة الفخذية الفخذية Femorofemoral bypass هذه أحد أشكال المجازة القلبية الوعائية، وتستخدم عندما لا ينصح (تسليخ) بإقناء الأبهر أو عندما يستحيل (التصاقات وخيمة) أو لايكون عمليًا (جراحة في جذر الأبهر). ويكون النزح إما من الوريد الفخذي أو الأذين الأيمن. والإياب الشرياني يعود إلى الشريان الفخذي الذي كـُشِفَ جراحيًا.
التحويلات الوعائية Vascular shunts تُسْـتَخْدَم تحويلاتٌ مُعالـَجَةٌ بالهيبارين لاجتياز جزء من الأبهر بحاجة إلى استئصال أو تصليح. وهذه مفيدة بشكل خاص في تصليح قطِّ الأبهر عقب إصابة تباطؤ من سرعة عالية عندما لا ينصح بالمجازة القلبية الرئوية. وتروي التحويلةُ الأبهرَ في نقطة أقصى من موقع الإصابة وبذلك تقي من حدوث الشلل السفلي (الشكل 41-5). * هنري سوتار Henry Souttar، 1875-1964. جراح، مستشفى رويال لندن، وايت تشابل، المملكة المتحدة. * جون جببون الصغير John Gibbon Jr، 1904-1973. جراح، مينيسوتا، الولايات المتحدة الأمريكية. * سير دونالد روس Sir Donald Ross، معاصر، جراح سابقًا، مستشفى القلب الوطني، لندن، المملكة المتحدة. * فينيسنت جوت Vincent Gott، معاصر. جراح، مستشفى جونز هوبكينز، بلتيمور، ماساتشوستيس، الولايات المتحدة الأمريكية.
|